Atrophie blanche de Milian
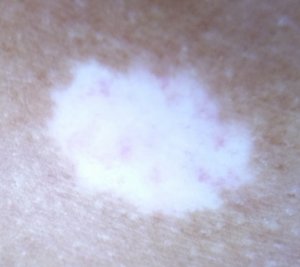
L’atrophie blanche est la traduction clinique d’une ischémie cutanée par occlusion localisée des petits vaisseaux du derme superficiel
Causes
L’atrophie blanche se rencontre dans plusieurs circonstances :
- syndrome post-thrombotique : insuffisance veineuse à l’échodoppler
- anomalie acquise (anticorps anticardiolipines) ou constitutionnelle de la coagulation (déficits classiques en antithrombine III, en protéine C et en protéine S, mutation du facteur V Leiden et mutation du gène de la prothrombin
- idiopathique succédant à des ulceres
- maladies systémiques (lupus, sclérodermie…)
Diagnostic
Taches blanches avasculaires, scléreuses. Possibilité d’ulcération
- Lésions initiales formées de papules et de macules purpuriques, douloureuses et récidivantes, faisant place à une nécrose superficielle avec ulcération
- Évolution secondaire vers une zone d’atrophie blanche avec, en périphérie, télangiectasies et hyperpigmentation
- Localisation des lésions aux extrémités des membres inférieurs
-
Absence d’affection associée susceptible d’engendrer une atrophie blanche
Examens complémentaires
Echodoppler,
Bilan auto immun et de coagulation
Histologie (le dermatologue prélève un petit morceau de peau sous anesthésie locale et l’envoie en analyse à un confrère anatomopathologiste qui l’examine au microscope) : présence de dépôts de fibrine dans les vaisseaux du derme superficiel sans infiltrat inflammatoire ni fragmentation nucléaire
Traitement
Le traitement est surtout celui de la cause
-
secondaire à un syndrome post-thrombotique: contention veineuse et protection du revêtement cutané en raison du risque d’ulcération au moindre traumatisme local.
-
idiopathique, anti-agrégants plaquettaires et héparines de bas poids moléculaire ?
