Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 7 avril 2026
Kératose actinique (kératose solaire) : reconnaître, traiter et surveiller ces lésions précancéreuses
La kératose actinique — aussi appelée kératose solaire — est la lésion cutanée précancéreuse la plus fréquente dans les pays à peau claire. Directement causée par l’accumulation des expositions aux rayons UV au fil des années, elle se présente comme une tache rosée à brunâtre, rugueuse au toucher, siégeant sur les zones photo-exposées : visage, crâne dégarni, mains, avant-bras, lèvre inférieure. Sa fréquence ne doit pas faire oublier sa gravité potentielle : il s’agit de la forme la plus précoce du carcinome épidermoïde cutané. Sans traitement, environ 10 % des kératoses actiniques multiples évoluent vers un cancer invasif, et 65 à 70 % des carcinomes épidermoïdes ont débuté sur une kératose actinique. La bonne nouvelle est réelle : diagnostiquée et traitée à temps, la kératose actinique guérit dans la grande majorité des cas.
Tache rugueuse persistante, croûte récidivante sur une zone exposée au soleil ?
Ne tardez pas à consulter — une kératose actinique mal évaluée peut évoluer silencieusement vers un carcinome épidermoïde. Consulter le Dr Rousseau en téléconsultation →
Sommaire
- Causes et facteurs de risque
- Reconnaître une kératose actinique — formes cliniques
- Trois évolutions possibles et signes d’alerte
- Diagnostic : dermoscopie et histologie
- Traitements — de la cryothérapie aux nouvelles crèmes
- Choisir le bon traitement selon la situation
- Surveillance et photoprotection
- Pour aller plus loin
- Questions fréquentes
1. Causes et facteurs de risque
La cause principale est l’accumulation des expositions solaires aux UV tout au long de la vie, en particulier chez les sujets à peau claire. Le mécanisme central est la formation de dimères de pyrimidine induits par les UVB, qui créent des mutations dans les gènes suppresseurs de tumeur TP53 et CDKN2A, entraînant la prolifération de kératinocytes dysplasiques au sein de l’épiderme.
Données épidémiologiques :
- 60 % des patients de plus de 40 ans ayant eu des expositions solaires intenses présentent des kératoses actiniques
- 90 % des cas surviennent après 50 ans
- Les hommes sont plus touchés que les femmes (ratio 1,35 pour 1 en France)
- Prévalence de 1 adulte sur 4 dans l’hémisphère Nord contre 1 adulte sur 2 en Australie
- En France : environ 754 cas pour 100 000 habitants
| Facteur de risque | Mécanisme / impact | Niveau de risque |
|---|---|---|
| Phototype I-II (peau claire, taches de rousseur, yeux clairs, cheveux blonds ou roux) | Mélanine insuffisante pour filtrer les UV — mutations UV-induites non réparées | Élevé |
| Expositions solaires professionnelles cumulées (agriculteurs, marins, BTP, moniteurs de ski) | Dose cumulée UV tout au long de la carrière | Élevé |
| Cabines UV (bronzage artificiel) | UVA à haute dose — potentiellement carcinogènes | Modéré à élevé |
| Immunodépression (transplantés, VIH, immunosuppresseurs) | Défaut de surveillance immunitaire des cellules dysplasiques | Très élevé (×50 à ×100) |
| Rayonnements ionisants répétés | Mutations directes de l’ADN kératinocytaire | Modéré |
| Tabagisme | Cofacteur pour la chéilite actinique de la lèvre inférieure | Modéré (surtout lèvre) |
2. Reconnaître une kératose actinique — formes cliniques
Localisation
Les kératoses actiniques siègent exclusivement sur les zones photo-exposées :
- Visage : nez, joues, front, tempes, oreilles (hélix et lobe) — 70 % des cas
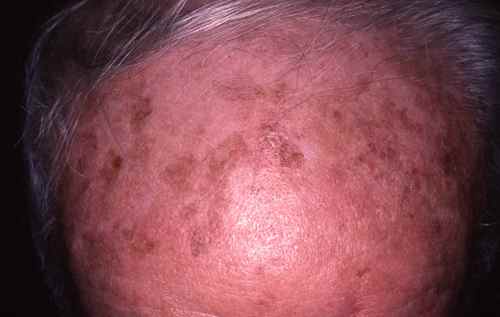
- Crâne dégarni (calvitie) : croûtes récidivantes sur le cuir chevelu chauve
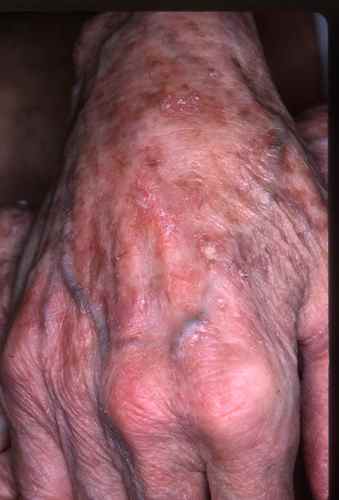
- Mains et avant-bras : face dorsale
- Lèvre inférieure (chéilite actinique) : la plus exposée au soleil, risque de dégénérescence plus élevé
Phase initiale : le diagnostic se fait à la palpation
Au stade précoce, la lésion peut n’être qu’une tache rosée de quelques millimètres, à peine visible à l’œil nu. C’est la palpation qui fait le diagnostic : un aspect rugueux au toucher, comme du papier de verre, sur une zone photo-exposée d’un sujet de plus de 50 ans est très évocateur. Certaines lésions sont douloureuses ou sensibles à l’effleurement avant même d’être visibles.
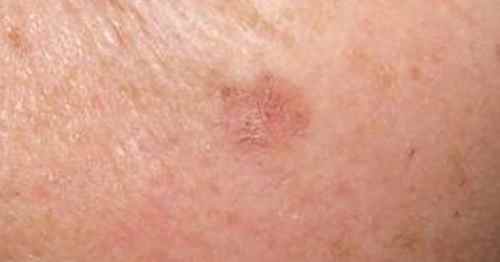
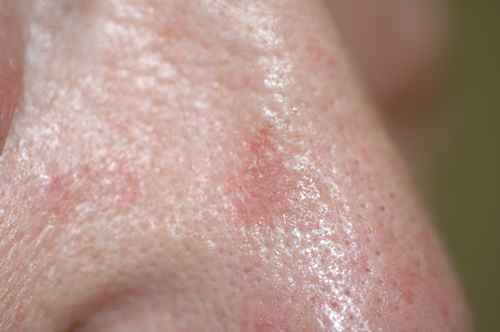
Phase constituée
La tache s’épaissit progressivement, devient squameuse, croûteuse, et peut prendre une teinte rosée, rouge vif ou brune selon le degré d’inflammation et d’hyperkératose.
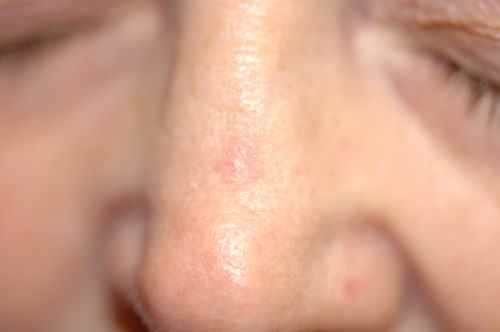
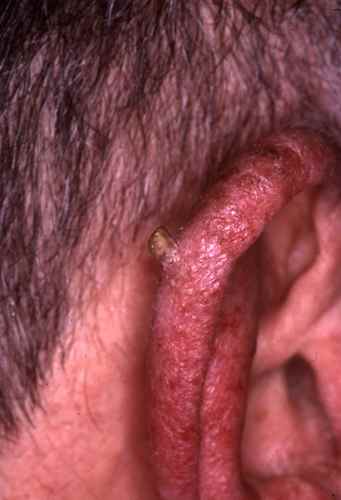
Forme hyperkératosique — corne cutanée
Dans certains cas, la kératine s’accumule en une saillie dure et cornée. Toute corne cutanée doit être considérée comme un carcinome épidermoïde jusqu’à preuve du contraire et nécessite une biopsie systématique.
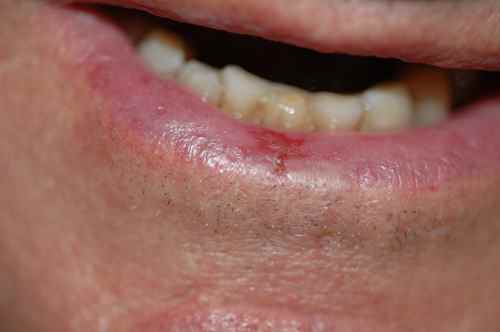
Chéilite actinique
Atteinte spécifique de la lèvre inférieure : lèvre sèche, squameuse, dépigmentée, parfois érosive. Son risque de dégénérescence en carcinome épidermoïde est significativement plus élevé que pour les lésions cutanées.
Atteinte du crâne dégarni
3. Trois évolutions possibles et signes d’alerte
Sans traitement, une kératose actinique peut évoluer selon trois scénarios :
- Régression spontanée : rare, survenant surtout en cas d’arrêt total des expositions solaires
- Persistance en l’état avec extension progressive et multiplication des lésions (champ de cancérisation)
- Évolution vers un carcinome épidermoïde invasif : risque d’environ 10 % en présence de plus de 8 kératoses actiniques
⚠️ Signes devant faire suspecter une transformation en carcinome épidermoïde invasif
— Induration (durcissement palpable) : signe le plus important
— Inflammation et rougeur périlésionnelle
— Diamètre > 1 cm
— Croissance rapide en quelques semaines
— Saignement au contact
— Ulcération (perte de substance)
Tout signe d’induration ou d’ulcération impose une consultation dermatologique urgente et une biopsie.
4. Diagnostic : dermoscopie et histologie
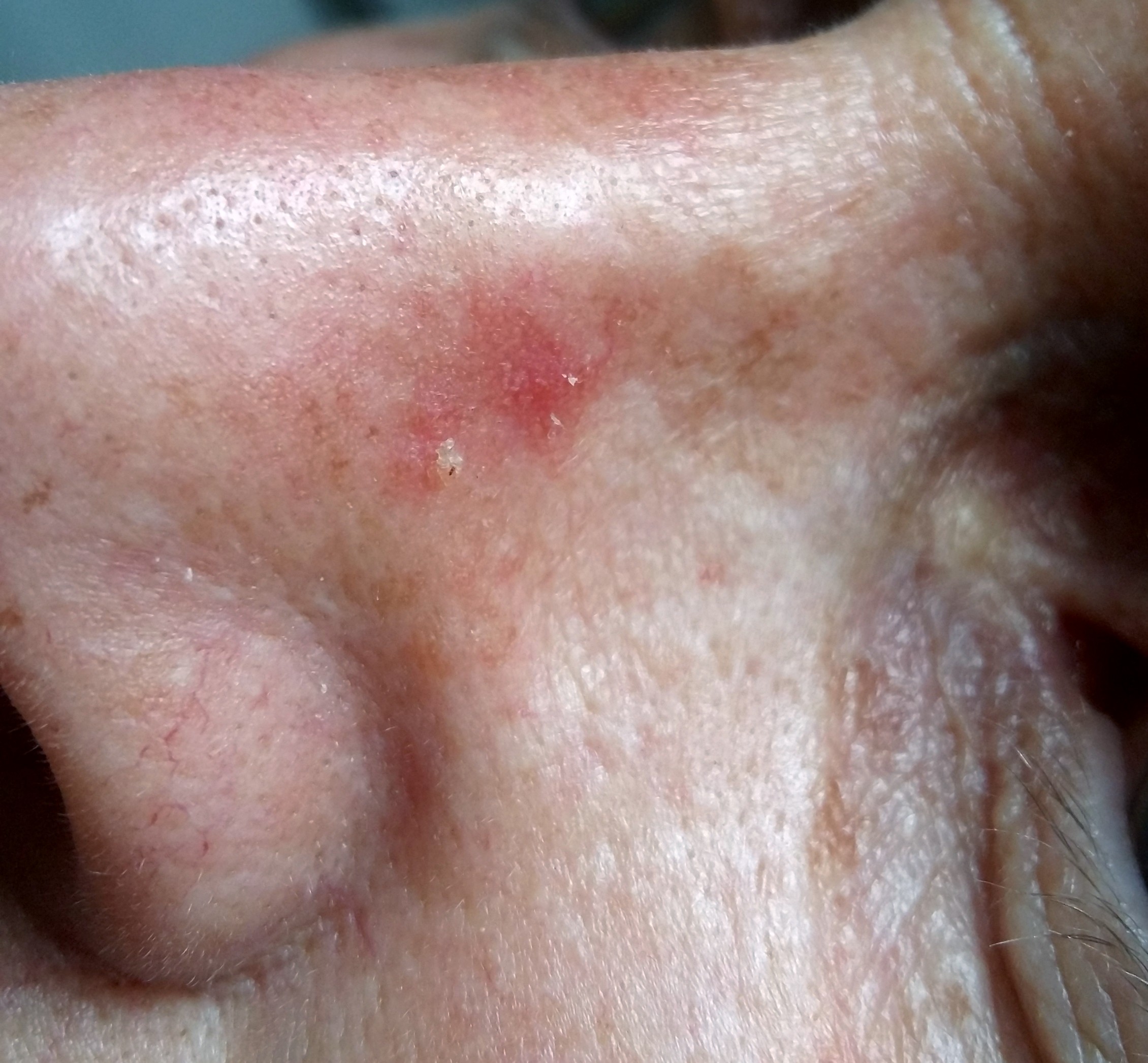
Dermoscopie
La dermoscopie est l’outil de référence pour l’évaluation des kératoses actiniques. Au niveau du visage, l’aspect dermatoscopique caractéristique est celui d’une « fraise » : vaisseaux et rougeurs distribués en pseudo-réseau autour d’ostiums folliculaires kératinisés jaunâtres. Cet aspect est pathognomonique et permet souvent d’éviter la biopsie dans les formes typiques.


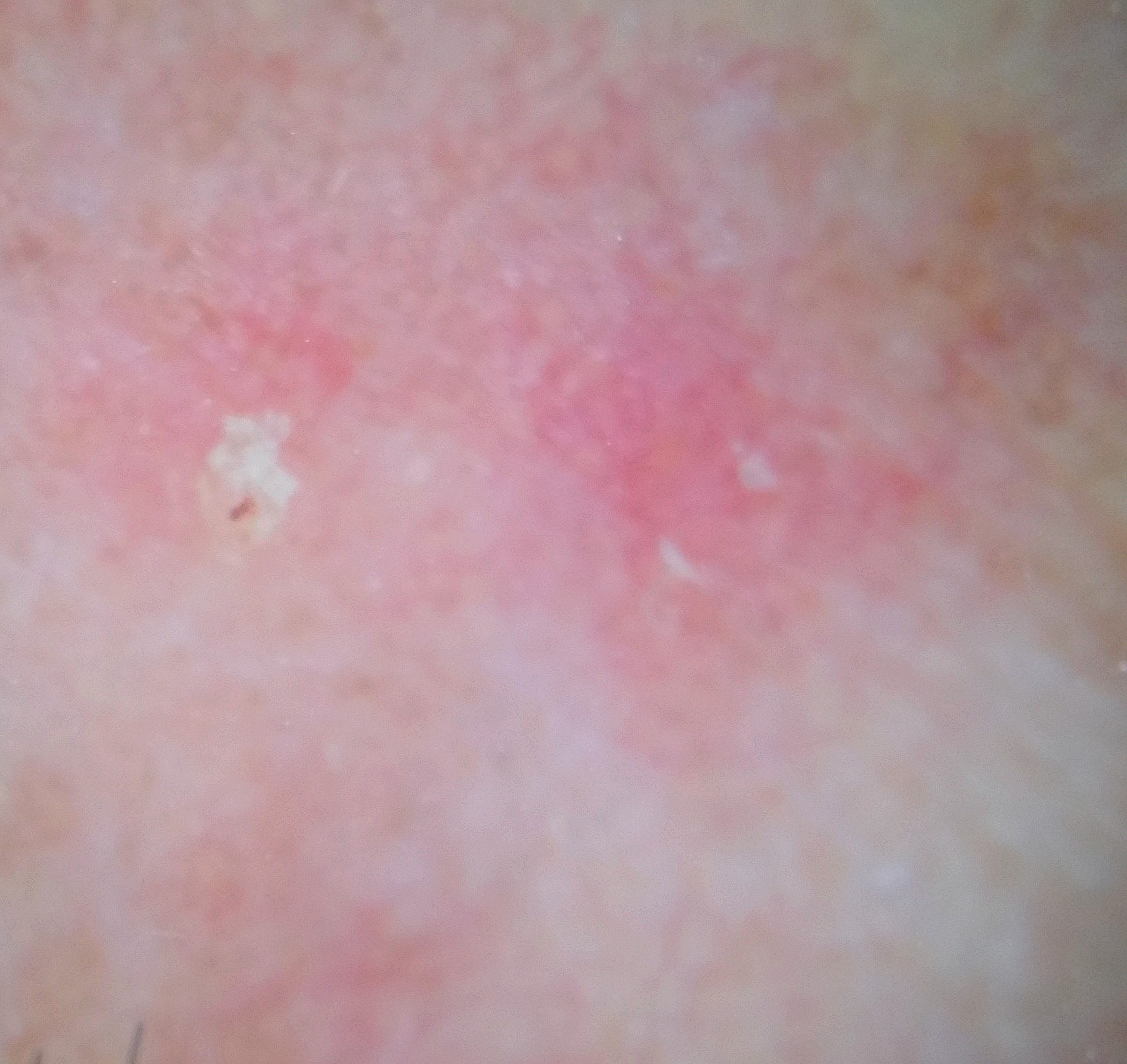
Biopsie cutanée
Indiquée en cas de doute diagnostique, de forme hyperkératosique, d’induration ou de suspicion de transformation maligne. Le dermatologue prélève un petit fragment de peau sous anesthésie locale, adressé en anatomopathologie pour examen histologique. Trois grades histologiques sont décrits (KA I à III selon Cockerell) selon le degré d’atypies kératinocytaires, qui conditionnent en partie le choix thérapeutique.
Notion de champ de cancérisation
Au-delà des lésions visibles, toute la zone photo-endommagée environnante présente des kératinocytes porteurs de mutations UV-induites subcliniques. Ce champ de cancérisation explique pourquoi de nouvelles kératoses réapparaissent régulièrement après traitement des lésions isolées — et pourquoi les traitements de champ (crèmes, photothérapie dynamique) sont souvent préférés aux traitements lésionnels seuls (cryothérapie) lorsque les lésions sont multiples.
5. Traitements des kératoses actiniques
L’objectif du traitement est double : éliminer les lésions existantes et traiter le champ de cancérisation environnant. Le choix entre traitement lésionnel et traitement de champ dépend du nombre de lésions, de leur localisation et du profil du patient.
Cryothérapie à l’azote liquide — traitement de référence pour les lésions isolées

L’azote liquide (-196 °C) est appliqué directement sur chaque kératose, provoquant la destruction cellulaire par formation de cristaux de glace intracellulaires.
- Séance de 10 à 30 secondes par lésion selon l’épaisseur
- Formation d’une cloque dans les 24 heures, cicatrisation en 1 à 3 semaines
- Efficacité : 70 à 90 % de clearance complète selon la profondeur de la lésion
- Effets secondaires : douleur pendant la séance, cloque, croûte, risque de tache blanche (hypopigmentation) sur peaux foncées
Traitements topiques de champ (crèmes prescrites sur ordonnance)
Ces traitements s’appliquent sur toute la zone photo-endommagée, pas uniquement sur les lésions visibles. Ils sont particulièrement adaptés aux lésions multiples et aux champs de cancérisation étendus.
| Traitement | Mécanisme | Schéma | Efficacité / tolérance |
|---|---|---|---|
| 5-Fluorouracile crème (Efudix® 5 %) | Cytostatique — inhibe la thymidylate synthase → blocage de la synthèse d’ADN tumoral | Application quotidienne 3 à 4 semaines | Traitement de champ le plus efficace à 12 mois dans l’essai randomisé NEJM 2019 — réaction inflammatoire locale marquée (rougeur, croûtes, érosions) = signe d’efficacité |
| Imiquimod crème (Aldara® 5 %, Zyclara® 3,75 %) | Immunomodulateur — agoniste TLR-7 stimulant l’interféron et les cytokines antitumorales | 3×/sem. pendant 4 sem. (Aldara®) ou 2 cycles de 2 sem. (Zyclara®) | Efficace mais inférieur au 5-FU en clearance à 12 mois (HR 2,03 vs 5-FU, NEJM 2019). Tolérance locale généralement bonne |
| Diclofénac gel (Solaraze® 3 %) | AINS topique — inhibe les COX-1 et COX-2 impliquées dans la prolifération tumorale | 2 applications/j pendant 60 à 90 jours | Tolérance locale nettement meilleure que 5-FU ou imiquimod. Efficacité un peu inférieure. Traitement de choix pour les patients ne tolérant pas l’irritation des autres crèmes |
| Tirbanibuline crème 1 % (Klisyri®) | Inhibiteur de la polymérisation de la tubuline et de la tyrosine kinase Src → antiprolifératif | 1 application/j pendant 5 jours seulement | AMM européenne mais pas encore disponible en France en 2026 –Clearance complète chez 44 à 54 % des patients dans les essais de phase III (NEJM 2021). Durée de traitement la plus courte. Récidive partielle à 1 an (47 % des répondeurs complets) |
| Ingenol mébutate (Picato®) | Extrait d’Euphorbia peplus — activateur de la protéine kinase C, cytotoxique direct | 2 à 3 jours | Retiré du marché européen en 2020 — signal de pharmacovigilance pour un risque accru de carcinome épidermoïde dans l’essai comparatif vs imiquimod. Non recommandé |
Ce que dit l’essai de référence (NEJM 2019)
L’étude néerlandaise multicentrique randomisée publiée dans le New England Journal of Medicine a comparé directement 4 traitements de champ chez 624 patients sur 12 mois : le 5-fluorouracile 5 % crème s’est avéré significativement supérieur à l’imiquimod, à la photothérapie dynamique et à l’ingenol mébutate en termes de maintien de la clearance à 12 mois après le traitement. Ce résultat a modifié les recommandations dans plusieurs pays européens, plaçant le 5-FU en première intention pour les kératoses multiples — Jansen et al., N Engl J Med 2019 (PMID 30855743).
Photothérapie dynamique (PTD)
La photothérapie dynamique consiste à appliquer un produit photosensibilisant (méthylaminolévulinate) sur les kératoses, qui s’accumule sélectivement dans les cellules tumorales, puis à irradier la zone par une source lumineuse rouge activant la destruction photo-oxydative des cellules cibles.
- Indications privilégiées : kératoses multiples sur zones étendues (visage entier, cuir chevelu), formes peu hyperkératosiques, zones esthétiquement importantes
- Avantages : traitement de champ, résultat esthétique souvent très satisfaisant (amélioration globale du photovieillissement), possible avec lumière du jour (PTD-daylight)
- Inconvénients : douleur pendant la séance, réaction inflammatoire post-traitement, nécessite un plateau technique spécifique
6. Choisir le bon traitement selon la situation clinique
| Situation | Traitement recommandé |
|---|---|
| 1 à 3 kératoses isolées | Cryothérapie à l’azote liquide au cabinet — rapide et efficace |
| Kératoses multiples (> 5-8 lésions) sur zone étendue | Traitement de champ : 5-FU crème en première intention (efficacité supérieure à 12 mois), ou PTD, ou imiquimod |
| Patient ne tolérant pas l’irritation des crèmes classiques | Diclofénac gel (tolérance locale meilleure) ou tirbanibuline (durée d’application très courte = 5 jours) |
| Observance difficile (traitement long mal accepté) | Tirbanibuline (Klisyri®) — 5 jours seulement, ou PTD en séance unique |
| Forme hyperkératosique ou corne cutanée | Biopsie systématique d’abord, puis traitement adapté au résultat histologique (exérèse chirurgicale si carcinome) |
| Chéilite actinique | Prise en charge spécialisée (dermatologue ou chirurgien maxillo-facial) — risque de dégénérescence plus élevé |
| Patient immunodéprimé (transplanté, VIH) | Surveillance rapprochée + traitement systématique de toutes les lésions — consultation dermatologique spécialisée |
Kératoses multiples, corne cutanée ou lésion qui s’indure ?
Un bilan dermatologique complet avec dermoscopie s’impose avant tout traitement. Prendre rendez-vous en téléconsultation →
7. Surveillance après traitement et photoprotection à vie
La surveillance après traitement est indispensable pour trois raisons : de nouvelles kératoses apparaissent fréquemment dans la même zone (champ de cancérisation persistant), une récidive locale est possible, et un carcinome épidermoïde peut survenir sur une lésion insuffisamment traitée ou adjacente.
Rythme de surveillance recommandé : consultation dermatologique tous les 6 à 12 mois selon le nombre de lésions traitées et les facteurs de risque individuels.
Photoprotection permanente : indispensable à vie pour tous les patients ayant eu des kératoses actiniques :
- Réduction de l’apparition de nouvelles lésions
- Ralentissement de l’évolution du champ de cancérisation
- Des études montrent qu’une photoprotection régulière pendant 2 ans peut induire une régression spontanée de lésions existantes
- SPF 50+ large spectre, renouvelé toutes les 2 heures en cas d’exposition, associé à des vêtements couvrants et à l’évitement des heures de forte insolation (11h-16h en été)
En savoir plus sur la protection solaire.
Pour aller plus loin
Cancers cutanés et précancéroses
Techniques et traitements
Questions fréquentes
Une kératose actinique est-elle un cancer ?
La kératose actinique est considérée par la plupart des auteurs comme la forme la plus précoce du carcinome épidermoïde — certains spécialistes la classent directement comme un carcinome épidermoïde in situ (non invasif). Elle n’est pas encore un cancer invasif dans la plupart des cas, mais son potentiel de transformation, notamment lorsque les lésions sont multiples ou de longue date, justifie un traitement systématique. Ce n’est pas une simple « tache due à l’âge ».
Comment distinguer une kératose actinique d’une tache de vieillesse ?
Les taches solaires (lentigos) sont des taches brunes, plates et lisses au toucher. Les kératoses actiniques sont rosées à brunâtres et rugueuses à la palpation — comme du papier de verre. C’est cette rugosité perçue au toucher sur une zone photo-exposée qui fait toute la différence. En cas de doute, la dermoscopie tranche dans la grande majorité des cas.
La cryothérapie est-elle douloureuse ?
La cryothérapie provoque une sensation de brûlure froide intense pendant quelques secondes à une minute. La douleur est généralement supportable sans anesthésie. Dans les 24 à 48 heures suivantes, une cloque peut se former, suivie d’une croûte qui tombe en 1 à 3 semaines. La zone peut rester légèrement rosée plusieurs semaines. Un traitement antalgique simple (paracétamol) peut être pris si nécessaire. La douleur tend à être plus marquée sur le visage et la lèvre que sur les extrémités.
Quelle est la crème la plus efficace contre les kératoses actiniques multiples ?
Sur la base de l’essai randomisé de référence publié dans le New England Journal of Medicine en 2019 (Jansen et al., PMID 30855743), le 5-fluorouracile 5 % crème (Efudix®) est le plus efficace sur 12 mois parmi les traitements de champ comparés. Son inconvénient est la réaction inflammatoire locale intense — souvent mal vécue — qui est pourtant le signe de son efficacité. Pour les patients ne tolérant pas cette réaction, le diclofénac gel ou la tirbanibuline (5 jours de traitement) sont des alternatives valides.
Peut-on prévenir les kératoses actiniques ?
Oui, partiellement. Les kératoses actiniques résultent de l’accumulation de mutations UV sur de nombreuses années. Adopter une photoprotection rigoureuse (SPF 50+ large spectre, vêtements couvrants, évitement des heures de forte insolation) réduit significativement le risque d’apparition de nouvelles lésions, même après 50 ans. Des études montrent qu’une photoprotection régulière sur 2 ans peut même induire la régression de kératoses préexistantes. Il n’est jamais trop tard pour commencer.
📅 Consulter le Dr Rousseau en téléconsultation
Voir aussi :
Cancers cutanés —
Carcinome épidermoïde —
Photothérapie dynamique —
Dermoscopie —
Protection solaire —
Taches solaires et lentigos —
Maladie de Bowen —
À propos du Dr Rousseau
Mis à jour le 25 mars 2026 par le Dr Ludovic Rousseau, dermatologue.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


les keratoses du cuir chevelu sont-elles contagieuses ?
Non, les kératoses actiniques ne sont pas contagieuses
quelles sont les formes de la kératose actinique qui nécessitent un traitement chirurgical?
Généralement le traitement chirurgical est proposé devant des formes infiltrées (la peau a perdu de sa souplesse), crouteuses ou dont la localisation rend difficile l’application d’azote ou d’un autre traitement (périorificiel notamment). De même une biopsie est pratiquée en cas de doute diagnostique