Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 8 avril 2026
Pelade (alopecia areata) : causes, symptômes, traitements et nouvelles thérapies
La pelade, ou alopecia areata, est une maladie inflammatoire auto-immune du follicule pileux touchant environ 1 % de la population mondiale, soit plus de 600 000 personnes en France. Elle se manifeste par une chute de cheveux en plaques, sur un cuir chevelu d’apparence normale, pouvant toucher aussi bien les enfants que les adultes, les hommes comme les femmes, et tous les phototypes.
Longtemps orpheline de traitements efficaces pour les formes sévères, la pelade a connu une révolution thérapeutique majeure depuis 2022 avec l’approbation des inhibiteurs de JAK (baricitinib, ritlecitinib), première classe de médicaments à avoir démontré une efficacité significative dans les formes étendues. Son évolution reste imprévisible : 80 % des pelades localisées régressent spontanément en un an, mais les formes sévères peuvent persister des années et altérer profondément la qualité de vie.
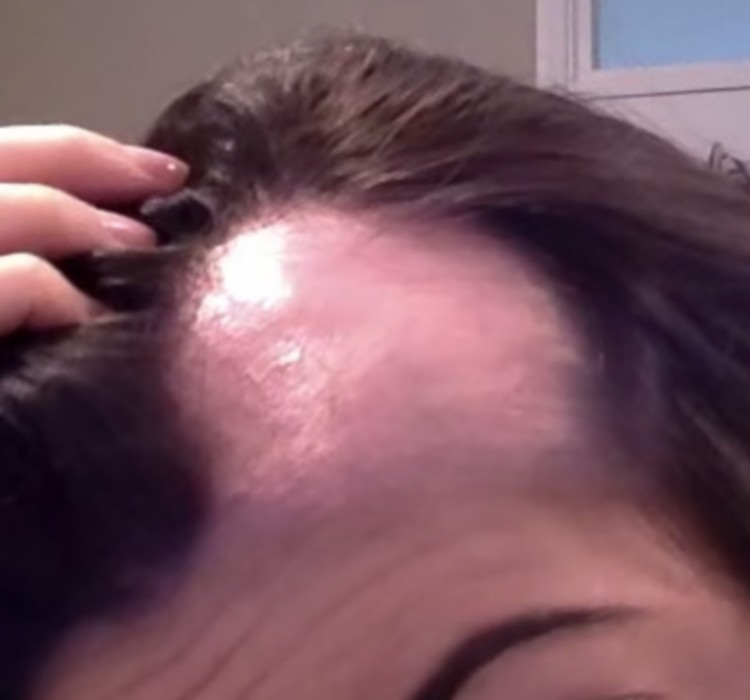
Pelade étendue ou résistante aux traitements habituels ?
Le Dr Rousseau est disponible en téléconsultation rapidement, souvent le jour même ou le lendemain.
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
PELADE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Mécanisme et causes |
Formes cliniques |
Diagnostic |
Pronostic |
Traitements |
Inhibiteurs de JAK |
Stratégie selon sévérité |
Pelade de l’enfant |
Questions fréquentes
Mécanisme immunologique et causes
La pelade est une maladie auto-immune spécifique d’organe : le système immunitaire produit des lymphocytes T cytotoxiques CD8+ qui attaquent les follicules pileux en phase de croissance active (phase anagène), les faisant basculer prématurément en phase de repos (phase télogène) et provoquant la chute du cheveu.
Dans les conditions normales, le follicule pileux bénéficie d’un « privilège immunitaire » : il n’exprime pas les antigènes du Complexe Majeur d’Histocompatibilité (CMH), ce qui le protège de la reconnaissance par les cellules immunitaires. Dans la pelade, ce privilège est perdu. Les lymphocytes CD8+ libèrent de l’interféron gamma (IFN-γ), qui déclenche une boucle d’auto-amplification inflammatoire via la voie JAK1/JAK3 — précisément la cible des nouveaux traitements.
| Facteur | Détail |
|---|---|
| Prédisposition génétique | Concordance 55 % chez jumeaux homozygotes. Risque ×5 à ×10 si parent au 1er degré atteint. Groupes HLA favorisant les formes sévères. Lien documenté avec trisomie 21 (gène AIRE). |
| Facteurs environnementaux | Encore largement inconnus. Rôle du stress évoqué mais non démontré statistiquement. Microbiote cutané et intestinal possiblement impliqués. |
| Terrain atopique | Antécédents personnels ou familiaux d’atopie dans 10 % des cas. |
| Maladies auto-immunes associées | Thyroïdites (Hashimoto, Basedow), vitiligo, psoriasis, lupus, anémie de Biermer. |
| Médicaments inducteurs (rares) | Anti-TNF, ustekinumab, dupilumab, anti-PD1 (nivolumab, pembrolizumab). |
Formes cliniques
| Forme | Description | Pronostic |
|---|---|---|
| Pelade en plaques | 1 ou plusieurs zones rondes d’alopécie sur cuir chevelu d’apparence normale. Forme la plus fréquente, souvent fortuite. | Favorable — régression spontanée fréquente |
| Pelade ophiasique | Bande alopécique partant de l’occiput, remontant au-dessus des oreilles. | Moins favorable |
| Pelade décalvante totale | Perte de tous les cheveux du cuir chevelu. Environ 5 % des cas. | Réservé |
| Pelade universelle | Perte de tous les poils et cheveux du corps (cuir chevelu, sourcils, cils, barbe, poils corporels). Forme la plus sévère. | Réservé — JAK inhibiteurs indiqués |
| Pelade diffuse | Raréfaction homogène sans plaques nettes. Diagnostic difficile — peut mimer effluvium télogène ou alopécie androgénétique. | Variable |
| Pelade de la barbe | Plaques sur barbe ou moustache sans atteinte du cuir chevelu. Fréquente chez l’homme adulte. | Souvent favorable |
💡 Atteinte des ongles : présente dans 10 à 20 % des cas. Signes évocateurs : dépressions ponctuées en « dé à coudre » (trachyonychie), érythème lunulaire en mottes. L’atteinte lunulaire inflammatoire témoigne d’une poussée évolutive sévère et constitue un signe de mauvais pronostic.
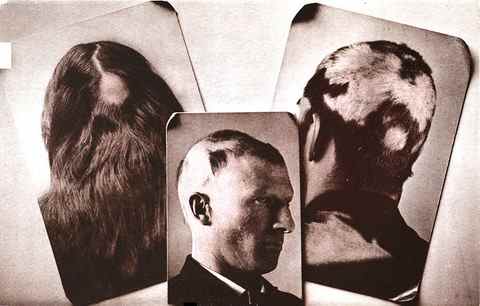
Symptômes et diagnostic
La pelade est souvent de découverte fortuite : le patient ou son entourage remarque une zone sans cheveux, parfois découverte par le coiffeur. La plaque est ronde, bien délimitée, sur une peau d’apparence strictement normale — l’absence de rougeur, de squames et de cicatrices distingue la pelade de la teigne et des alopécies cicatricielles.
Examen dermatoscopique : le dermatologue utilise un dermatoscope pour visualiser les signes caractéristiques :
| Signe dermoscopique | Signification |
|---|---|
| Cheveux en points d’exclamation | Cheveux effilés à la base, plus épais au-dessus — signe pathognomonique d’activité évolutive |
| Points jaunes | Ostiums folliculaires vides remplis de sébum |
| Points noirs | Cheveux cassés au niveau de l’orifice folliculaire |
| Cheveux coudés ou dystrophiques | Signe d’activité évolutive |
| Lignes de Pohl-Pinkus | Étranglements périodiques de la tige pilaire |
Bilan biologique : aucun bilan n’est justifié en l’absence de symptôme clinique orientant. En cas de signes évoquant une dysthyroïdie : TSH, T4 libre, anticorps anti-TPO et anti-thyroglobuline. En cas de forme très étendue : bilan auto-immun.
Pronostic
| Situation | Évolution spontanée |
|---|---|
| Pelade localisée | 80 % de régression spontanée en 1 an |
| Pelade touchant < 40 % du cuir chevelu | 60 % de repousse totale sans traitement en 6 mois |
| Pelade décalvante évoluant depuis > 1 an | 15 à 25 % de régression spontanée ou sous placebo |
Facteurs de mauvais pronostic : début dans l’enfance, ancienneté > 1 an, surface atteinte > 50 %, forme ophiasique/décalvante/universelle/diffuse, cheveux en points d’exclamation à distance des zones actives, trachyonychie et érythème lunulaire unguéal.
💡 L’évolution est par nature imprévisible : des épisodes de repousse complète peuvent succéder à des rechutes, parfois rythmés par les saisons. L’impact psychologique — anxiété, repli social, atteinte de l’image de soi — justifie une prise en charge globale même dans les formes modérées.
Traitements de la pelade
| Traitement | Mécanisme / utilisation | Indication principale |
|---|---|---|
| Dermocorticoïdes classe I (propionate de clobétasol) |
Application quotidienne sur les plaques. Repousse possible y compris dans les formes décalvantes. | 1re intention — toutes formes |
| Injections intradermiques (triamcinolone 3–10 mg/ml) |
Aiguille 30G, 0,05 ml/point espacés de 0,5–1 cm. Repousse visible à 3 semaines. Séances toutes les 4–12 semaines. | Pelades en plaques localisées — référence adulte > 13 ans |
| Minoxidil (topique 5 % ou oral 0,5–2,5 mg/j) |
Potentialise la repousse spontanée ou induite. Toujours en association, jamais en monothérapie. | Adjuvant — toutes formes |
| Dioxyanthranol (dithranol) short contact |
Irritant local modifiant la réponse immune folliculaire. Mécanisme mal compris. | Pelades en plaques modérées — adulte et enfant |
| Immunothérapie de contact (DPCP, SADBE) |
Eczéma de contact chronique induit modifiant l’environnement immunitaire folliculaire. Préparation magistrale, centres spécialisés uniquement. | Pelades étendues résistantes — hors JAKi |
| Photothérapie (PUVA, UVB, Excimer 308 nm) |
PUVAthérapie efficace mais rechutes fréquentes à l’arrêt. Laser Excimer intéressant dans les formes limitées. | Pelades modérées à sévères — centres spécialisés |
| Corticothérapie systémique (bolus méthylprednisolone) |
Bolus 250 mg ×2/j pendant 3 j répétables à 2–3 mois. Prednisone orale 0,75–1 mg/kg/j en décroissance. | Urgence : poussée extensive rapide — 1er épisode |
| Méthotrexate (20–25 mg/semaine) |
Souvent associé à corticothérapie orale d’amorçage. Toxicité hépatique cumulative — réserver aux formes sévères résistantes. | Pelades anciennes étendues — en l’absence d’accès aux JAKi |
Pelade ?
Une téléconsultation permet d’évaluer rapidement la sévérité et de discuter les options thérapeutiques récentes (JAK inhibiteurs).
📅 Téléconsultation avec le dermatologue
Révolution thérapeutique : les inhibiteurs de JAK
Les inhibiteurs de JAK représentent l’avancée thérapeutique la plus importante de ces dernières décennies dans la pelade. En bloquant la voie JAK1/JAK3, ils interrompent directement la boucle inflammatoire pathologique dirigée contre les follicules pileux.
| Molécule | Spécialité | AMM | Efficacité (SALT ≤ 20) |
|---|---|---|---|
| Baricitinib ⭐ référence | Olumiant® 4 mg | EMA 2022 — pelade sévère adulte (> 50 % surface) | 35–40 % à 36 semaines vs 5 % placebo (BRAVE-AA1/AA2) |
| Ritlecitinib | Litfulo® 50 mg | FDA 2023, EMA 2024 — adulte et adolescent dès 12 ans | 23 % à 24 semaines vs 2 % placebo (ALLEGRO) |
| Tofacitinib | Xeljanz® | Hors AMM — utilisé depuis 2014 | Résultats encourageants en séries de cas |
⚠️ Précautions communes aux JAK inhibiteurs : bilan pré-thérapeutique complet obligatoire (NFS, bilan hépatique et lipidique, sérologies hépatites B/C et VIH, radiographie thoracique, quantiféron). Vaccins vivants atténués contre-indiqués pendant le traitement. Risque accru d’infections (zona notamment), de thromboses et d’événements cardiovasculaires. Traitement suspensif : rechute possible à l’arrêt — surveillance au long cours indispensable.
Voir la page dédiée : Inhibiteurs JAK en dermatologie — baricitinib, upadacitinib, abrocitinib
Stratégie thérapeutique selon la sévérité
| Sévérité | Surface atteinte | Traitement recommandé |
|---|---|---|
| Localisée | < 25 % | Dermocorticoïdes classe I + injections triamcinolone toutes les 4–8 sem + minoxidil topique. Abstention-surveillance possible si épisode récent. |
| Modérée | 25–50 % | Injections intradermiques + dermocorticoïdes + immunothérapie de contact DPCP (centre spécialisé) + photothérapie (Excimer ou PUVA). |
| Sévère | > 50 %, décalvante, universelle, ophiasique | JAK inhibiteurs oraux (baricitinib 4 mg/j ou ritlecitinib 50 mg/j). Si non accessible : méthotrexate + corticothérapie d’amorçage, immunothérapie de contact spécialisée. |
| Urgence évolutive | Extension rapide — 1er épisode | Bolus de corticoïdes IV pour stopper la poussée, puis mise en place d’un traitement de fond. |
Pelade de l’enfant
La pelade débute avant l’âge de 20 ans dans plus de 50 % des cas. Sa prise en charge pédiatrique présente plusieurs particularités :
| Point | Détail |
|---|---|
| 1re ligne | Dermocorticoïdes et injections intradermiques (dès 13 ans) |
| JAK inhibiteurs | Ritlecitinib (Litfulo®) approuvé dès 12 ans pour les formes sévères. Baricitinib : pas d’AMM pédiatrique à ce jour. |
| Impact psychologique | Souvent majeur sur l’enfant et la famille. Accompagnement psychologique et liaison avec l’école (prévention du harcèlement) essentiels. |
| Prothèses capillaires | Prise en charge partielle par l’Assurance Maladie en cas de pelade totale ou décalvante. |
Pages spécialisées du cluster pelade et alopécies
Alopécies et chute de cheveux
→ Chute de cheveux et alopécies — hub général
→ Pelade de la barbe — formes, traitements
→ Pseudo-pelade de Brocq — alopécie cicatricielle
→ Lichen plan pilaire
→ Minoxidil — mode d’emploi, efficacité
Traitements et examens associés
→ Inhibiteurs JAK en dermatologie — baricitinib, ritlecitinib
→ Méthotrexate en dermatologie
→ Dermocorticoïdes — classes et utilisation
→ Dermatoscopie — à quoi ça sert ?
→ Vitiligo — maladie auto-immune associée
Questions fréquentes sur la pelade
La pelade est-elle contagieuse ?
Non. La pelade est une maladie auto-immune, pas une infection. Elle ne se transmet pas par contact ni par les cheveux. Il n’y a aucune précaution particulière à prendre vis-à-vis de l’entourage.
La pelade est-elle causée par le stress ?
Le rôle du stress est souvent évoqué et cliniquement suggéré, mais il n’est pas formellement démontré par les études contrôlées. Le stress peut perturber le système immunitaire sur un terrain génétiquement prédisposé, mais il n’est pas une cause suffisante à lui seul. La pelade elle-même est source de stress — la relation est probablement bidirectionnelle.
Les cheveux qui repoussent sont-ils définitifs ?
Pas nécessairement. La pelade est une maladie chronique évoluant par poussées : une repousse complète peut être suivie d’une rechute des mois ou des années plus tard. Les cheveux qui repoussent sont parfois initialement blancs, puis reprennent leur couleur naturelle. Sous JAK inhibiteurs, la repousse se maintient pendant le traitement mais une surveillance au long cours est nécessaire.
Le baricitinib (Olumiant®) est-il remboursé pour la pelade en France ?
Le baricitinib a obtenu une AMM européenne pour la pelade sévère en 2022. Les conditions de remboursement par l’Assurance Maladie française sont en cours de définition et d’évolution. Renseignez-vous auprès de votre dermatologue et de votre CPAM pour les modalités actuelles de prise en charge.
Quelle différence entre pelade et alopécie androgénétique ?
L’alopécie androgénétique (calvitie commune) est une perte progressive et diffuse liée aux hormones, touchant essentiellement le dessus du crâne chez l’homme (golfes frontaux, sommet) et la partie supérieure chez la femme — la peau est normale. La pelade se présente en plaques rondes bien délimitées, sur un cuir chevelu d’apparence strictement normale, avec une évolution imprévisible par poussées. La dermoscopie permet de les distinguer facilement.
Existe-t-il des associations de patients pour la pelade ?
Oui. Il existe des associations qui accompagnent les patients atteints de pelade et proposent des groupes de soutien, des informations médicales validées et une aide aux démarches administratives (remboursement prothèses capillaires, MDPH). Un accompagnement psychologique est également recommandé dans les formes sévères.
Références scientifiques
- 📚 King B et al. — Baricitinib vs placebo in alopecia areata (BRAVE-AA) — NEJM 2022 — PubMed 35654104
- 📚 Ohyama M et al. — Ritlecitinib (ALLEGRO phase III) — NEJM 2023 — PubMed 37086724
- 📚 Genetic factors in alopecia areata — méta-analyse PubMed 33849530
Voir aussi :
Chute de cheveux |
Pelade de la barbe |
Inhibiteurs JAK |
Vitiligo |
Dermatoscopie |
Téléconsultation dermatologue
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
PELADE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

