Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 7 avril 2026
Molluscum contagiosum : causes, symptômes et traitements
Téléchargez le guide complet
MOLLUSCUM CONTAGIOSUM
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Le molluscum contagiosum est une infection virale bénigne de la peau due au Molluscum Contagiosum Virus (MCV), un poxvirus à ADN double brin.
Très fréquente chez l’enfant entre 2 et 10 ans, elle se manifeste par de petites tuméfactions rondes, nacrées et ombiliquées, apparaissant en nombre variable sur le tronc, les membres et les plis cutanés.
La transmission se fait par contact cutané direct entre enfants, par manuportage (grattage puis contact avec la peau saine) ou par objets partagés (serviettes, vêtements).
Dans la grande majorité des cas, l’évolution est spontanément favorable en quelques mois à deux ans, sans traitement. Cependant, la tendance à l’extension par auto-inoculation et le retentissement psychologique sur l’enfant et les parents justifient souvent une prise en charge active.
Chez l’adulte, le molluscum contagiosum de localisation génitale est une infection sexuellement transmissible (IST) pouvant révéler une immunodépression sous-jacente.

Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
Causes : pourquoi mon enfant a-t-il des molluscums ?
Le MCV appartient à la famille des Poxviridae et comporte quatre génotypes (MCV-1 à MCV-4) :
– le MCV-1 est responsable de la quasi-totalité des cas chez l’enfant,
– le MCV-2 est plus fréquent chez l’adulte, notamment dans les formes de transmission sexuelle.
Le virus se transmet par :
– contact cutané direct entre enfants lors du jeu, des bains partagés,
– objets intermédiaires : serviettes de bain, vêtements, jouets,
– auto-inoculation : l’enfant se gratte les lésions puis touche une zone de peau saine,
– la fréquentation des piscines est suspectée comme facteur favorisant, mais non formellement prouvé.
Le délai d’incubation est de 10 à 50 jours après le contact contaminant.
L’âge le plus propice à la contamination se situe entre 2 et 4 ans.
Les climats chauds et humides favorisent la transmission, probablement en raison d’une peau moins couverte et d’une fragilité cutanée accrue.
Facteur de risque majeur : la dermatite atopique (eczéma).
Les enfants atteints d’eczéma atopique présentent une peau sèche et une barrière cutanée altérée, les rendant beaucoup plus vulnérables à la pénétration du MCV. Les molluscums sont souvent plus nombreux et plus étendus chez ces enfants.
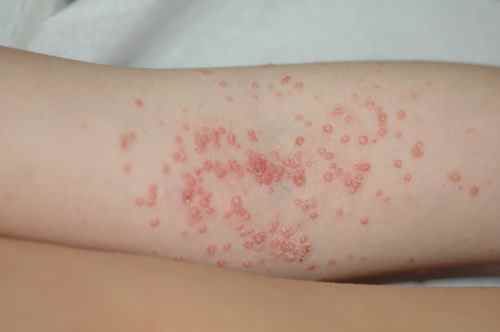
Symptômes : à quoi ressemble un molluscum contagiosum ?
Les lésions apparaissent préférentiellement sur les convexités du tronc, les fesses, les zones génitales, la racine des membres, les plis des coudes et des genoux et parfois le visage.
Chaque molluscum se présente comme une petite tuméfaction ferme de 1 à 5 mm de diamètre, de couleur chair, rosée ou blanc nacré, avec une dépression centrale caractéristique en ombilic (petit « trou » sur le dessus).
En pressant doucement la lésion, il s’en échappe un contenu blanc nacré caséeux correspondant aux cellules épidermiques infectées par le virus.
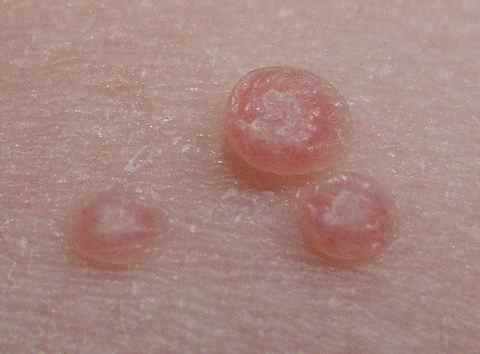
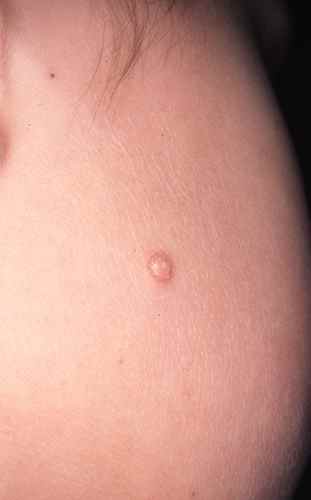
Évolution naturelle :
La guérison spontanée est la règle, le plus souvent après une phase inflammatoire locale (rougeur autour du molluscum) qui signe le début de l’élimination immune du virus. Cette phase peut précéder la guérison de plusieurs semaines.
On observe souvent simultanément chez le même enfant des zones rouges séquellaires de molluscums en voie de guérison et de nouvelles lésions par auto-inoculation, parfois plusieurs dizaines.
La durée totale d’évolution sans traitement est généralement de 6 mois à 2 ans.
Signes d’alerte à surveiller :
– lésions devenant rouges, douloureuses et chaudes : surinfection bactérienne secondaire,
– extension rapide et massive chez un enfant habituellement en bonne santé : évoquer une dermatite atopique sous-jacente ou un déficit immunitaire,
– lésions très nombreuses et atypiques : immunodépression à rechercher.
Molluscum contagiosum chez l’adulte
Chez l’adulte, le molluscum contagiosum présente des caractéristiques et une signification différentes de celles de l’enfant.
Transmission sexuelle :
La localisation génitale, pubienne ou péri-anale chez l’adulte est considérée comme une IST (infection sexuellement transmissible). Un bilan complet d’IST est recommandé : sérologies VIH, syphilis, chlamydia, gonococcie.
Transmission non sexuelle chez l’adulte :
– rasage (prêt de rasoir entre adultes),
– épilation à la cire en institut (partage d’instruments),
– tatouage.
Molluscum et VIH :
La présence de molluscums contagiosa profus, étendus ou atypiques chez un adulte peut être le signe révélateur d’une infection à VIH ou d’une autre immunodépression (chimiothérapie, corticothérapie prolongée, hémopathie). Le médecin peut demander une sérologie VIH devant des molluscums extensifs inexpliqués chez l’adulte immunocompétent a priori.
Traitement du molluscum contagiosum
Mesures préventives : limiter la contagion et l’auto-inoculation
– Ne pas gratter les lésions : l’auto-inoculation par grattage est la principale cause de multiplication des molluscums,
– éviter le partage de serviettes de bain, vêtements et objets de toilette,
– éviter les bains en commun avec les frères, sœurs ou amis tant que les lésions sont présentes,
– couvrir les lésions accessibles avec un pansement si l’enfant fréquente une piscine,
– en cas de dermatite atopique associée : traiter l’eczéma activement pour restaurer la barrière cutanée et limiter l’extension des molluscums.
Abstention thérapeutique : une option légitime
En cas de molluscums peu nombreux, non évolutifs et bien tolérés, une surveillance sans traitement est possible en attendant la guérison spontanée.
Cette option est souvent préférable chez le très jeune enfant pour qui les traitements destructeurs sont douloureux et traumatisants.
Elle doit être discutée avec les parents en leur expliquant la durée d’évolution naturelle prévisible.
Traitements destructeurs locaux
Hydroxyde de potassium (KOH) — traitement à domicile :
Solution kératolytique (Poxkare®, Molutrex®, Molusderm®) appliquée par les parents sur chaque molluscum jusqu’à obtention d’une rougeur locale signant la destruction de la lésion.
Disponible sur ordonnance. Traitement de première intention dans de nombreux cas car applicable à domicile sans douleur initiale.
Nécessite une application régulière et rigoureuse sur chaque lésion individuellement, en évitant la peau saine environnante.
Curetage :
Le dermatologue retire chaque molluscum à la curette après application préalable d’une crème anesthésiante (EMLA® à poser 60 à 90 minutes avant la consultation).
Technique efficace en une seule séance, mais le saignement punctiforme sur chaque lésion peut être impressionnant pour l’enfant et les parents.
En cas de molluscums très nombreux chez un jeune enfant, une anesthésie générale courte peut être discutée.
Vidange du contenu (expression) :
Après application de crème anesthésiante, le dermatologue incise et vide le noyau nacré de chaque molluscum manuellement ou à la pince. Technique simple et efficace pour les lésions isolées.
Cryothérapie à l’azote liquide :
Congélation de chaque molluscum provoquant la destruction cellulaire par formation de cristaux de glace.
Technique rapide mais douloureuse (la crème anesthésiante ne protège que partiellement du froid).
Risque de séquelles pigmentaires : taches blanches (hypopigmentation) ou taches brunes (hyperpigmentation post-inflammatoire), à prendre en compte notamment sur les peaux foncées.
Traitements laser
Laser CO2 :
Détruit les lésions par vaporisation. Efficace mais risque de cicatrices, réservé aux formes résistantes ou nombreuses.
Laser à colorant pulsé (PDL) :
Coagule les vaisseaux nourriciers du molluscum, entraînant sa nécrose progressive. Technique bien tolérée, efficace, mais coûteuse car non remboursée. Laisse une ecchymose locale transitoire.
Traitements émergents
Imiquimod (Aldara® 5 %) :
Immunomodulateur topique stimulant l’immunité innée. Utilisé hors AMM dans les molluscums résistants, notamment chez l’adulte immunodéprimé ou en cas de molluscums génitaux étendus. Résultats variables.
Acide trichloracétique (ATA) :
Application chimique destructrice utilisée par le dermatologue dans les formes résistantes, en alternative à la cryothérapie.
Questions fréquentes des parents
Mon enfant peut-il aller à l’école ou à la piscine avec des molluscums ?
L’éviction scolaire n’est pas recommandée : le molluscum contagiosum ne justifie pas d’arrêt de scolarité.
Pour la piscine, il est conseillé de couvrir les lésions accessibles avec un pansement imperméable et d’éviter le partage de matériel de bain. L’éviction de la piscine n’est pas obligatoire mais peut être proposée en cas de lésions très nombreuses ou évolutives.
Combien de temps durent les molluscums sans traitement ?
La guérison spontanée survient en général entre 6 mois et 2 ans. Certaines formes extensives chez l’enfant atopique peuvent persister plus longtemps.
Les molluscums laissent-ils des cicatrices ?
La guérison spontanée est généralement sans cicatrice. Les traitements destructeurs (cryothérapie, laser CO2, curetage) peuvent laisser de petites cicatrices ou des modifications pigmentaires transitoires, surtout sur les peaux foncées.
Mon enfant a des molluscums et de l’eczéma : que faire ?
Traiter activement l’eczéma atopique en priorité pour restaurer la barrière cutanée : cela limite significativement l’extension des molluscums. Les dermocorticoïdes appliqués sur les plaques d’eczéma n’aggravent pas les molluscums eux-mêmes.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur la dermatite atopique de l’enfant,
les verrues et leur traitement
et les traitements laser en dermatologie.
Faire une recherche scientifique sur cette pathologie sur PubMed.
Téléchargez le guide complet
MOLLUSCUM CONTAGIOSUM
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


Cela fait 3 fois qu on me les brûlés à l azote et j en ai encore
Comment m endebarasser
Si vous êtes adulte il faut vous assurer que vous ne souffrez pas d’immunodépression qui puisse les favoriser et consulter un dermatologue. Comme stipulé dans l’article, il y a des traitements par lotions, curette, azote…
Bonjour!!! Ma fille de 6 ans a des molluscum au niveau des aisselles on en a déjà enlevé a la curette mais sa revient!!!!
Je me suis fait enlever le mien sous le menton en octobre, puis une colonie de 30 molluscomes est apparue queslques semaines plus tard! je me les suis refait enlever, et encore une trentaine revenue + 2/3 sur le corps. la raison pour la quelle cela revenait est parce que m’avez dermatologue en avait oublié des minuscules qui venaient de naître, il faut donc bien s’assurer qu’il n’y en reste AUCUN ! sinon, cela revient en petite colonie! je me les suis fait enlever à la curette, avec crème anesthésiante 1h avant. J’en ai attrapé sur les yeux, les paupières, ce qui est très dangereux, et plus douloureux à enlever que dans le coup, mais au moins je suis débarrassée! enfin, j’espère..