Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 5 mars 2026
Dermite péri-orale : causes, symptômes et traitement des boutons autour de la bouche
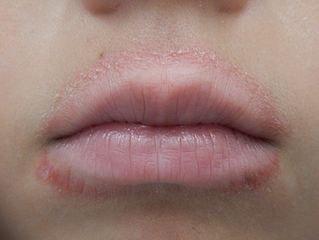
La dermite péri-orale (ou dermatite péri-orale) est une dermatose inflammatoire fréquente caractérisée par des rougeurs, papules et pustules localisées autour de la bouche, parfois autour du nez et des yeux. Elle touche principalement les femmes entre 15 et 45 ans, souvent sur terrain de dermatite atopique modérée. Bien qu’elle ressemble à l’acné ou à la rosacée, elle en est distincte et ne répond pas aux mêmes traitements — voire s’aggrave avec certains d’entre eux.
Plaques rouges autour de la bouche qui persistent ? Besoin d’un traitement adapté ?
📅 Téléconsultation avec le dermatologue
Sommaire :
Symptômes et aspect clinique |
Causes et facteurs déclenchants |
Diagnostic différentiel |
Traitement |
Forme chez l’enfant |
Questions fréquentes
Symptômes et aspect clinique
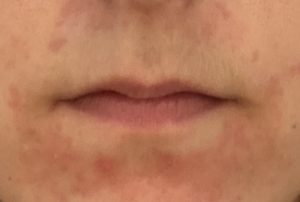
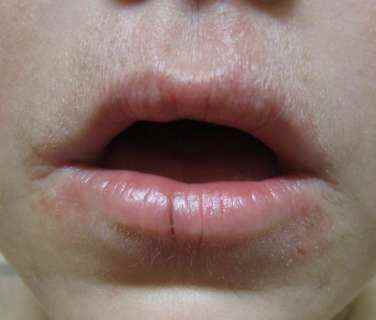
La dermite péri-orale se présente typiquement comme un semis de papules et pustules érythémateuses de petite taille (1 à 3 mm), sans comédons (points noirs) — c’est le signe distinctif par rapport à l’acné. Les lésions forment un halo autour de la bouche, avec classiquement un liseré de peau saine respectant la zone immédiatement péri-labiale (la peau au contact direct des lèvres est épargnée).
La localisation est péri-buccale dans la grande majorité des cas — voir boutons autour de la bouche — mais une extension péri-nasale (ailes du nez, sillon naso-génien) et péri-oculaire est fréquente, réalisant parfois une atteinte diffuse du visage dans les formes importantes. Des plaques infiltrées peuvent se former dans les plis du visage lors des poussées sévères.
Les patients décrivent souvent un cortège de symptômes fonctionnels : démangeaisons, picotements, dysesthésies, sensation de peau irritable. Une colonisation secondaire bactérienne (staphylocoque) ou par Demodex folliculorum (démodécidose) est possible et peut compliquer le tableau.
Causes et facteurs déclenchants
La cause exacte de la dermite péri-orale reste débattue — elle serait liée à une perturbation de la barrière cutanée péri-orale sur terrain prédisposé, associée à une réponse inflammatoire dysrégulée. Plusieurs facteurs déclenchants ou aggravants sont bien documentés :
Dermocorticoïdes — premier facteur causal identifié : l’application répétée de crèmes cortisonées sur le visage (même en dehors de la zone péri-orale) est le facteur déclenchant le plus fréquent. Le paradoxe de la dermite péri-orale est que les dermocorticoïdes la soulagent à court terme mais l’entretiennent et l’aggravent à long terme — créant un cercle vicieux où le patient applique plus de cortisone pour soulager la dermite causée par la cortisone.
Cosmétiques occlusifs et crèmes riches : les crèmes grasses occlusives, certains fonds de teint, les baumes lèvres épais favorisent la macération péri-orale et déclenchent ou entretiennent la dermite.
Dentifrice fluoré : plusieurs cas de dermite péri-orale déclenchée par les dentifrices fluorés ont été publiés. Le mécanisme n’est pas élucidé. En cas de dermite péri-orale résistante, tester un dentifrice sans fluor pendant 4 semaines est une démarche diagnostique légitime.
Nettoyage excessif : le sur-nettoyage du visage avec des savons agressifs ou des démaquillants alcoolisés altère la barrière cutanée et favorise les poussées.
Exposition solaire : le soleil est un facteur aggravant reconnu — protéger la zone péri-orale en été est recommandé.
Diagnostic différentiel — comment ne pas confondre
| Dermatose | Points communs | Différence clé |
|---|---|---|
| Acné | Papulo-pustules, péri-oral | Comédons (points noirs) présents dans l’acné — absents dans la dermite |
| Rosacée | Papulo-pustules visage | Rosacée = rougeurs diffuses + télangiectasies, aggravée chaleur/alcool |
| Eczéma de contact | Plaques rouges péri-orales | Eczéma = prurit intense + lien cosmétique + s’améliore avec cortisone |
| Démodécidose | Pustules péri-nasales/péri-orales | Démodex visible à la dermoscopie — répond à l’ivermectine |
| Dermite séborrhéique | Plaques rouges sillon naso-génien | Dermite séborrhéique = aspect gras/squameux + pellicules — répond aux antifongiques |
⚠️ Erreur à ne pas faire : appliquer des dermocorticoïdes sur une dermite péri-orale — même si cela soulage transitoirement — entretient et aggrave la maladie. C’est la cause la plus fréquente de formes chroniques difficiles à traiter.
Traitement de la dermite péri-orale
Le traitement repose sur trois piliers indissociables, à conduire simultanément pendant 3 mois minimum — durée indispensable pour obtenir une rémission durable.
1. Arrêt de tous les dermocorticoïdes — mesure la plus importante, souvent la plus difficile car une aggravation transitoire (rebond) survient dans les 2 à 4 semaines suivant l’arrêt. Il faut prévenir le patient de cet effet rebond pour éviter qu’il ne reprenne la cortisone. L’arrêt doit être total — y compris les formulations légères.
2. Antibiothérapie orale — la doxycycline 100 mg/j pendant 1 mois est le traitement de référence de première intention. En cas de contre-indication (femme enceinte, enfant < 8 ans, allergie), l’érythromycine ou le métronidazole per os sont les alternatives. Des cycles peuvent être répétés en cas de rechute.
3. Traitement topique — le métronidazole topique (gel à 0,75 % ou 1 %) appliqué matin et soir en complément de l’antibiothérapie orale. L’érythromycine topique ou l’ivermectine topique sont des alternatives. À poursuivre 3 mois.
Mesures associées indispensables : simplifier au maximum la routine cosmétique (supprimer les crèmes grasses et les fonds de teint occlusifs), nettoyer le visage avec un pain dermatologique doux sans savon, protéger la zone péri-orale du soleil, changer de dentifrice si suspicion de lien avec un dentifrice fluoré.
La réponse au traitement est habituellement bonne mais lente — ne pas s’attendre à une amélioration avant 4 à 6 semaines. Les rechutes sont possibles, notamment à la reprise des corticoïdes topiques ou lors d’un changement cosmétique.
Dermite péri-orale chez l’enfant
La dermite péri-orale existe aussi chez le jeune enfant, souvent dès 6 mois et surtout avant 5-6 ans, plus fréquemment chez les petites filles. Les facteurs spécifiques à l’enfant sont la sucette (tétine) — le contact répété fragilise la peau péri-orale — et le tic de léchage des lèvres — la salive acide macère et entretient la dermite. Le traitement chez l’enfant adapte les antibiotiques oraux à l’âge (érythromycine plutôt que doxycycline avant 8 ans) et insiste sur l’arrêt de la sucette et la correction du tic de léchage. Voir l’article complet sur les boutons autour de la bouche chez l’enfant.
Questions fréquentes sur la dermite péri-orale
Combien de temps dure le traitement de la dermite péri-orale ?
Le traitement complet dure 3 mois minimum. La doxycycline orale est prescrite 1 mois, le métronidazole topique est poursuivi 3 mois. Une amélioration visible ne se constate généralement pas avant 4 à 6 semaines. Les formes chroniques entretenues par des années de dermocorticoïdes peuvent nécessiter des cycles répétés d’antibiothérapie.
La dermite péri-orale récidive-t-elle après traitement ?
Oui — les récidives sont fréquentes, surtout si les facteurs déclenchants ne sont pas corrigés (reprise de dermocorticoïdes, cosmétiques occlusifs, dentifrice fluoré). Après un premier épisode traité, éviter toute corticothérapie topique sur le visage et maintenir une routine cosmétique simplifiée réduit significativement le risque de récidive.
Peut-on se maquiller pendant le traitement de la dermite péri-orale ?
Oui, mais avec des produits non comédogènes et non occlusifs. Éviter les fonds de teint couvrants épais, les BB creams grasses et les baumes lèvres riches pendant la phase de traitement. Préférer les fonds de teint fluides non occlusifs. Démaquiller avec de l’eau micellaire douce sans rinçage pour éviter de frotter la zone péri-orale.
La dermite péri-orale est-elle contagieuse ?
Non — la dermite péri-orale n’est pas une infection et n’est pas contagieuse. Elle n’est pas transmissible par contact direct. En revanche, si une surinfection bactérienne secondaire (staphylocoque) est présente, les soins d’hygiène habituels suffisent à éviter toute propagation.
Quelle différence entre dermite péri-orale et rosacée ?
La rosacée s’accompagne de rougeurs diffuses permanentes du visage (érythrose), de télangiectasies (petits vaisseaux visibles) et est aggravée par la chaleur, l’alcool et les épices. La dermite péri-orale est strictement localisée autour de la bouche (et parfois du nez et des yeux), sans érythrose de fond ni télangiectasies. Les deux peuvent coexister. Le traitement par tétracyclines (doxycycline) est commun aux deux maladies.
Recherche bibliographique : PubMed — perioral dermatitis.
📅 Consulter le Dr Rousseau en téléconsultation
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique