Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 17 mars 2026
Maladie de Lyme : symptômes, diagnostic et traitement
La maladie de Lyme (borréliose de Lyme) est une infection bactérienne à Borrelia burgdorferi, transmise à l’homme principalement par la morsure d’une tique infestée.
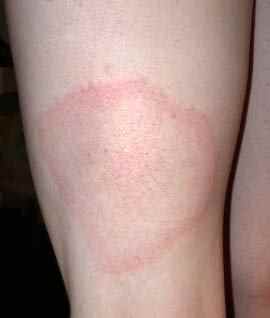
Elle se manifeste le plus souvent par une rougeur circulaire caractéristique qui s’étend progressivement autour du point de morsure dans les jours à semaines suivant la piqûre.
Diagnostiquée et traitée précocement par antibiotiques, la guérison est complète dans la grande majorité des cas.
Non traitée, la maladie peut se chroniciser et entraîner des complications sérieuses touchant le cœur, le système nerveux et les articulations.
Téléchargez le guide complet
MALADIE DE LYME – TIQUES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Comment contracte-t-on la maladie de Lyme ?
La transmission se fait exclusivement par la piqûre d’une tique du genre Ixodes porteuse de Borrelia burgdorferi.
La tique se contamine elle-même en piquant de petits rongeurs sauvages (mulots, campagnols), réservoirs naturels de la bactérie, puis transmet l’infection à l’homme lors d’une nouvelle piqûre.
En France métropolitaine, quasiment tout le territoire est concerné en période chaude (printemps, été, automne), avec une prévalence plus élevée dans l’Est et le Centre du pays.
Les personnes exposées sont celles qui pratiquent des activités en milieu naturel : randonnée, forêt, jardinage, chasse.
Le risque de transmission augmente avec la durée de fixation de la tique :
– en dessous de 24 heures de fixation : risque faible,
– au-delà de 72 heures : risque de contamination quasi certain.
On estime à environ 15 000 nouveaux cas par an en France. La maladie de Lyme n’est pas contagieuse entre humains.
Il existe en pharmacie des tests permettant de tester la tique retirée pour détecter la présence de Borrelia avant même l’apparition de symptômes.
Symptômes et phases de la maladie
Phase primaire : érythème chronique migrant (ECM)
La première manifestation de la maladie de Lyme est l’érythème chronique migrant (ECM) : une rougeur grossièrement circulaire, à extension centrifuge, apparaissant 3 jours à 1 mois après la piqûre, centrée sur le point de morsure.
Cette lésion en « cocarde » est pathognomonique de la maladie de Lyme : sa seule présence suffit à poser le diagnostic sans nécessiter de sérologie (trop de faux négatifs à ce stade précoce en raison d’une séroconversion tardive).
20 % des contaminations ne s’accompagnent pas d’ECM. Dans ce cas, surveiller l’apparition de signes généraux :
– fièvre, frissons,
– altération de l’état général, fatigue inhabituelle,
– céphalées,
– myalgies et arthralgies diffuses.
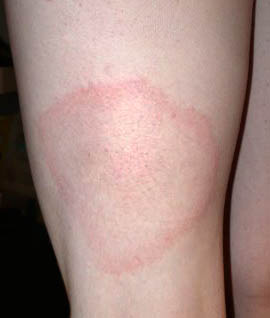
Phase secondaire : dissémination bactérienne
Survenant quelques semaines à quelques mois après la phase primaire non traitée, cette phase correspond à la dissémination de Borrelia dans les liquides biologiques. Elle peut parfois régresser spontanément, mais expose à des complications :
– cutanées : poussées multiples d’ECM, lymphocytome cutané bénin (lobe de l’oreille, aréole mamelonnaire),
– neurologiques : méningite lymphocytaire, névrite crânienne, paralysie faciale périphérique, polyradiculonévrite,
– rhumatismales : monoarthrite du genou, polyarthrite.
Sans traitement, plus de 50 % des patients développeront une arthrite, environ 10 % une atteinte neurologique et environ 5 % une atteinte cardiaque (bloc auriculo-ventriculaire).
Phase tardive (tertiaire)
Survenant des mois à années après la piqûre initiale non ou insuffisamment traitée :
– dermatologique : acrodermatite chronique atrophiante de Pick-Herxheimer (peau fine, violacée, atrophique des membres),
– neurologique : encéphalopathie chronique, neuropathie périphérique,
– cardiaque : troubles de la conduction, bloc auriculo-ventriculaire.
Syndrome post-Lyme
Chez certains patients, des symptômes persistent plusieurs mois après un traitement bien conduit : fatigue chronique, myalgies, arthralgies, troubles de la mémoire et de la concentration.
Ces symptômes régressent le plus souvent spontanément.
Les données scientifiques actuelles indiquent qu’une antibiothérapie prolongée n’apporte pas de bénéfice supplémentaire par rapport à un traitement standard de 15 jours dans le syndrome post-Lyme (Berende A et coll., N. Engl. J. Med. 2016).
Dans 80 % des cas présentant ce tableau, un autre diagnostic est finalement identifié (stress, troubles du sommeil, détresse émotionnelle, autre infection chronique).
Diagnostic biologique
Quand ne pas faire de sérologie
En présence d’un érythème chronique migrant typique, le diagnostic est clinique : la sérologie est inutile et souvent faussement négative à ce stade (séroconversion tardive).
Tests validés : stratégie en deux étapes
1re étape — Sérologie (EIA ou IFA) :
Dosage des anticorps anti-Borrelia de type IgG et IgM.
– Si les signes datent de moins de 30 jours : doser IgM et IgG.
– Si les signes datent de plus de 30 jours : doser uniquement les IgG (les IgM seules positives après 30 jours sont des faux positifs, liés à des réactions croisées avec EBV, CMV).
– Si le test est négatif : arrêter les investigations. En cas de doute clinique persistant, contrôle sérologique à 1-2 semaines.
– Si le test est positif ou équivoque : passer à la 2e étape.
2e étape — Western Blot (immuno-blot) :
Plus spécifique, il confirme ou infirme un résultat positif ou douteux en sérologie.
Le diagnostic biologique est retenu uniquement si les deux tests sont positifs.
Après 30 jours, seul le Western Blot IgG est interprétable ; les IgM positives isolées en Western Blot à ce stade sont des faux positifs.
Cas particulier — neuroborréliose précoce :
En cas de signes neurologiques dans les 6 semaines suivant la morsure, la sérologie sanguine peut être négative. Il est alors recommandé de rechercher simultanément des anticorps dans le sang et dans le liquide cérébrospinal (ponction lombaire avec ELISA et recherche de synthèse intrathécale).
Tests non validés en pratique courante
– Cytométrie de flux (rapport NK57/56) : non spécifique de Lyme.
– Test de transformation lymphocytaire / Elispot Borrelia : très sensible, utilisé dans certains laboratoires spécialisés pour les formes chroniques ou précoces, mais non recommandé en routine.
– PCR du LCR, biopsie cutanée, mise en culture : réservés à la recherche.
– Recherche d’antigènes urinaires, dosage CD57, anticorps dans le liquide synovial : valeur diagnostique insuffisante.
Traitement
Après piqûre de tique sans érythème migrant : antibioprophylaxie
L’antibioprophylaxie n’est pas systématique mais peut être envisagée si :
– la tique est restée fixée plus de 36 heures,
– la durée de fixation est inconnue mais la tique est gorgée de sang,
– la personne piquée est une femme enceinte (risque de transmission au fœtus).
Protocole :
– Adulte et enfant de plus de 9 ans : Doxycycline 200 mg per os en prise unique.
– Femme enceinte et enfant de moins de 9 ans : Amoxicilline 500 mg x 3/j pendant 10 jours.
Phase primaire : érythème migrant constitué
Adulte et enfant de plus de 9 ans :
– Doxycycline per os : 100 mg x 2/j pendant 14 jours (1 à 2 mg/kg x 2/j, maximum 100 mg x 2/j),
– ou Amoxicilline per os : 1 g x 3/j pendant 14 jours.
Enfant de moins de 9 ans :
– Amoxicilline per os : 50 mg/kg/j en 3 prises (maximum 2 g/j) pendant 14 jours,
– ou Céfuroxime-axétil per os : 40 mg/kg/j en 2 prises (maximum 1 g/j) pendant 14 jours.
Polémique et évolution des recommandations en France
La prise en charge de la maladie de Lyme fait l’objet d’un débat médical et associatif important depuis plus de 15 ans en France.
Les associations de patients (France Lyme, Lyme sans frontières) contestent la fiabilité des tests diagnostiques et réclament la reconnaissance d’une forme chronique de la maladie.
En 2018, la Haute Autorité de Santé (HAS) a publié de nouvelles recommandations reconnaissant l’existence de « symptômes persistants non expliqués » chez certains patients, introduisant la notion de SSPT (Symptomatologie persistante polymorphe après possible piqûre de tique). Ces recommandations ont été vivement critiquées par l’Académie de médecine et plusieurs sociétés savantes.
En mai 2019, 22 sociétés savantes ont publié leurs propres recommandations réfutant l’existence d’une forme chronique de Lyme et déconseillant toute antibiothérapie prolongée, soulignant qu’un autre diagnostic est retrouvé chez 80 % des patients présentant des symptômes persistants.
Ce débat illustre la complexité diagnostique de cette maladie et l’importance d’une prise en charge pluridisciplinaire et individualisée.
Pour aller plus loin
Conférence de consensus : prise en charge de la maladie de Lyme (SPILF)
Haut Conseil de la Santé Publique 2014 : borréliose de Lyme
Éviter la maladie de Lyme
Dépliant prévention piqûres de tique et maladie de Lyme
Téléchargez le guide complet
MALADIE DE LYME – TIQUES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

