Imiquimod (Aldara *) : guide complet du dermatologue
L’imiquimod est une crème immunomodulatrice unique en dermatologie : elle ne détruit pas les lésions cutanées par action directe, mais réveille le système immunitaire local pour qu’il les élimine lui-même. Commercialisée sous le nom d’Aldara (et Zyclara ou Bascellex), cette crème est prescrite pour trois indications principales : les verrues génitales (condylomes acuminés), les kératoses actiniques et les carcinomes basocellulaires superficiels. Son maniement demande une précision particulière : trop peu, et elle est inefficace ; trop, et la réaction locale peut devenir sévère. Ce guide répond à toutes les questions pratiques que se posent les patients et les professionnels de santé.
| 🗓️ Consultation dermatologique à Bordeaux Vous avez été prescrit de l’imiquimod ou vous présentez une réaction sous traitement ? |
Sommaire
- Qu’est-ce que l’imiquimod (Aldara) ?
- Mécanisme d’action : comment ça marche ?
- Indications approuvées en France (AMM)
- Protocoles d’utilisation selon l’indication
- Comment appliquer correctement la crème
- Réactions cutanées : ce qui est normal, ce qui ne l’est pas
- J’ai une réaction forte : que faire ?
- Effets systémiques et signaux d’alarme
- Précautions, contre-indications et populations particulières
- Imiquimod et préservatifs : un point essentiel
- Utilisations hors AMM documentées
- Imiquimod vs autres traitements
- Questions fréquentes (FAQ)
Qu’est-ce que l’imiquimod (Aldara) ?
L’imiquimod est une aminoquinoléine synthétique classée dans les immunomodulateurs à usage dermatologique (code ATC : D06BB10). Il est disponible en France sous trois spécialités :
| Spécialité | Concentration | Laboratoire | Statut |
|---|---|---|---|
| Aldara | 5 % | Viatris Healthcare | Liste I — remboursé SS |
| Zyclara | 3,75 % | Viatris Healthcare | Liste I — remboursé SS |
| Bascellex | 5 % | Sun Pharmaceutical Europe | Liste I |
Chaque sachet individuel d’Aldara 5 % contient 12,5 mg d’imiquimod dans 250 mg de crème. Les sachets sont à usage unique — ils ne doivent jamais être réutilisés une fois ouverts. Aucun générique n’est disponible en France à ce jour.
La prescription d’imiquimod est soumise à ordonnance médicale obligatoire. Son utilisation ne doit jamais être improvisée à partir de restes d’une prescription antérieure ou partagée entre patients.
Mécanisme d’action : comment ça marche ?
L’imiquimod est un agoniste du récepteur Toll-like 7 (TLR-7), l’un des sentinelles du système immunitaire inné. Contrairement aux traitements qui brûlent ou gèlent les lésions, l’imiquimod n’a aucune activité antivirale ou antitumorale directe. Il agit en stimulant la réponse immune locale.
Voici ce qui se passe après application de la crème :
- Liaison au TLR-7 sur les monocytes, macrophages et cellules dendritiques cutanées
- Sécrétion massive de cytokines : interféron-α (IFN-α), TNF-α, interleukines 6, 8, 12
- Activation des cellules de Langerhans épidermiques, qui migrent vers les ganglions lymphatiques locaux
- Activation de l’immunité adaptative (lymphocytes T cytotoxiques, lymphocytes NK, lymphocytes B)
- Reconnaissance et destruction des cellules viralement infectées ou tumorales
| 💡 Pourquoi la réaction cutanée est un signe d’efficacité : La rougeur, les croûtes et l’érosion qui apparaissent sous traitement ne sont pas des « effets secondaires » à proprement parler — elles sont le reflet de la réponse immunitaire en cours. Une absence totale de réaction peut indiquer une inefficacité du traitement. C’est ce qui rend le maniement de l’imiquimod si particulier. |
Cette induction des cytokines a également été démontrée in vivo : après application sur les verrues génitales, on détecte une augmentation de l’ARNm de l’IFN-α au site traité ainsi qu’une réduction significative de l’ADN du HPV.
Indications approuvées en France (AMM)
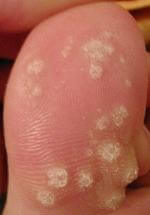
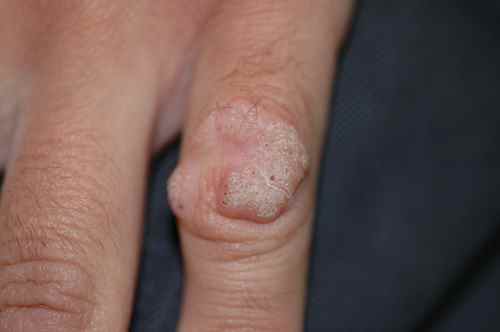
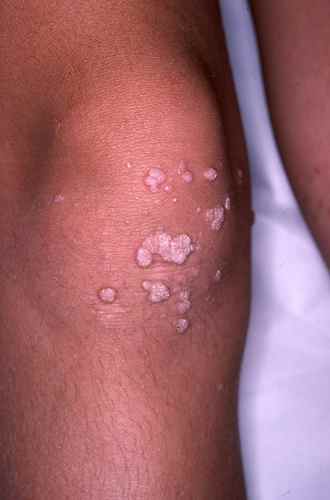
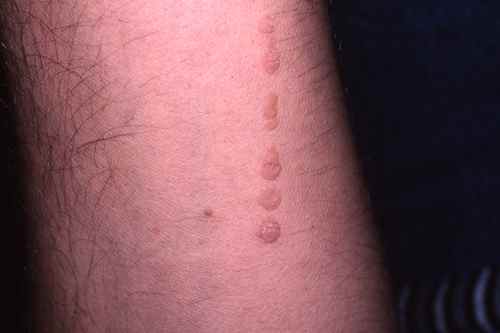
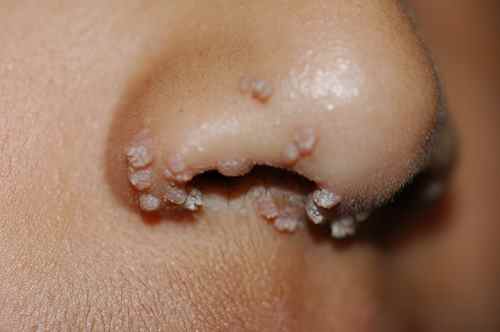
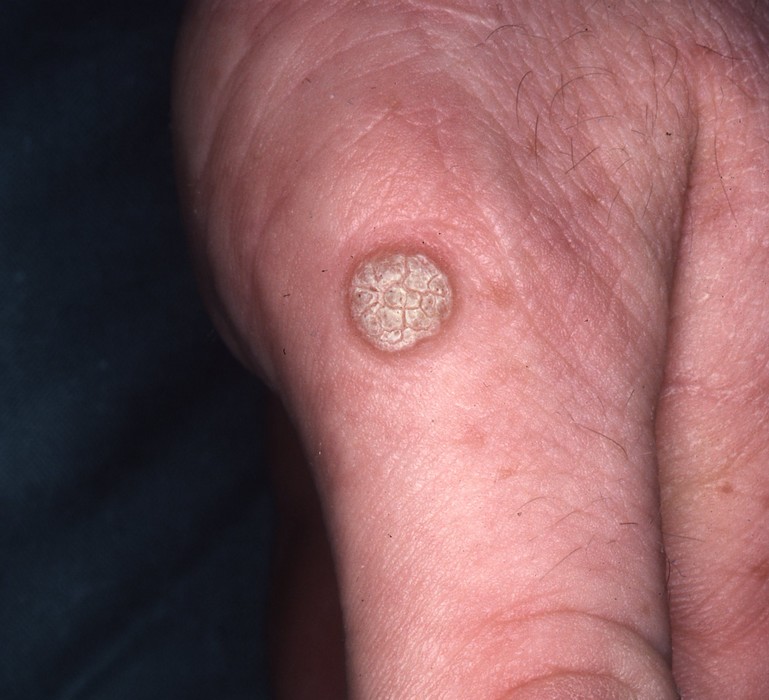
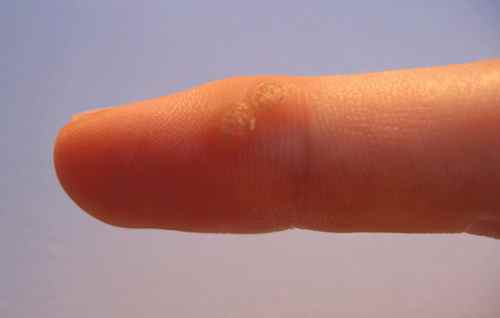
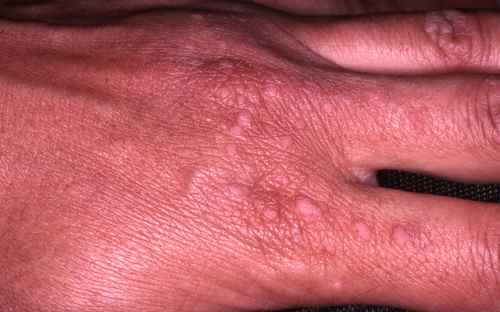
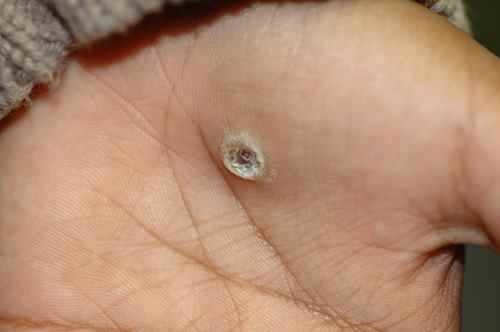
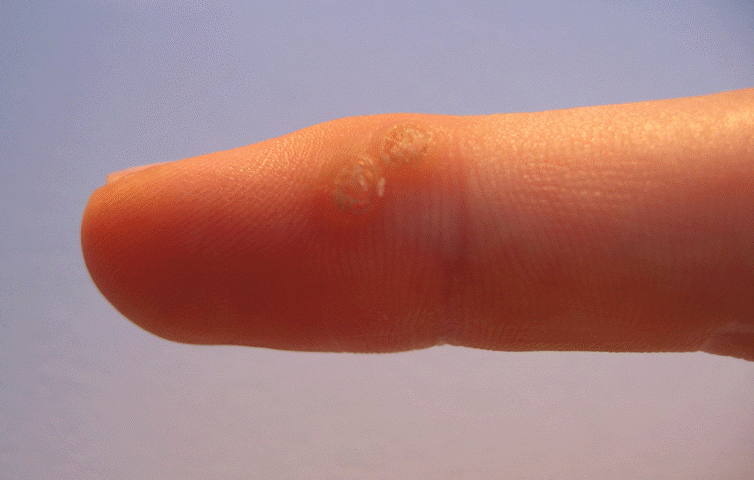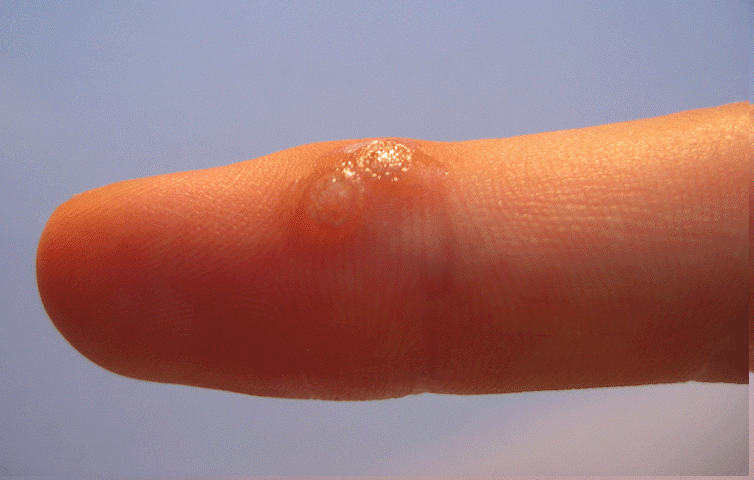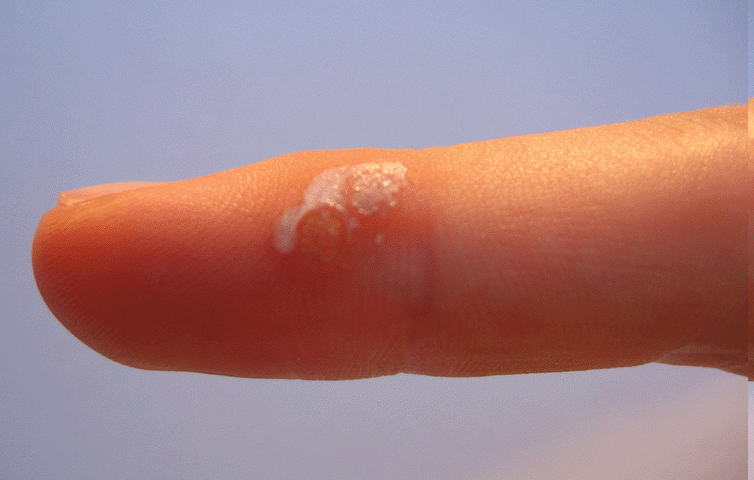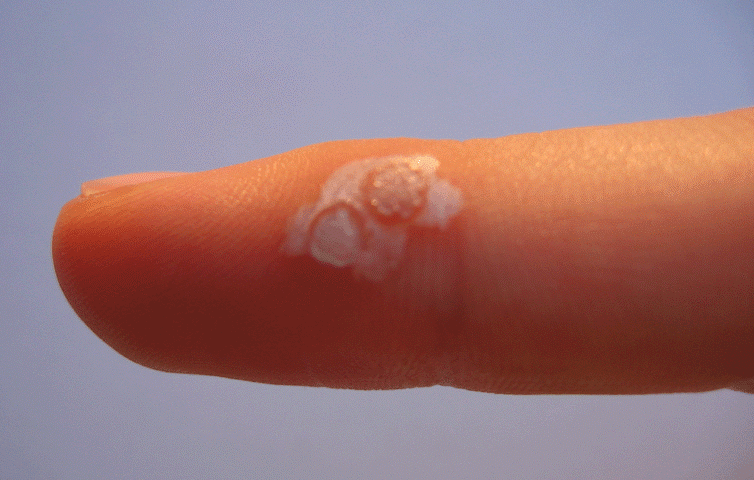
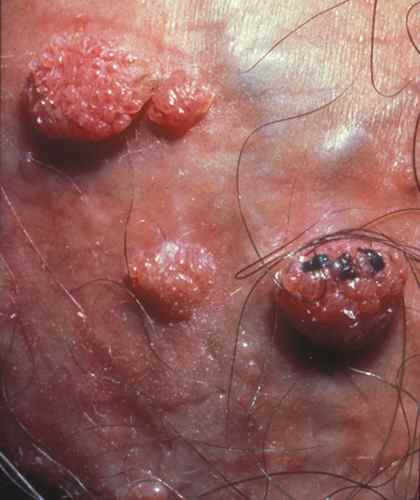
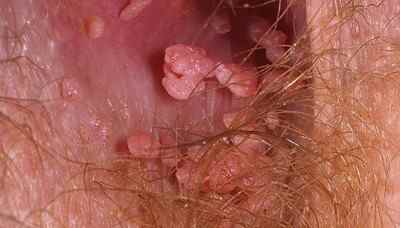
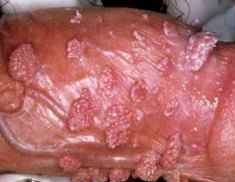
1. Verrues génitales et péri-anales externes (condylomes acuminés)
Indication principale et historique de l’imiquimod depuis 1997 chez l’adulte, et chez l’adolescent à partir de 12 ans pour les verrues génitales. Les condylomes sont causés par le papillomavirus humain (HPV), principalement les génotypes 6 et 11. L’imiquimod ne guérit pas l’infection HPV sous-jacente — il élimine les lésions visibles mais ne protège pas contre la transmission ni contre les récidives.
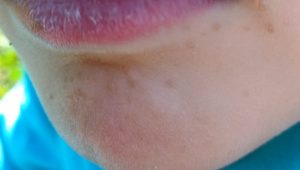
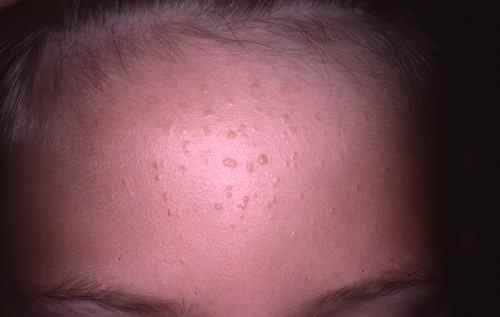
2. Kératoses actiniques (KA)
Indication réservée à l’adulte immunocompétent, pour les lésions cliniquement typiques, non hypertrophiques, non hyperkératosiques, situées sur le visage ou le cuir chevelu dégarni. L’imiquimod est un traitement de seconde intention dans les kératoses actiniques : il est indiqué lorsque la taille ou le nombre des lésions limite l’efficacité ou la tolérance de la cryothérapie, ou si les autres traitements topiques sont contre-indiqués ou moins appropriés. La HAS précise qu’il n’a pas démontré de supériorité par rapport au 5-FU (Efudix) ni à la cryothérapie.
| ⚠️ Kératoses actiniques : limites importantes L’imiquimod n’est pas recommandé pour : les kératoses hyperkératosiques ou hypertrophiques (cornes cutanées), les lésions des paupières, de l’intérieur des narines, des oreilles, de la zone des lèvres à l’intérieur du vermillon. Les résultats sur les avant-bras et les mains ne confirment pas son efficacité dans ces localisations. Les patients avec plus de 8 lésions de KA ont moins de chances de répondre au traitement. |
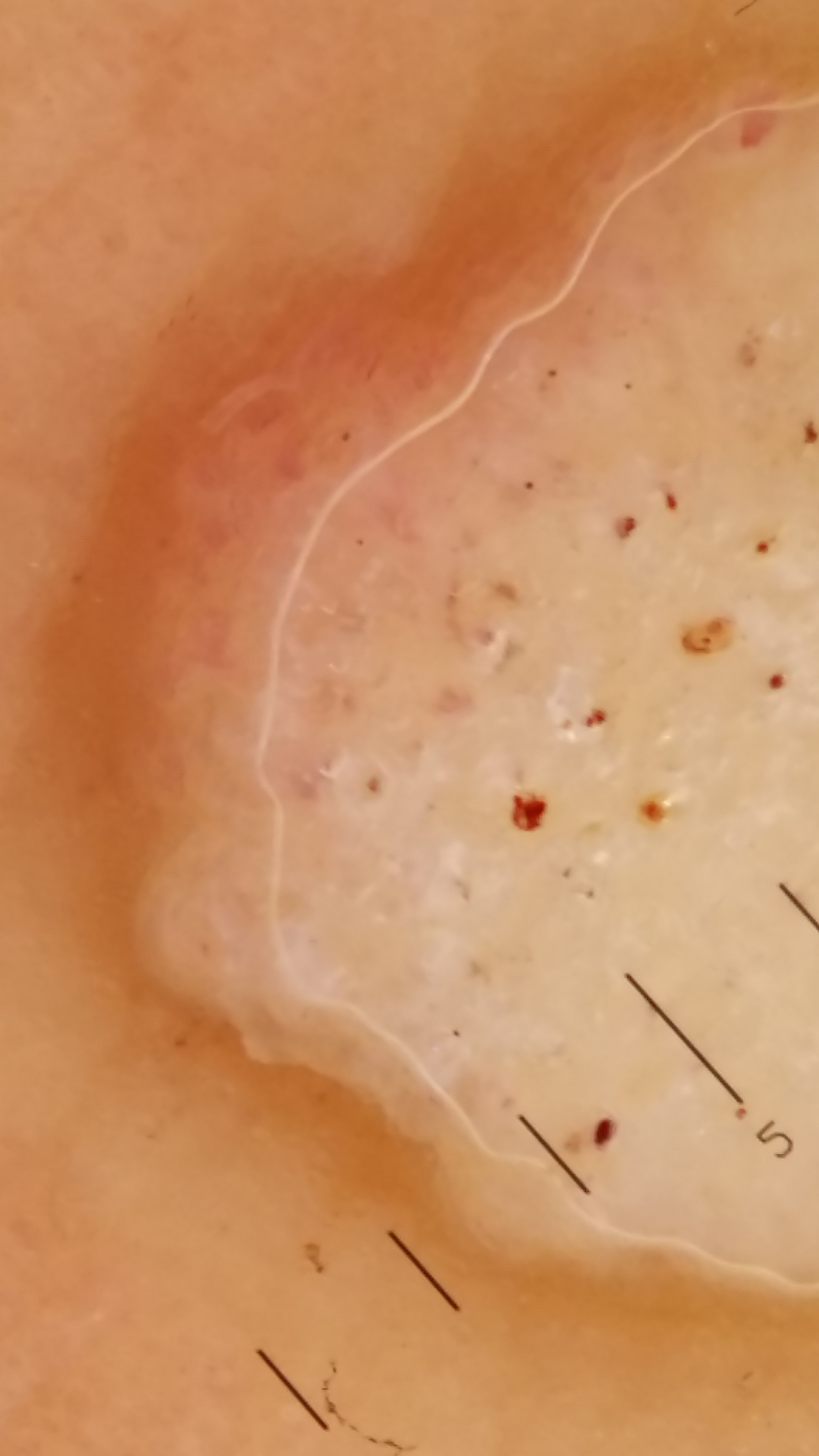
3. Petits carcinomes basocellulaires superficiels (CBCs)
Indication réservée à l’adulte immunocompétent, pour les lésions de type superficiel uniquement (pas les BCC nodulaires ou infiltrants), lorsque la chirurgie est contre-indiquée ou risque d’être mal tolérée. Cette indication est particulièrement utile pour les patients âgés, anticoagulés, ou présentant de nombreuses lésions. Les tumeurs de grande taille (> 7,25 cm²) ont moins de chances de répondre au traitement. Les CBC récidivants et déjà traités ne doivent pas être traités par imiquimod en raison de l’absence de données cliniques.
| ⚠️ Important : L’imiquimod est strictement réservé aux CBC superficiels. Son utilisation sur un CBC nodulaire ou infiltrant expose au risque de traitement incomplet avec progression tumorale. Un bilan histologique est indispensable avant toute prescription dans cette indication. Les CBC de la tête, du visage ou de la zone anogénitale sont exclus de cette indication. |
Protocoles d’utilisation selon l’indication
Les protocoles sont strictement différents selon l’indication. Ne jamais transposer un protocole d’une indication à une autre.
| Indication | Fréquence | Durée de contact | Durée totale |
|---|---|---|---|
| Verrues génitales | 3×/semaine (ex : lun / mer / ven) | 6 à 10 heures | Jusqu’à disparition ou max 16 semaines |
| Kératoses actiniques | 3×/semaine (ex : lun / mer / ven) | environ 8 heures | 4 semaines — évaluation 4 sem après — max 8 sem |
| Carcinome basocellulaire superficiel | 5×/semaine (lun → ven) | environ 8 heures | 6 semaines — évaluation 12 sem après fin |
Dans toutes les indications, la crème s’applique avant l’heure habituelle du coucher. Elle doit rester en contact avec la peau pendant la durée prescrite puis être retirée le matin avec de l’eau et un savon doux. Aucun bain ni douche pendant la nuit d’application.
Dose maximale : 1 sachet par application
La quantité appliquée ne doit pas dépasser un sachet par séance. Une application excessive ou un temps de contact prolongé augmentent le risque de réactions locales sévères sans améliorer l’efficacité.
Dose oubliée
En cas d’oubli, le patient applique la crème dès que possible puis reprend le rythme habituel. Il ne faut pas doubler la dose lors de l’application suivante. Les jours manqués ne doivent pas être rattrapés en prolongeant le traitement au-delà de la durée maximale prévue.
Comment appliquer correctement la crème
Étape 1 — Préparation de la zone
Nettoyer soigneusement la zone à traiter avec de l’eau et un savon doux. Sécher délicatement. Laisser la peau sécher au moins 10 minutes avant l’application — une peau humide augmente la pénétration et le risque d’irritation.
Étape 2 — Application
Ouvrir un sachet, extraire la quantité nécessaire et masser doucement jusqu’à pénétration complète de la crème. Pour les kératoses actiniques et les CBC, appliquer sur la zone à traiter plus une marge de peau de 1 cm autour de la lésion. Éviter toute application sur les muqueuses internes, les yeux, les narines, la bouche.
Étape 3 — Après l’application
Se laver soigneusement les mains. Ne pas couvrir la zone avec un pansement occlusif (film plastique, pansement hermétique) — cela augmente l’absorption et le risque de réaction sévère. Un sous-vêtement en coton est acceptable pour les zones génitales. Éviter bains et douches pendant toute la durée de contact.
Étape 4 — Le lendemain matin
Laver la zone traitée à l’eau et au savon doux pour retirer la crème. Vérifier l’état de la peau. Si des croûtes ou des érosions se forment progressivement, c’est attendu — ne pas frotter.
| ✅ Règles d’or de l’application : • Peau propre et sèche avant application • Sachet à usage unique — ne jamais réutiliser • Se laver les mains avant et après • Pas de pansement occlusif • Pas de bain ou douche pendant la nuit d’application • Retrait le matin avec eau + savon doux |
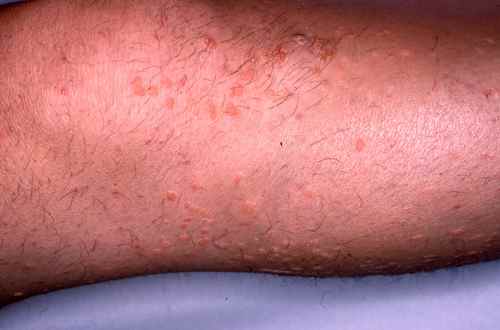
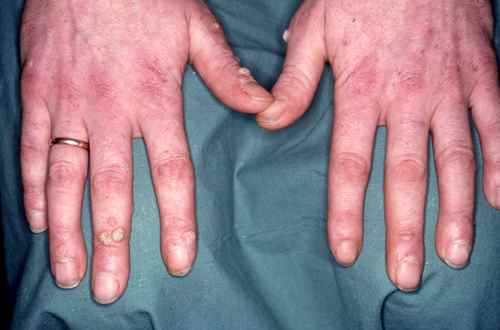
Réactions cutanées : ce qui est normal, ce qui ne l’est pas
Les réactions locales au site d’application sont très fréquentes — elles surviennent chez plus de 28 % des patients pour les plus courantes. Leur intensité est le signe que l’immunité locale est activée. Elles ont tendance à être plus importantes lors du premier cycle de traitement qu’au cours du second.
Réactions attendues et normales
| Réaction | Description | Conduite à tenir |
|---|---|---|
| Érythème | Rougeur locale, parfois intense | Normal — poursuivre si supportable |
| Desquamation / sécheresse | Peau qui pèle, squames | Normal — ne pas frotter |
| Croûtes | Formation de croûtes sèches | Normal — ne pas arracher |
| Prurit / brûlures légères | Démangeaisons, picotements | Normal — émollient entre les applications |
| Œdème modéré | Légère tuméfaction locale | Souvent attendu, notamment en zone génitale |
| Érosion / ulcération superficielle | Écorchures superficielles sur les lésions | Normal sur les lésions traitées — surveiller |
| Induration | Peau épaissie, dure au toucher | Peut survenir — signaler au dermatologue |
| Vésicules | Petites cloques | Peut survenir — ne pas percer — signaler |
Réactions nécessitant une interruption temporaire
Lorsque les réactions inflammatoires locales deviennent intenses (rougeur extensive, érosions profondes, douleur franche), une interruption temporaire de quelques jours est recommandée. On reprend ensuite le traitement sans prolonger la durée totale au-delà de la limite prévue.
Réactions rares à connaître
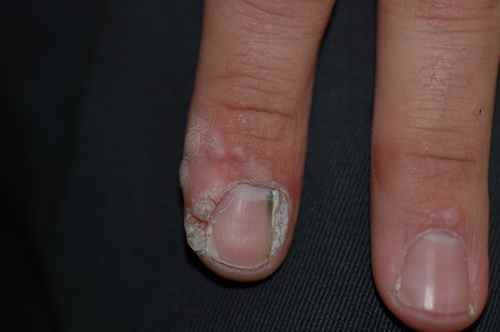
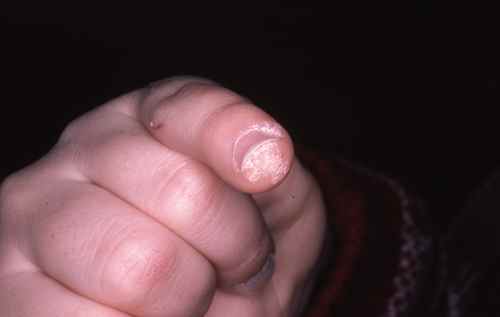
Des troubles de la pigmentation peuvent survenir après le traitement : hypopigmentation (décoloration) ou hyperpigmentation (taches brunes) au site d’application. Ces modifications sont généralement réversibles mais peuvent parfois persister. Des cas d’alopécie au site d’application (notamment sur le cuir chevelu) ont été rapportés dans 0,4 % des cas dans les études sur les kératoses actiniques.
Des cas très rares d’érythème multiforme et de syndrome de Stevens-Johnson ont été rapportés en pharmacovigilance — leur survenue impose l’arrêt immédiat et définitif du traitement.
J’ai une réaction forte : que faire ?
C’est la question la plus fréquente posée par les patients sous imiquimod. Voici une conduite à tenir structurée, mais dans tous les cas, mieux vaut consulter un médecin :
Réaction légère à modérée (rougeur, croûtes, légères brûlures)
Poursuivre le traitement. Ces réactions sont normales et attendues. Entre les applications, on peut appliquer une crème émolliente douce (sans parfum ni conservateurs irritants) pour limiter la sécheresse et le prurit. Ne pas appliquer d’émollient dans l’heure précédant l’application de la crème.
Réaction modérée à sévère (érosions étendues, douleur, œdème important)
Interrompre temporairement le traitement pendant quelques jours (généralement 3 à 7 jours) jusqu’à régression des symptômes. Cette pause est prévue dans le protocole — elle ne compromet pas l’efficacité globale. La durée totale de traitement n’est pas rallongée pour compenser les jours manqués.
| ⚠️ Zone génitale : vigilance particulière En cas de gonflement vulvaire important avec difficulté à uriner, il faut arrêter immédiatement l’imiquimod et consulter en urgence. Ce signe peut indiquer un œdème muqueux sévère nécessitant une prise en charge médicale rapide. L’application à l’intérieur du vagin est une contre-indication absolue. |
Que mettre sur la peau entre les applications ?
Un émollient simple (vaseline, crème à base de céramides, Dexeryl, Cold Cream) peut être appliqué en dehors des heures d’application de la crème imiquimod. Éviter les produits parfumés, l’alcool, les corticoïdes (sauf prescription médicale explicite). Ne pas appliquer de fond de teint ni de maquillage sur la zone traitée.
Puis-je laver la zone plus tôt si la réaction est trop forte ?
Oui. Si la réaction locale devient insupportable au cours de la nuit, la crème peut être retirée plus tôt que prévu en lavant simplement la zone avec de l’eau et un savon doux. Ce retrait précoce ne compromet pas l’efficacité d’une seule application, mais ne doit pas devenir systématique.
Effets systémiques et signaux d’alarme
Malgré une absorption percutanée très faible (moins de 0,9 % d’une dose appliquée localement chez des volontaires sains), des réactions systémiques peuvent survenir, notamment lors de traitements sur de grandes surfaces ou prolongés.
Effets systémiques fréquents (≥ 1 %)
- Fatigue, asthénie
- Fièvre modérée
- Myalgies, céphalées
- Nausées
- Syndrome pseudo-grippal
Ces effets sont généralement bénins et transitoires. Ils peuvent survenir lors des premières semaines de traitement et tendent à diminuer ensuite.
Signaux d’alarme nécessitant un avis médical urgent
| 🚨 Arrêter le traitement et consulter rapidement si : • Fièvre élevée persistante ou frissons intenses • Ganglions enflés ou douloureux • Éruption bulleuse, lésions en cible (érythème multiforme) • Éruption généralisée, urticaire, difficultés respiratoires (allergie) • Saignements au site d’application • Gonflement vulvaire ou pénien avec douleur ou difficultés urinaires • Dépression, agitation, troubles du sommeil sévères |
Des cas rares mais graves ont été rapportés en pharmacovigilance post-marketing : syndrome de fuite capillaire, insuffisance cardiaque, arrhythmies, thrombopénie, leucopénie, syndrome de Stevens-Johnson. Ces effets exceptionnels surviennent préférentiellement chez des patients immunodéprimés ou lors de traitements sur de grandes surfaces cutanées.
Précautions, contre-indications et populations particulières
Contre-indications
- Hypersensibilité à l’imiquimod ou à l’un des excipients
- Application sur muqueuses internes (vagin, rectum, méat urétral, bouche, narines)
- Application sur peau lésée, plaie ouverte, zone inflammée ou infectée
- CBC de la tête, du visage ou de la zone anogénitale (pour l’indication CBC)
- CBC nodulaire ou infiltrant
Immunodéprimés
L’utilisation de l’imiquimod chez les patients immunodéprimés (VIH, traitement immunosuppresseur, transplantés) doit être maniée avec une extrême prudence. Du fait de ses propriétés immunostimulantes, une application sur de grandes surfaces peut entraîner une réponse immune systémique imprévisible. Des diminutions des paramètres hématologiques (hémoglobine, leucocytes, plaquettes) ont été observées dans les essais cliniques.
Grossesse et allaitement
Bien que les données de cas cliniques disponibles n’aient pas identifié de risque tératogène démontré, l’utilisation pendant la grossesse ne doit être envisagée que si le bénéfice justifie le risque potentiel. La concentration systémique après application topique est faible ; le passage dans le lait maternel est probable mais à très faible dose. La décision doit être prise au cas par cas avec le dermatologue ou l’obstétricien.
Enfants et adolescents
L’imiquimod n’est pas recommandé chez l’enfant pour les kératoses actiniques et les CBC. Pour les verrues génitales, il peut être utilisé à partir de 12 ans. Attention : il ne doit pas être utilisé chez l’enfant pour le molluscum contagiosum — 4 essais randomisés contrôlés n’ont pas démontré son efficacité dans cette indication, quelle que soit la posologie testée.
Exposition solaire
La zone traitée doit être protégée de l’exposition solaire pendant toute la durée du traitement et jusqu’à cicatrisation complète. L’imiquimod rend la peau plus réactive aux UV. En pratique, traitement nocturne + vêtements couvrants ou écran solaire le jour constituent la protection standard.
Imiquimod et préservatifs : un point essentiel
Ce point est souvent méconnu des patients et mérite une information claire :
| ⚠️ L’imiquimod détériore le latex La crème imiquimod peut fragiliser les préservatifs en caoutchouc (latex) et les diaphragmes, les rendant moins résistants et augmentant le risque de rupture lors des rapports sexuels. Il est impératif d’éviter tout rapport sexuel lorsque la crème est en contact avec la peau. Par ailleurs, l’imiquimod ne protège pas contre la transmission du HPV ni contre les autres infections sexuellement transmissibles. |
Utilisations hors AMM documentées
L’imiquimod a été évalué dans de nombreuses autres indications en dehors de son AMM officielle. Ces utilisations ne sont pas validées par les autorités de santé françaises et nécessitent une discussion bénéfice-risque individuelle :
| Indication hors AMM | Niveau de preuve | Notes |
|---|---|---|
| Lentigo malin (mélanome in situ) | Études de phase II | Utilisé en monothérapie ou en périopératoire |
| Maladie de Bowen (carcinome épidermoïde in situ) | Séries de cas / études ouvertes | Résultats prometteurs sur certaines localisations |
| Sarcome de Kaposi cutané | Essais de phase I/II | Étude publiée en 2008 (Schantz-Faure, JAAD) |
| Mycosis fongoïde (plaques résistantes) | Cas cliniques | Rémission complète rapportée sur plaques résistantes à PUVA |
| Maladie de Paget extramammaire | En discussion | Alternative à l’exérèse chirurgicale à l’étude |
Des essais cliniques explorent également son potentiel en combinaison avec d’autres immunothérapies, dans le photovieillissement, et dans les métastases cutanées. Ces indications restent expérimentales.
Imiquimod vs autres traitements
Pour les verrues génitales (condylomes)
| Traitement | Mécanisme | Avantages | Inconvénients |
|---|---|---|---|
| Imiquimod | Immunomodulation | Auto-application, récidives moins fréquentes chez répondeurs complets | Lent (semaines), réactions locales |
| Podophyllotoxine | Cytotoxique | Efficacité rapide, auto-applicable | Contre-indiqué grossesse, taux récidive élevé |
| Cryothérapie | Destruction physique | Efficace rapidement, en cabinet | Douloureux, plusieurs séances, récidives fréquentes |
| Laser CO₂ / électrocoagulation | Ablation | Efficace sur lésions étendues | Anesthésie, coût, cicatrices possibles |
L’imiquimod est considéré comme une option de première ligne raisonnable pour les condylomes, notamment en raison de son auto-application et du fait que les patients qui obtiennent une disparition complète tendent à rester en rémission durable — probablement grâce à la mémoire immunitaire Th1 induite.
Pour les kératoses actiniques
L’imiquimod 5 % a démontré une efficacité supérieure au placebo : environ 37–53 % de disparition complète après 1 à 2 cycles versus moins de 15 % pour le placebo dans les essais pivots (HAS). Cependant, il n’a pas démontré de supériorité versus le 5-fluorouracile (Efudix) ni versus la cryothérapie dans les études comparatives directes. Il représente un outil thérapeutique supplémentaire utile lorsque les autres traitements sont moins adaptés.
Questions fréquentes sur l’imiquimod (FAQ)
L’imiquimod guérit-il définitivement les verrues génitales ?
Non, l’imiquimod élimine les lésions visibles mais ne guérit pas l’infection HPV sous-jacente. Les patients qui obtiennent une disparition complète des condylomes ont tendance à rester clairs — probablement grâce à la mémoire immunitaire induite — mais des récidives sont possibles car le virus peut persister dans les tissus apparemment sains. L’imiquimod ne protège pas non plus contre la transmission du HPV à un partenaire.
Pourquoi ma peau réagit-elle si fortement alors que mon voisin n’a presque rien ?
Les réactions locales sont très variables d’un individu à l’autre et dépendent de nombreux facteurs : type de peau, localisation, surface traitée, réponse immunitaire individuelle, épaisseur de la peau. Une forte réaction indique souvent que le médicament agit bien. Une absence totale de réaction peut au contraire faire douter de l’efficacité. Le dermatologue ajuste le protocole en fonction de la tolérance de chaque patient.
Puis-je arrêter le traitement si mes verrues ont disparu avant les 16 semaines ?
Oui. Pour les condylomes, le traitement est poursuivi jusqu’à disparition complète des lésions visibles ou pendant une durée maximale de 16 semaines. Si toutes les lésions ont disparu avant ce délai, le traitement peut être arrêté. Il ne sert à rien de continuer sur une peau saine.
Je dois retraiter une kératose actinique récidivée après guérison : est-ce possible ?
Oui, sous conditions. Les kératoses actiniques guéries après une ou deux cures de traitement et qui réapparaissent ultérieurement peuvent être retraitées par imiquimod, pour une ou deux cures supplémentaires, après une période de repos d’au moins 12 semaines. Les données indiquent qu’un patient ayant déjà répondu à l’imiquimod a environ 80 % de chances d’obtenir à nouveau une guérison complète lors d’un retraitement, contre seulement 50 % environ avec le diclofénac topique.
L’imiquimod peut-il laisser des cicatrices ?
Le risque cicatriciel est faible avec un usage correct. Dans les essais cliniques sur les condylomes, seulement 2,9 % des patients traités avaient une dégradation de leur score cicatriciel à 8 semaines post-traitement. En revanche, une application excessive, un contact prolongé ou une réaction inflammatoire sévère non prise en charge peuvent augmenter ce risque. Il ne faut jamais arracher les croûtes.
Puis-je utiliser de la crème hydratante en même temps que l’imiquimod ?
Oui, les crèmes émollientes douces sont recommandées entre les applications pour améliorer la tolérance. Elles doivent être appliquées sur une peau propre, à distance de l’heure d’application de l’imiquimod (ne pas appliquer dans la demi-heure précédant la crème). Éviter les produits alcoolisés, parfumés, ou contenant des acides (AHA, BHA, rétinol).
L’imiquimod fonctionne-t-il sur les verrues plantaires ou vulgaires ?
Non, l’imiquimod n’a pas d’AMM pour les verrues plantaires ou vulgaires. Les études sur ces localisations n’ont pas démontré d’efficacité satisfaisante et cette utilisation n’est pas recommandée.
Que faire si je vois de nouvelles lésions apparaître pendant le traitement ?
L’apparition de nouvelles lésions pendant le traitement des condylomes est possible — le HPV peut en effet activer des lésions subcliniques non encore visibles. Cela ne signifie pas que le traitement ne fonctionne pas. En revanche, si de nouvelles lésions apparaissent dans la zone traitée pour un CBC, il faut en informer le dermatologue qui évaluera si une biopsie est nécessaire.
Peut-on utiliser l’imiquimod sur le pénis ?
Oui, pour les condylomes du pénis. La tolérance est généralement bonne avec le protocole 3 fois par semaine. La zone doit être nettoyée et séchée avant application. Attention aux zones sous le prépuce — plus sensibles — où la réaction peut être plus intense. Pour les CBC, l’utilisation sur le pénis (zone anogénitale) est contre-indiquée selon l’AMM.
L’imiquimod est-il remboursé par la Sécurité sociale ?
Aldara et Zyclara sont remboursés par l’Assurance Maladie selon des modalités variables selon l’indication. La prescription requiert une ordonnance médicale. Le remboursement peut être soumis à accord préalable pour certaines indications (notamment CBC). Renseignez-vous auprès de votre pharmacien ou de votre dermatologue.
Voir aussi sur dermatonet.com :
• Taches brunes solaires et kératoses actiniques
• Laser en dermatologie
• Photoréjuvénation à la lampe flash
| Références bibliographiques (PubMed vérifiées) : • Edwards L et al. Self-administered topical 5% imiquimod cream for external anogenital warts. Arch Dermatol. 1998;134(1):25–30. PMID : 9449906 • Gaspari AA et al. Beyond a decade of 5% imiquimod topical therapy. J Drugs Dermatol. 2009;8(5 Suppl):s4–11. PMID : 19537370 • Sauder DN. Imiquimod 5% cream (Aldara). Skin Therapy Lett. 2000;5(6):1–5. PMID : 15991984 • Wellington K, Jarvis B. Topical imiquimod 5% cream: a review. Am J Clin Dermatol. 2002;3(1):65–6. PMID : 17927284 • Dummer R et al. Imiquimod induces complete clearance of a PUVA-resistant plaque in mycosis fungoides. Dermatology. 2003;207(1):116–118. PMID : 12835571 • HAS. Avis de la Commission de Transparence — ALDARA 5 % crème. Mars 2010 / Novembre 2009. |
| Ressources réglementaires : • HAS — Avis ALDARA (Commission de Transparence) • ANSM — Résumé des Caractéristiques du Produit (RCP) • StatPearls — Imiquimod (NIH) |
| 🗓️ Suivi dermatologique à Bordeaux Vous êtes sous traitement par imiquimod ou souhaitez une évaluation de vos lésions (kératoses actiniques, condylomes, carcinome basocellulaire) ? Le Dr Ludovic Rousseau, dermatologue à Bordeaux, assure le diagnostic, la prescription et le suivi de ces traitements. |
Mis à jour le 7 avril 2026 par le Dr Ludovic Rousseau, dermatologue, Bordeaux.