Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 21 avril 2026
Mycose des pieds : causes, symptômes et traitements
La mycose des pieds — également appelée tinea pedis ou pied d’athlète — est l’une des infections cutanées les plus fréquentes : elle touche entre 15 et 25 % de la population à un moment de la vie. Causée par des champignons microscopiques appelés dermatophytes, elle se manifeste principalement par des fissures, des démangeaisons et une desquamation entre les orteils ou sous la plante des pieds. Un traitement antifongique bien conduit et quelques mesures d’hygiène permettent dans la grande majorité des cas de s’en débarrasser durablement.
Vous pensez avoir une mycose des pieds ? Obtenez un diagnostic et une ordonnance rapidement en téléconsultation dermatologique.
Mycose des pieds en vidéo
Le Dr Rousseau présente la mycose des pieds en vidéo :
Causes et modes de contamination
La mycose des pieds est causée dans l’immense majorité des cas par des dermatophytes, champignons filamenteux kératinophiles qui se nourrissent de kératine — la protéine constitutive de la couche superficielle de la peau. Les espèces les plus souvent impliquées sont Trichophyton rubrum, Trichophyton interdigitale (anciennement T. mentagrophytes var. interdigitale) et Epidermophyton floccosum.
Le champignon est présent dans l’environnement sous forme de spores, structures très résistantes pouvant survivre plusieurs mois sur un sol ou un textile. Il devient pathogène lorsqu’il colonise la peau dans un contexte favorable :
- Macération et humidité prolongées (transpiration abondante, pieds mal séchés)
- Port de chaussures fermées en matières synthétiques
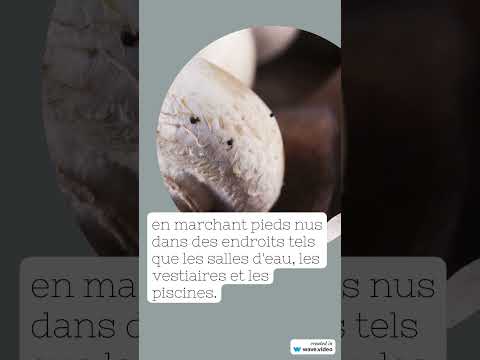
- Marche pieds nus dans des lieux collectifs (piscines, vestiaires, saunas, tatamis)
- Partage de serviettes, chaussettes ou chaussures contaminées
- Terrains fragilisants : diabète, immunodépression, artériopathie, obésité
- Âge avancé (défenses immunitaires et circulation cutanée réduites)
La contamination se fait par contact avec des squames parasitées (cellules mortes de la peau desquamant dans l’environnement). Les sols des douches communes, les tapis de bain familiaux, les revêtements de bord de piscine sont des réservoirs classiques. La contamination inter-humaine directe (contact avec la peau d’une personne infectée) est plus rare.
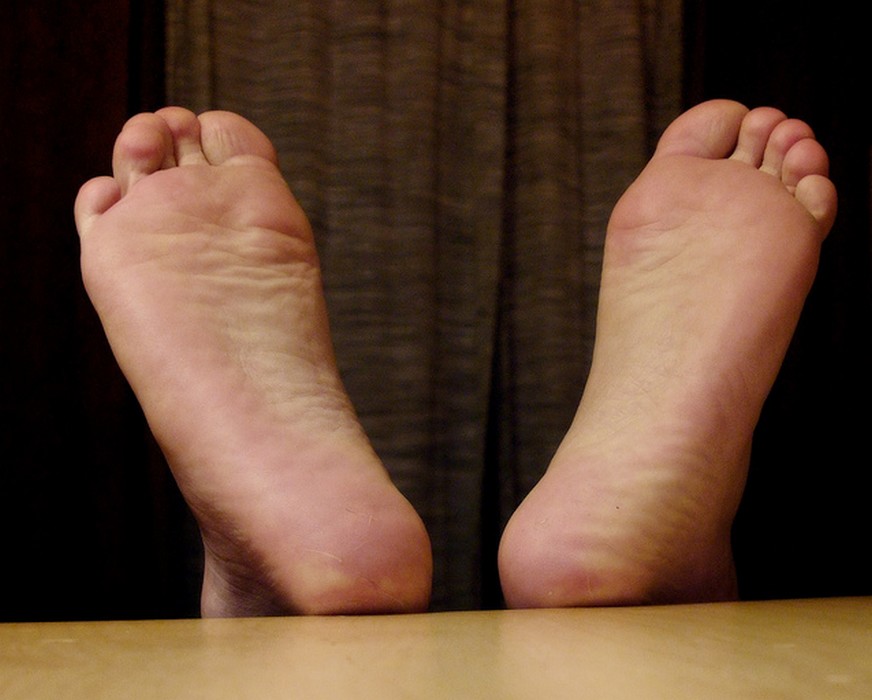
Symptômes et formes cliniques
La présentation clinique de la mycose des pieds varie selon la localisation et le champignon en cause. On distingue schématiquement trois grandes formes.
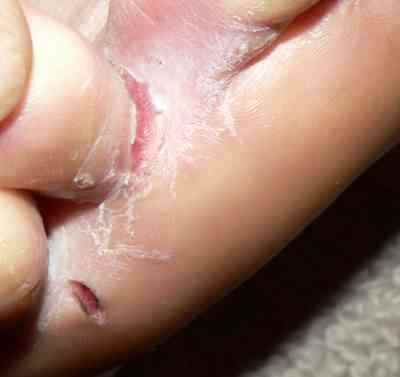
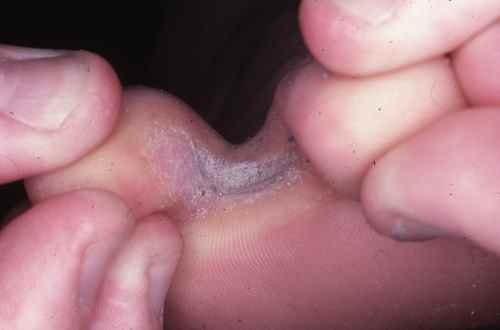
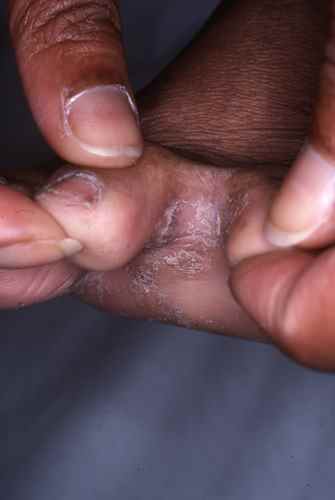
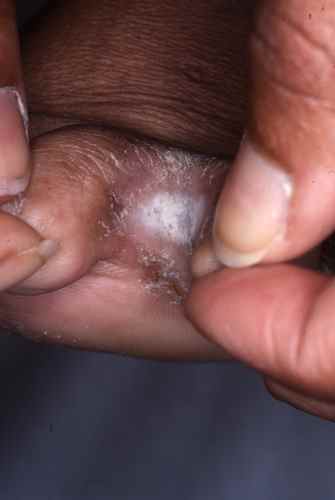
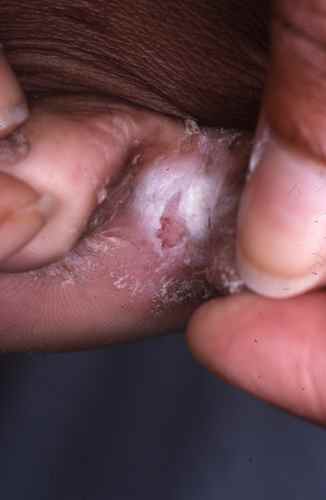
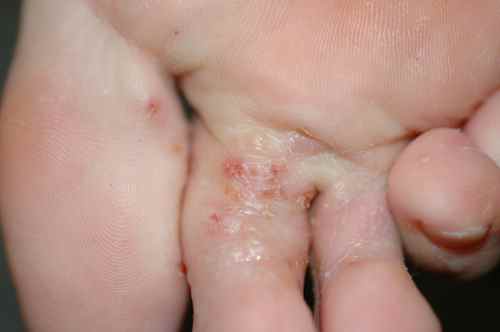
Mycose interdigitale (pied d’athlète)
C’est la forme la plus fréquente. Elle touche préférentiellement le quatrième espace interorteil (entre le quatrième et le cinquième orteil), d’où son nom de pied d’athlète qui reflète sa fréquence chez les sportifs.
Les signes caractéristiques sont :
- Une fissure rosée ou rouge au fond du pli interdigital
- Un aspect macéré, blanchâtre et humide de la peau adjacente
- Des démangeaisons (prurit) parfois intenses, surtout à la chaleur
- Un décollement des petites peaux en périphérie
- Une possible extension vers le dos du pied ou la plante
Mycose des autres espaces interorteils
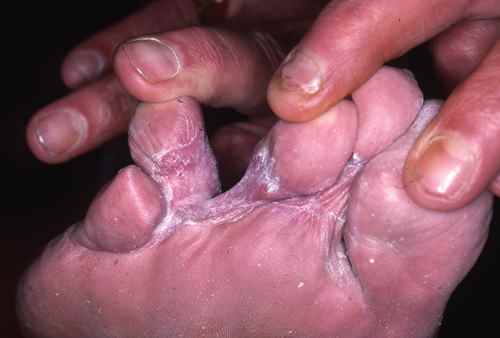
La mycose peut toucher les autres plis interdigitaux, par extension à partir du quatrième espace ou d’emblée. Des atteintes multiples des espaces doivent faire rechercher un facteur favorisant comme le diabète. Des levures du genre Candida peuvent être impliquées, notamment chez le patient diabétique ou sous antibiothérapie prolongée.
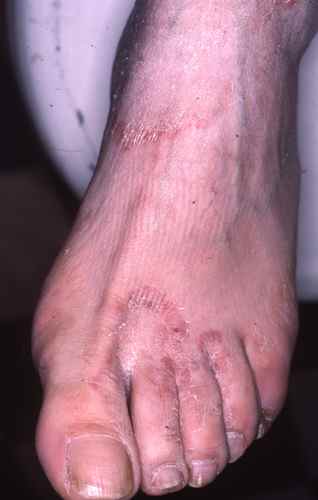
Forme hyperkératosique plantaire
Dans cette forme, l’ensemble de la plante est atteint, parfois les deux pieds (aspect « mocassin »). La peau prend un aspect farineux, blanchâtre ou grisâtre, avec une desquamation diffuse pouvant évéquer un simple « pied sec ». Les démangeaisons sont souvent modérées. Cette forme chronique est fréquemment sous-diagnostiquée.
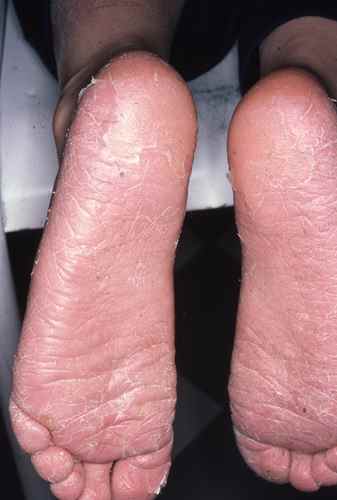
Forme vésiculeuse (dysidrosiforme)
Des vésicules (cloques) prurigineuses peuvent apparaître sur les bords du pied, les orteils ou la voûte plantaire, en réaction inflammatoire à la mycose ou en association à une dysidrose. Cette forme est souvent confondue avec un eczéma ; le traitement antifongique est indispensable.
Téléchargez le guide complet
INTERTRIGO – ROUGEURS DES PLIS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Complications possibles
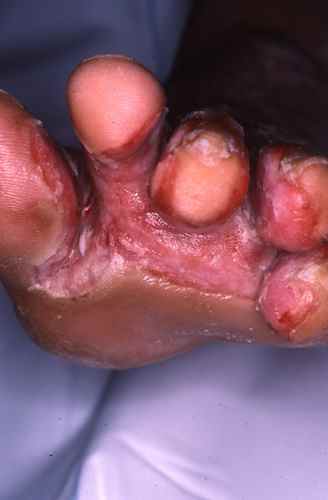
Surinfection bactérienne
La fissuration cutanée crée une porte d’entrée pour les bactéries. La mycose devient alors brutalement douloureuse, érosive, suintante, voire malodorante, avec des croûtes ou des pustules. Les germes habituellement en cause sont :
- Pseudomonas aeruginosa : bactérie des milieux humides (terre, piscines, spas). Elle donne une teinte verdâtre aux lésions et une odeur caractéristique.
- Staphylocoques, streptocoques, entérobactéries : plus fréquents chez les diabétiques, les obèses ou en cas d’hygiène défectueuse.
La prise en charge locale repose sur des antiseptiques doux (dérivés iodés type Bétadine® solution dermique, chlorhexidine aqueuse type Diaseptyl®) ou la sulfadiazine argentique (Flammazine®) pour assécher les lésions. Les antibiotiques oraux (ciprofloxacine Ciflox® le plus souvent) ne sont réservés qu’aux infections étendues ou résistantes.
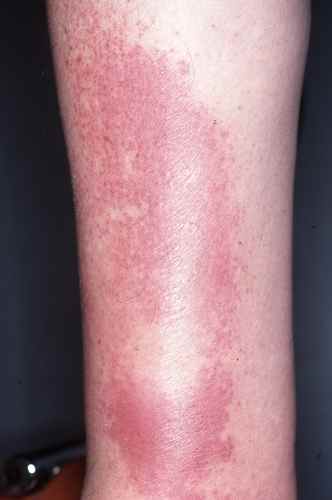
Érysipèle
La fissure interdigitale mycosique est la principale porte d’entrée de l’érysipèle du membre inférieur, infection bactérienne profonde (streptocoque bêta-hémolytique) du derme qui nécessite une antibiothérapie urgente. Traiter une mycose des pieds, c’est aussi prévenir les récidives d’érysipèle.
Eczéma de contact et dysidrose
La mycose peut déclencher une réaction eczémateuse à distance (réaction « id »), sous forme de vésicules prurigineuses sur les mains ou les pieds — c’est la dysidrose. L’eczéma peut également être entretenu ou aggravé par les antifongiques topiques eux-mêmes en cas d’allergie de contact.
Mycose des ongles (onychomycose)
Par extension, les dermatophytes des pieds peuvent envahir les ongles, provoquant une onychomycose : épaississement, jaunissement et fragilisation des ongles, beaucoup plus difficile à traiter que la forme cutanée.
Téléchargez le guide complet
ONYCHOMYCOSE (MYCOSE DES ONGLES)
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Une complication ? Des ongles touchés ? Consultez rapidement un dermatologue en téléconsultation pour un avis spécialisé.
Traitement médical de la mycose des pieds
Le traitement repose sur deux piliers indissociables : l’antifongique topique (ou oral) et la lutte contre les facteurs favorisants (macération, humidité, réservoirs de spores).
Antifongiques topiques
Les traitements locaux sont en première intention pour les formes peu étendues. Le médecin peut associer une crème le soir et une poudre le matin pour combiner l’effet antifongique et l’action asséchante. Les principales familles sont :
| Famille | Molécule | Exemples de spécialités | Durée habituelle |
|---|---|---|---|
| Allylamines | Terbinafine | Lamisil®, Fungster® | 1 semaine (crème) ; 1 application (monodose) |
| Imidazolés | Éconazole, Kétoconazole | Kétoderm®, Pévaryl® | 2 à 4 semaines |
| Ciclopirox | Ciclopirox olaminate | Mycoster® | 3 à 4 semaines |
Ces traitements sont disponibles en crème, spray, lait ou poudre. L’application se fait généralement deux fois par jour en couche mince sur la zone atteinte et un centimètre de peau saine en périphérie. Il est essentiel de ne pas arrêter le traitement prématurément, même si les symptômes ont disparu, sous peine de rechute rapide.
Antifongiques oraux
Un traitement systémique est envisagé en cas de :
- Forme hyperkératosique plantaire étendue (inefficacité des topiques)
- Mycose multifocale associant pied, ongles et plis
- Échec d’au moins deux cures de traitement local bien conduit
- Terrain immunodéprimé
La terbinafine orale (250 mg/jour pendant 2 à 6 semaines selon l’extension) est le traitement de référence pour les dermatophytoses. La griséofulvine est une alternative plus ancienne. Le kétoconazole oral est évité en raison de sa toxicité hépatique potentielle.
Téléchargez le guide complet
TALONS SECS – PIEDS SECS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Soigner la mycose des pieds sans ordonnance
En attendant votre rendez-vous ou en cas de mycose interdigitale isolée bénigne, certains antifongiques sont accessibles sans ordonnance et autorisés en accès direct par l’ANSM pour cette indication. La terbinafine existe sous deux formes :
LAMISILATE 1%, crème
Réservée à l’adulte et à l’enfant de plus de 12 ans. La crème s’applique en couche mince le soir après lavage et séchage soigneux de la zone pendant une semaine. Un arrêt prématuré expose aux rechutes. En l’absence d’amélioration une semaine après la fin des applications, consultez un médecin.
LAMISILATE MONODOSE 1%, solution pour application cutanée
Réservée à l’adulte de plus de 18 ans, cette formulation permet une application unique sur les deux pieds simultanément, même si un seul semble atteint (pour éliminer les dermatophytes invisibles). Mode d’emploi :
- Laver et sécher soigneusement les deux pieds et les mains.
- Appliquer une fine couche sur les orteils (espaces interdigitaux inclus), la voûte plantaire et les bords latéraux jusqu’à 1,5 cm de hauteur.
- Recommencer sur l’autre pied.
- Laisser sécher 1 à 2 minutes jusqu’à formation d’un film. Se laver les mains.
- Ne pas masser la zone traitée. Ne pas laver les pieds pendant 24 heures.
- Jeter le tube après usage (ne pas réutiliser).
Une amélioration doit être perceptible après quelques jours. L’absence d’amélioration à une semaine impose une consultation médicale.
Prévention : comment éviter la mycose des pieds et les récidives
- Porter des tongs ou claquettes dans les douches collectives, les piscines, les vestiaires et les spas.
- Sécher soigneusement les pieds après la douche, en insistant entre les orteils.
- Privilégier des chaussettes en coton ou matières respirantes ; les laver à 60 °C si possible.
- Alterner les paires de chaussures et saupoudrer l’intérieur d’une poudre antifongique en cours de traitement.
- Ne pas prêter chaussures, chaussettes ou serviettes.
- Traiter simultanément tous les foyers (plis inguinaux, ongles) pour éviter les auto-recontaminations.
- En cas de transpiration excessive, consulter pour un traitement spécifique de l’hyperhidrose plantaire.
- Chez le diabétique : inspecter les pieds chaque jour et consulter sans délai devant la moindre plaie.
Mycose des pieds : Vrai / Faux
Reproduction d’une interview accordée au journal Ouest France par le Dr Rousseau.
1 — Les mycoses des pieds se manifestent surtout entre les orteils.
Vrai. On distingue classiquement trois formes : le pied d’athlète (dernier espace interorteil), les mycoses des autres espaces interdigitaux (rares, à rechercher un diabète si profuses) et l’extension à la plante conférant un aspect farineux. L’ensemble peut se compliquer d’une dysidrose.
2 — On identifie facilement la mycose : fissures, rougeurs, démangeaisons, peau qui pèle.
Vrai. Ce sont les signes classiques — mais d’autres dermatoses (psoriasis plantaire, eczéma, hyperkératose) peuvent mimer ces symptômes. Une consultation s’impose pour un diagnostic certain.
3 — On attrape la mycose surtout à la piscine ou dans les salles de sport.
Vrai. La contamination via les squames parasitées est fréquente dans ces lieux. Elle est aussi possible via les linges de toilette, les chaussures partagées ou le tapis de bain familial. Tongs dans les douches publiques, hygiène rigoureuse des pieds et séchage interorteil constituent les mesures préventives essentielles.
4 — Les mycoses des pieds ne sont pas contagieuses.
Faux. Elles sont contagieuses, et les spores sont très résistantes dans l’environnement. L’auto-contamination vers les plis inguinaux (par enfilage du sous-vêtement passant par les pieds) ou les mains (grattage) est également fréquente.
5 — Les mycoses disparaissent facilement avec un antiseptique.
Faux. Les antiseptiques n’ont aucune action antifongique. Seuls les antifongiques spécifiques (topiques ou oraux) sont efficaces, et le traitement doit être mené jusqu’au bout. La lutte contre la macération est un complément indispensable.
6 — La mycose des pieds nécessite toujours une consultation médicale.
Vrai dans la grande majorité des cas. Une consultation permet de confirmer le diagnostic, d’évaluer l’extension, de dépister les complications (surinfection, onychomycose), d’écarter un diabète et d’adapter le traitement. Chez le diabétique, toute plaie au pied est une urgence relative.
Questions fréquentes sur la mycose des pieds
Combien de temps dure le traitement d’une mycose des pieds ?
La durée habituelle est de 3 à 4 semaines pour les antifongiques topiques classiques appliqués deux fois par jour. Certaines formules à base de terbinafine permettent de raccourcir cette durée à une semaine, voire à une application unique (Lamisilate Monodose®). En cas de forme étendue ou d’échec, un traitement oral peut durer plusieurs semaines.
La mycose des pieds peut-elle se transmettre à d’autres parties du corps ?
Oui, par auto-contamination. En grattant les squames avec les doigts, ou par contact des pieds avec les sous-vêtements lors du déshabillage, le champignon peut gagner les plis de l’aine, les mains ou les ongles. C’est pourquoi tous les foyers doivent être traités simultanément.
Quand faut-il s’inquiéter d’une mycose des pieds ?
Consultez sans délai si la zone devient brutalement douloureuse, suintante, malodorante ou pustuleuse (signes de surinfection bactérienne), ou si des cloques importantes apparaissent sur les pieds. Chez le diabétique, toute plaie ou fissure au pied justifie une consultation urgente.
Comment désinfecter ses chaussures pour éviter une rechute ?
Saupoudrez l’intérieur des chaussures avec une poudre antifongique pendant toute la durée du traitement et quelques semaines après. Les chaussettes en coton peuvent être lavées à 60 °C. Alternez les paires de chaussures pour qu’elles sèchent complètement entre deux ports. Exposez-les à l’air libre autant que possible.
Peut-on avoir une mycose des pieds en l’absence de tout contact avec des lieux collectifs ?
Oui. La macération chronique au sein d’une chaussure mal adaptée ou non respirante suffit à réactiver des spores déjà présentes sur la peau. L’entourage familial (tapis de bain, baignoire) est également un réservoir souvent négligé.
Mycose persistante, ongles touchés ou doutes sur le diagnostic ? Consultez le Dr Rousseau en téléconsultation dermatologique depuis chez vous.
Voir aussi : Champignons de la peau — dossier complet | Onychomycose | Dysidrose
Références scientifiques et institutionnelles
- Nenoff P, Krüger C, Ginter-Hanselmayer G, Tietz HJ. Mycology – an update. Part 1: Dermatomycoses: causative agents, epidemiology and pathogenesis. J Dtsch Dermatol Ges. 2014;12(3):188-210.
- Ameen M. Epidemiology of superficial fungal infections. Clin Dermatol. 2010;28(2):197-201.
- Bell-Syer SE, Khan SM, Torgerson DJ. Oral treatments for fungal infections of the skin of the foot. Cochrane Database Syst Rev. 2012;10:CD003584.
- Agence Nationale de Sécurité du Médicament et des produits de santé (ANSM). Liste des médicaments en accès direct — antifongiques topiques.
Mis à jour le 15 avril 2025 par le Dr Ludovic Rousseau, dermatologue, Bordeaux.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


Les mycoses de pieds peuvent-elles contaminer la main?
Oui c’est meme classique de se contaminer la main lorsqu’on a une mycose des pieds, on appelle cela le syndrome One Hand Two Feet
Je porte des chaussure de sécurité 8 h par jour et transpire beaucoup dedans chaussette mouillé au ni eau orteil a chaque fin de journée
J ai les inter orteils qui mêlent et ça me démange est ce a cause des chaussures de sécurité ?
Le pied respire en effet moins dans des chaussures de sécurité mais la sécurité prime… Consultez votre médecin pour soigner vos espaces interorteils et il vous conseillera peut etre de mettre ensuite de la poudre antifongique de temps en temps pour éviter les récidives
Bonjour, jai un mycose au pied grosse cloque deau sous la plante du pied que j’ai percer car trop douloureuse et trop énerver d’avoir ça, ça coule toujours et ça fait 4h que jai percer ça coule même un peux rosé, normal ?
J’allaite mon bébé exclusivement elle a 2 mois , peut elle attraper ça avec mon lait ?
Jai subi une césarienne il y a deux mois si jamais c infecter ça peux jouer sur la cicatrisation ?
Je suis désolé mais je ne peux donner d’avis médical personnalisé en dehors du cadre d’une téléconsultation telle que
https://www.consulib.com/home?showSearch=true&specialties_doctor=Ludovic%20Rousseau&doctor=5ec3d7d407f46e765f9e45c1