Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 11 avril 2026
Masque de grossesse (mélasma) : causes, traitements et protection solaire
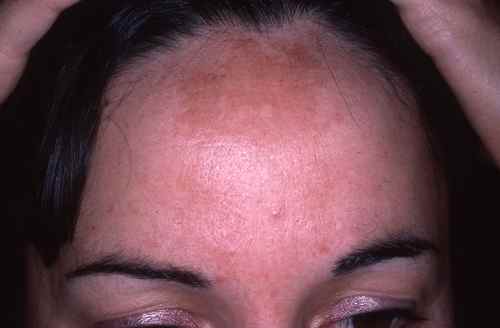
Le masque de grossesse, appelé mélasma ou chloasma en termes médicaux, est une hyperpigmentation acquise du visage touchant les zones exposées au soleil — joues, front, tempes, lèvre supérieure. Il concerne 90 % des femmes, principalement pendant la grossesse ou sous contraception hormonale, mais aussi chez l’homme dans 10 % des cas. Bénin mais souvent mal vécu, il est l’une des premières causes de consultation dermatologique pour taches brunes du visage.
Sa prise en charge est longue et exige de la rigueur — les résultats des traitements sont rapidement perdus sans protection solaire quotidienne stricte.
Taches brunes persistantes malgré les crèmes du commerce ? Besoin d’un traitement efficace ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
MELASMA
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Causes et facteurs déclenchants |
Types épidermique, dermique, mixte |
Diagnostic différentiel |
Traitements |
Acide tranexamique |
Protection solaire — clé du succès |
Questions fréquentes
Téléchargez le guide complet
TACHES BRUNES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Causes et facteurs déclenchants
Le mélasma résulte d’une stimulation excessive des mélanocytes — les cellules productrices de mélanine dans l’épiderme. Trois facteurs interagissent :
Les hormones féminines — œstrogènes et progestérone stimulent directement les mélanocytes. C’est pourquoi le mélasma apparaît lors de la grossesse (dès le 2e trimestre dans 50 à 70 % des grossesses), sous pilule contraceptive (œstroprogestatifs surtout), sous traitement hormonal de la ménopause, et plus rarement sous stérilet hormonal. Il peut régresser à l’arrêt de la contraception ou après l’accouchement — mais la pigmentation persiste souvent plusieurs années.
Téléchargez le guide complet
PEAU ET GROSSESSE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes des problèmes
– Les traitements…
Le soleil — facteur aggravant indispensable : les UV stimulent les mélanocytes et aggravent dramatiquement le mélasma. Sans exposition solaire, le mélasma ne se développe quasiment pas. C’est pourquoi la protection solaire est le seul traitement véritablement indispensable — elle conditionne l’efficacité de tous les autres.
La prédisposition génétique : le mélasma est beaucoup plus fréquent chez les phototypes intermédiaires (peaux méditerranéennes, nord-africaines, asiatiques, latino-américaines) que chez les peaux très claires ou très foncées. Les antécédents familiaux de mélasma constituent un facteur de risque significatif.
Les trois types de mélasma — et pourquoi cela change le pronostic
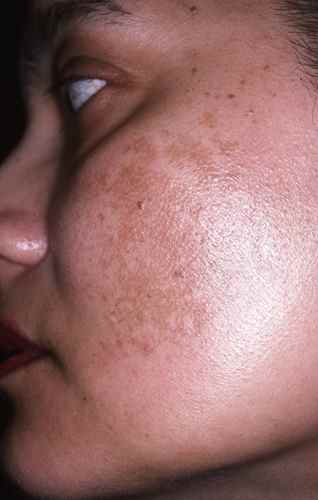
L’examen à la lampe de Wood (lumière ultraviolette) permet de distinguer trois types de mélasma, de pronostic très différent :
Mélasma épidermique (70 % des cas) : la pigmentation est superficielle dans l’épiderme. Elle se renforce nettement à la lampe de Wood — signe d’un bon pronostic thérapeutique. Les crèmes dépigmentantes et les peelings donnent les meilleurs résultats sur cette forme. C’est la forme la plus accessible aux traitements topiques.
Mélasma dermique (10 % des cas) : la mélanine est déposée dans le derme profond. Elle s’atténue à la lampe de Wood. Cette forme est de pronostic plus réservé — les crèmes topiques ont peu d’effet sur une pigmentation dermique. Les traitements par laser fractionné ou peeling profond peuvent être discutés, mais avec prudence (risque d’hyperpigmentation post-inflammatoire).
Mélasma mixte (20 % des cas) : atteinte épidermique et dermique combinées. Réponse partielle aux traitements topiques, nécessitant une stratégie multimodale.
💡 La lampe de Wood est utilisée en consultation dermatologique — cet examen simple et indolore guide le choix du traitement et permet d’évaluer le pronostic dès la première consultation.
Diagnostic différentiel — ne pas confondre avec
Toutes les taches brunes du visage ne sont pas un mélasma. Avant de traiter, le dermatologue élimine :
Le lentigo solaire (« tache de vieillesse ») : taches brun-beige bien délimitées, arrondies, sur les zones exposées chez les adultes de plus de 40 ans. Pas de lien hormonal. Répondent bien au laser Q-switched ou à la cryothérapie.
L’hyperpigmentation post-inflammatoire (HPi) : taches brunes apparaissant après une inflammation cutanée (acné, eczéma, frottement). Localisées sur les zones de l’inflammation antérieure. Régressent spontanément en plusieurs mois si on évite les récidives inflammatoires.
Le lentigo actinique évolué : chez les sujets à haut risque (phototype clair, exposition solaire chronique importante), certaines taches doivent faire l’objet d’un examen dermoscopique pour éliminer une lésion pré-cancéreuse (kératose séborrhéique, lentigo malin).
Les éphélides (taches de rousseur) : petites taches brun clair symétriques, présentes dès l’enfance, qui s’accentuent au soleil et s’atténuent en hiver. Liées au phototype clair, sans mécanisme hormonal.
Traitements du masque de grossesse
Aucun traitement n’est curatif sans protection solaire stricte — c’est le prérequis absolu. L’Association américaine de Dermatologie (AAD) reconnaît trois traitements de première intention, utilisables seuls ou en combinaison.
Crèmes et préparations dépigmentantes
Les crèmes en vente libre contenant de la vitamine C, de l’acide kojique, de la niacinamide ou de l’arbutine ont une efficacité modeste sur les formes légères. Elles représentent un bon traitement d’entretien mais sont insuffisantes seules pour les formes modérées à sévères.
Les dermatologues utilisent des préparations magistrales — formulations sur mesure combinant plusieurs principes actifs :
La triple association (hydroquinone 4 % + trétinoïne 0,05 % + fluocinolone acétonide 0,01 %) est la référence mondiale avec les meilleures preuves d’efficacité — amélioration notable en 8 semaines dans la majorité des études. L’hydroquinone inhibe directement la tyrosinase (enzyme clé de la mélanogenèse), la trétinoïne accélère le renouvellement cellulaire et potentialise la dépigmentation, la faible dose de corticoïde réduit l’inflammation induite. Elle est prescrite en cure de 3 à 6 mois maximum, avec surveillance médicale, en raison du risque d’ocronose (tache bleue-grise paradoxale) en cas d’utilisation prolongée sans suivi.
Peelings dépigmentants
Les peelings chimiques superficiels à moyens (acide glycolique, acide trichloroacétique, acide mandélique) améliorent le mélasma épidermique en accélérant le renouvellement cellulaire et en diminuant la charge en mélanine. Le peeling Dermamelan® (acide kojique, phytic acid, acide ascorbique, rétinol) est une procédure de cabinets dermatologiques avec un protocole d’entretien à domicile — efficace sur les formes modérées à sévères avec un profil de sécurité satisfaisant sur les phototypes intermédiaires.
Précaution importante : tout peeling sur un mélasma actif doit être suivi d’une protection solaire SPF 50 rigoureuse — l’inflammation post-peeling peut paradoxalement aggraver la pigmentation si la peau est exposée au soleil.
Traitements laser
Le laser est l’option la plus discutée et la plus délicate dans le mélasma. Contrairement aux lentigos solaires, le mélasma répond mal et de façon imprévisible aux lasers — le risque d’hyperpigmentation post-inflammatoire est élevé, particulièrement sur les phototypes foncés.
Les lasers les moins agressifs sont préférés : laser Q-switched Nd:YAG en mode low fluence (toning laser), laser fractionné non ablatif (1550 nm, 1927 nm) à basse énergie. Ces approches donnent des résultats variables — amélioration partielle dans 50 à 70 % des cas, rechute fréquente à l’exposition solaire. Le laser n’est jamais proposé seul mais en complément d’un traitement topique et d’une protection solaire.
Acide tranexamique — la nouveauté thérapeutique
L’acide tranexamique est un médicament antifibrinolytique utilisé historiquement dans les syndromes hémorragiques. Son utilisation dans le mélasma est hors AMM mais repose sur des données croissantes et convaincantes.
Son mécanisme dans le mélasma : il inhibe l’interaction entre les kératinocytes et les mélanocytes via la voie des plasminogènes, et réduit la production de prostaglandines (PGE2) qui stimulent la mélanogenèse. Il agit donc sur le mélasma par un mécanisme radicalement différent de l’hydroquinone.
Par voie orale (250 mg × 2/j pendant 3 mois) : une revue de la littérature (PubMed 2018) est en faveur de son efficacité, notamment en cas d’échec ou d’intolérance à l’hydroquinone. Il est généralement bien toléré. Contre-indications à respecter : antécédents de thrombose, troubles de la coagulation.
Par voie topique (solution à 5 %) : une étude de 2019 montre une efficacité comparable à l’hydroquinone à 3 % — avec un profil de tolérance supérieur et sans risque d’ocronose. Des formulations topiques à l’acide tranexamique sont désormais disponibles en pharmacie et constituent une alternative intéressante pour les patientes ne souhaitant pas recourir à l’hydroquinone.
Protection solaire — la clé de tout traitement
La protection solaire n’est pas un traitement d’appoint — c’est la condition sine qua non de l’efficacité de tous les autres traitements. Sans elle, le bénéfice de n’importe quelle crème dépigmentante, peeling ou laser est perdu en quelques jours d’exposition.
Les recommandations pratiques : crème solaire SPF 50+ à filtre minéral (oxyde de zinc, dioxyde de titane) appliquée toutes les 2 heures lors des expositions, même par temps nuageux. Les filtres minéraux sont préférés aux filtres chimiques car ils bloquent aussi les infrarouges et la lumière visible — qui activent également les mélanocytes. Port d’un chapeau à larges bords en été. Éviter l’exposition entre 11h et 16h.
La protection solaire doit être maintenue toute l’année, même en hiver — la lumière du jour suffit à entretenir le mélasma chez les sujets prédisposés. Le traitement d’entretien par préparations magistrales 2 à 3 fois par semaine sous surveillance médicale est recommandé après la phase de traitement initial.
Questions fréquentes
Le masque de grossesse disparaît-il après l’accouchement ?
Partiellement et progressivement — chez environ 50 % des femmes, le mélasma s’améliore spontanément dans les mois suivant l’accouchement avec une protection solaire stricte. Chez l’autre moitié, les taches persistent et nécessitent un traitement actif. L’allaitement retarde la régression car il maintient un certain niveau d’hormones. La pilule contraceptive après l’accouchement peut entretenir ou aggraver le mélasma — discuter avec le médecin d’une contraception non hormonale ou d’un progestatif seul.
Les crèmes anti-taches du commerce sont-elles efficaces sur le masque de grossesse ?
Sur les formes légères, certaines crèmes contenant de la vitamine C (ascorbyl glucoside, acide ascorbique à 10-15 %), de la niacinamide à 5-10 % ou de l’acide kojique donnent une amélioration modeste après 3 à 6 mois. Pour les formes modérées à sévères — qui représentent la majorité des consultations — les crèmes de grande distribution sont insuffisantes. Les préparations magistrales avec hydroquinone et trétinoïne prescrites par le dermatologue sont 3 à 5 fois plus efficaces.
La pilule contraceptive aggrave-t-elle toujours le masque de grossesse ?
Non — le risque est variable selon le type de contraceptif. Les pilules œstroprogestatives combinées (contenant des œstrogènes) sont les plus à risque. Les pilules microprogestatives (progestatif seul, sans œstrogène) et le stérilet hormonal sont moins impliqués mais peuvent malgré tout parfois aggraver le mélasma. Les méthodes non hormonales (stérilet cuivre, préservatif) n’ont pas d’effet sur le mélasma.
Le laser est-il le meilleur traitement du mélasma ?
Non — contrairement aux idées reçues et à la publicité des cliniques esthétiques, le laser n’est pas le traitement de première intention du mélasma. Le risque d’hyperpigmentation post-inflammatoire après laser est élevé sur les phototypes intermédiaires et foncés, et les rechutes sont fréquentes. Les traitements topiques (préparations magistrales, acide tranexamique) associés à une protection solaire stricte sont plus sûrs et souvent aussi efficaces sur les formes épidermiques.
Le mélasma peut-il toucher les hommes ?
Oui — 10 % des mélasmas touchent des hommes. Chez l’homme, il n’y a pas de facteur hormonal évident mais le soleil et la prédisposition génétique (phototype intermédiaire, antécédents familiaux) sont les facteurs principaux. Le traitement est identique à celui de la femme. L’hydroquinone et la trétinoïne peuvent être utilisées sans restriction.
Recherche bibliographique : PubMed — melasma treatment | Voir aussi : Taches brunes du visage — toutes les causes
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
MELASMA
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Téléchargez le guide complet
TACHES BRUNES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

