Alopécie frontale fibrosante : recul de la lisière, sourcils et traitements
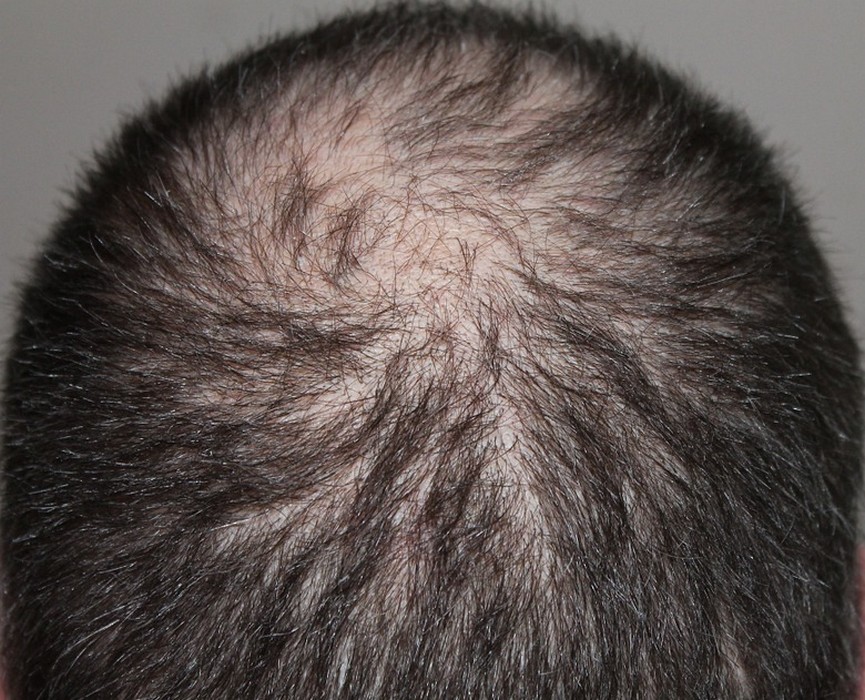
L’alopécie frontale fibrosante (AFF) est une forme de lichen plan pilaire provoquant un recul progressif et irréversible de la lisière capillaire frontale et temporale. Longtemps sous-diagnostiquée, sa fréquence augmente. Le diagnostic précoce est crucial — chaque mois de retard correspond à une perte définitive supplémentaire.
Téléchargez le guide complet
LICHEN PLAN
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Lisière qui recule ou sourcils qui s’éclaircissent ? Consultez le Dr Rousseau, dermatologue, en téléconsultation :
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
CHUTE DE CHEVEUX
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Qui est concerné ?
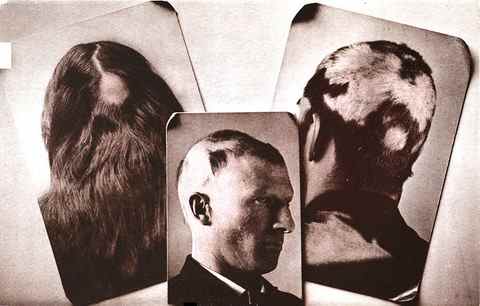
L’AFF touche classiquement la femme ménopausée (âge moyen au diagnostic : 70 ans) mais des formes chez des femmes plus jeunes et chez l’homme sont décrites. Sa fréquence a considérablement augmenté depuis les années 2000 — une cause environnementale (crèmes solaires, produits cosmétiques) est suspectée mais non confirmée. Elle est associée à d’autres maladies auto-immunes dans 50% des cas.
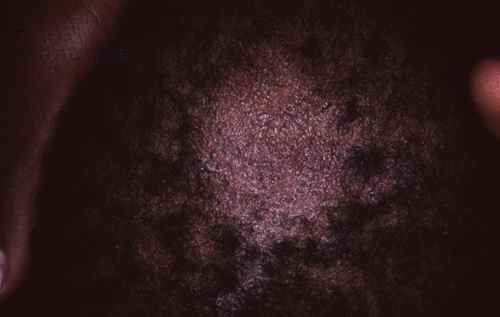
Signes cliniques — comment la reconnaître ?
| Signe | Description | Fréquence |
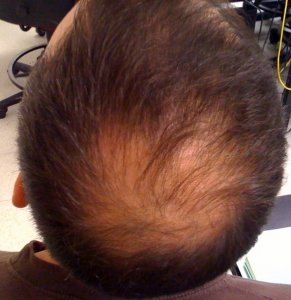
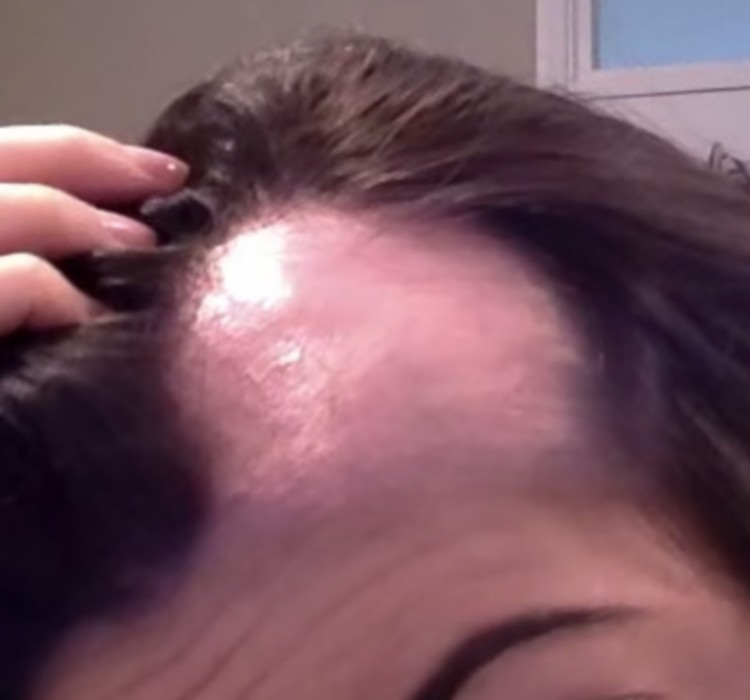
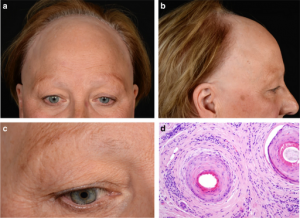
| Recul de la lisière frontale et temporale | Recul symétrique et progressif en couronne, puis extension vers les oreilles et la nuque. Bande de peau pâle et lisse à la lisière | Constant |
| Perte des sourcils | Raréfaction ou disparition totale des sourcils, souvent en commençant par la partie externe. Peut précéder la chute des cheveux | 80% des cas |
| Prurit et brûlures à la lisière | Démangeaisons ou sensations de brûlure au niveau de la zone de progression — signe d’activité de la maladie | Variable |
| Hyperkératose folliculaire périfrontale | Petites squames autour des follicules à la lisière — signe d’activité inflammatoire | Fréquent en phase active |
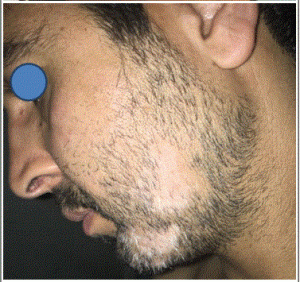
| Perte des poils du visage | Poils des bras, duvet facial, cils peuvent aussi être atteints | Moins fréquent |
| Veines temporales saillantes | Les veines temporales deviennent plus visibles à mesure que la lisière recule | Signe associé caractéristique |
Dermoscopie — ce que voit le dermatologue
L’examen au dermoscope de la lisière capillaire est essentiel pour évaluer l’activité de la maladie :
- En phase active : hyperkératose folliculaire et rougeur (érythème) périfolliculaire à la lisière — signe d’inflammation active
- Signe clé : disparition des cheveux fins et des duvets de la ligne frontale — les petits poils de lanugo qui bordent normalement la lisière disparaissent en premier
- En phase cicatricielle : taches blanches cicatricielles correspondant aux follicules détruits
💡 Signe précoce à surveiller : la disparition des petits poils de duvet sur la ligne frontale précède souvent le recul visible de la lisière. C’est le premier signal d’alarme à ne pas manquer.
Traitements disponibles
| Traitement | Objectif | Remarque |
| Dermocorticoïdes de classe I (clobétasol) sur la zone active | Stopper l’inflammation en cours | Application sur la lisière active uniquement — pas sur le cuir chevelu entier |
| Corticoïdes oraux ou intramusculaires | Formes rapidement progressives | Sur prescription spécialisée, durée limitée |
| Antipaludéens de synthèse — hydroxychloroquine 200 mg/j (Plaquenil®) ou chloroquine (Nivaquine®) | Traitement de fond anti-inflammatoire | Bilan ophtalmologique préalable obligatoire. Résultats variables |
| Inhibiteurs de la 5-alpha réductase — finastéride (finastéride) ou dutastéride | Stabiliser la maladie (hors AMM) | Résultats encourageants dans certaines études — utilisés hors AMM |
⚠️ L’AFF est une alopécie cicatricielle irréversible. Les cheveux perdus ne repoussent pas. L’objectif du traitement est uniquement de stopper la progression — pas de faire repousser les cheveux perdus. 25% des patientes ne répondent pas au traitement ou s’aggravent malgré les soins. Plus le diagnostic est précoce, moins les séquelles sont importantes.
Pronostic
L’évolution est imprévisible. La maladie peut progresser lentement sur des années, s’arrêter spontanément ou s’aggraver rapidement. Les signes d’activité (prurit, hyperkératose folliculaire, érythème à la dermoscopie) indiquent une progression en cours et nécessitent une intensification du traitement. Un suivi dermatologique régulier — au moins tous les 6 mois — est indispensable.
Sources
- Société Française de Dermatologie
- Frontal fibrosing alopecia — PubMed
- Haute Autorité de Santé — has-sante.fr
Questions fréquentes sur l’alopécie frontale fibrosante
Peut-on guérir de l’alopécie frontale fibrosante ?
Non — l’AFF est une alopécie cicatricielle irréversible. Les follicules détruits par l’inflammation ne se régénèrent pas. Le traitement permet dans les meilleurs cas de stopper complètement la progression et d’éviter de nouvelles pertes. Les cheveux déjà perdus, eux, ne repoussent pas. C’est pourquoi le diagnostic et le traitement les plus précoces possible sont essentiels — chaque mois non traité correspond à une lisière définitivement perdue.
L’alopécie frontale fibrosante touche-t-elle uniquement les femmes ménopausées ?
Non — bien que la femme post-ménopausée (âge moyen 70 ans) soit la cible principale, des formes chez des femmes plus jeunes (parfois avant 40 ans) et chez l’homme sont documentées. Chez l’homme, l’AFF peut passer inaperçue car elle est souvent masquée par une alopécie androgénétique coexistante. Un dermatologue peut la détecter à la dermoscopie même dans ces formes atypiques.
Quels sont les premiers signes à ne pas manquer ?
Le signe le plus précoce et le plus caractéristique est la disparition des petits poils de duvet (lanugo) sur la ligne frontale — ces fins cheveux qui bordent normalement la lisière. La raréfaction des sourcils, surtout de leur partie externe, est également un signal d’alarme précoce présent dans 80% des cas. La rougeur ou les démangeaisons à la lisière frontale signalent une phase active. Si vous observez ces signes, consultez rapidement un dermatologue.
Le traitement par finastéride est-il efficace contre l’AFF chez la femme ?
Le finastéride (et le dutastéride) sont utilisés hors AMM dans l’AFF chez la femme, avec des résultats variables selon les études. Certaines patientes bénéficient d’une stabilisation, d’autres ne répondent pas. Ces traitements sont formellement contre-indiqués chez la femme en âge de procréer sans contraception efficace (risque de malformations fœtales). Ils peuvent être envisagés chez la femme ménopausée après discussion du rapport bénéfice/risque avec un dermatologue spécialisé.
Voir aussi : Lichen plan pilaire / Chute de cheveux chez la femme / Finastéride
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
CHUTE DE CHEVEUX
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…