Condylomes
RDV RAPIDE DE VISIO AVEC LE DERMATOLOGUE, prenez rdv de téléconsultation avec le dermatologue
Les papillomavirus / les condylomes / traitement des condylomes / Conseils en cas de condylomes
Cet article en vidéo:
Les condylomes ou verrues génitales sont dues à des papilloma virus qui sont des virus a ADN (acide desoxyribonucléique), responsables sur la peau des verrues. On distingue parmi ceux-ci les papillomavirus à haut risque de provoquer un cancer du col de l’utérus et les condylomes à faible risque carcinologique :
-
papillomavirus à faible risque de cancer du col de l’utérus, de la vulve, de l’anus, du penis… :
papillomavirus 6, 11, 42, 43, 44…
-
papillomavirus à haut risque de provoquer un cancer du col de l’uterus, de l’anus, de la vulve, du penis… :
papillomavirus 16, 18, 31…
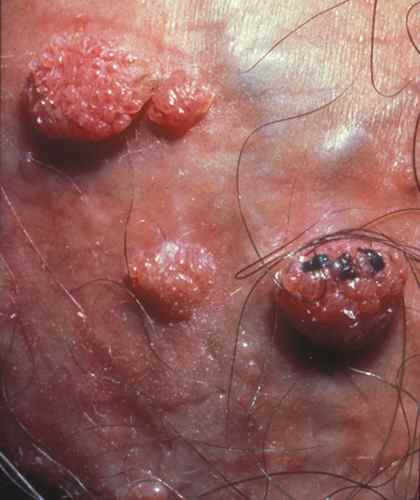
Les condylomes ou verrues génitales
L’infection par condylomes est le plus souvent le fait d’une contagion sexuelle (Maladie Sexuellement Transmissible ou MST). Il faut donc devant des verrues anogénitales effectuer un bilan de MST (examen complet, sérologies ).
Les » verrues » à ce niveau sont aussi appelées condylomes.
Le médecin utilise alors un test spécifique pour les dépister appelé test à l’acide acétique pour dépister les condylomes difficiles à voir a l’oeil nu; Ce test est indolore
En cas de relation sexuelle à risque, de présence de condylomes chez un ou une partenaire, ou en cas de constatation de toute nouvelle lésion sur la zone génitale (rougeurs, petites tuméfactions… ), il faut consulter son médecin afin de passer les tests de dépistage appropriés, indolores.
Types de condylomes
On note trois types de condylomes :
-
Condylomes acuminés ( végétations vénériennes)
Les condylomes acuminés ressemblent souvent aux papillomes verruqueux : il s’agit de petites verrues apparaissant sur la vulve, le pénis ( ou ils sont souvent appelés » crête de coq « ), la marge de l’anus et ayant l’allure de petites masses rosées ou blanches. Si on les regarde de près, elles peuvent ressembler à des mini grains de riz, des mini chou-fleurs…
-
Condylomes papuleux
Il s’agit de verrues génitales ressemblant aux verrues planes : elles prennent la forme de petites élevures rosées ou discretement brunes. La forme profuse de ce types de condylomes s’appelle la papulose bowenoide.
-
Condylomes plans
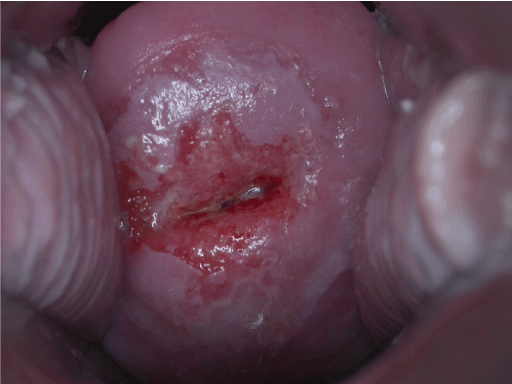
Il s’agit de verrues genitales parfois invisibles à l’oeil nu, parfois ayant simplement l’allure de petites taches rosées. Il peuvent coloniser lensemble des muqueuses anogenitales et on les redoute en particulier chez la femme lorsquils infestent le col de lutérus puisquils peuvent y donner le cancer du col(en particulier les HPV 16 et 18). Ils sont dépistés à ce niveau par le frottis que doit réaliser régulièrement toute femme auprès de son gynécologue.
Condylomes de la femme
Chez la femme, les zones concernées par les condylomes sont :
La vulve, les parois vaginales, le col de l’utérus, le périnée (zone située entre la vulve et l’anus) et la marge de lanus ainsi que le canal anal en cas de rapports par voie anale (sodomie).
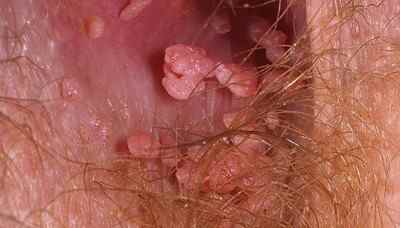
Condylomes de l’homme
Chez l’homme, les zones concernées par les condylomes sont le gland, l’urethre (orifice urinaire), le frein (petite bride de peau située sous l’urethre), le prépuce, ma marge anale et le canal anal en cas de rapports passifs homosexuels par voie anale (sodomie).
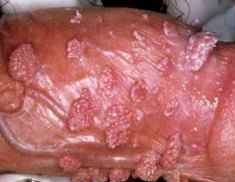
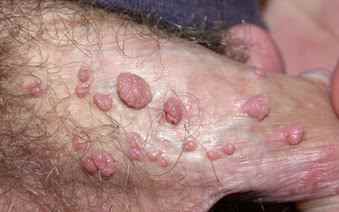
Diagnostic des condylomes
Le diagnostic est le plus souvent clinique après application d’acide acétique mais le dermatologue peut s’aider de la dermatoscopie pour affirmer le diagnostic :
Lésions épithéliales donc les vaisseaux sont entourés de blanc
- Vaisseaux monomorphes en points de distribution régulière, sur un fond sans structure couleur chair
- Vaisseaux en épingles à cheveux dilatés, hypertrophiques, exubérants
Le traitement des condylomes
Le traitement des condylomes est effectué pour limiter le risque de contamination entre partenaires; en effet les condylomes sont des lésions qui grouillent de virus et ils sont donc hautement contaminants. Le traitement n’a pas pour prétention d’éradiquer le virus de la muqueuse de la personne atteinte. Le but du traitement est donc de réduire le risque de transmission : on traite les lésions visibles mais pas le virus, les condylomes peuvent donc revenir.
L’objectif du traitement des condylomes est donc la régression complète des lésions visibles. Une prise en charge multidisciplinaire est parfois nécessaire, notamment pour des localisations spécifiques (anale, vaginale, méatique… voir plus loin). Le choix du traitement par le praticien repose sur plusieurs éléments cliniques (taille, nombre des lésions, localisation, population spécifique, équipement disponible…) mais également sur l’avis du patient après lui avoir délivré une information claire et complète.
La première chose à faire est donc de bien sérier le problème en faisant un examen complet de la personne atteinte et de son ou ses partenaires :
– examen à l’oeil nu et après application d’acide acétique dilué de l’ensemble des muqueuses génitales (chez la femme vulve, vagin et chez l’homme, gland, prépuce) mais aussi examen attentif des zones cutanéomuqueuses attenantes périnée et anus dans les deux sexes, verge et scrotum (les bourses) chez l’homme
- en cas de doute d’atteinte du col de l’utérus par des condylomes plans, un frottis voire une biopsie sont réalisés – en cas de doute d’atteinte de l’urethre, une uréthroscopie est réalisée, en cas de doute d’atteinte du canal anal, une rectoscopie est réalisée
On distingue les traitements médicaux (chimiques, immunologiques) et physiques, pouvant être auto-appliqués ou appliqués par un professionnel de santé.
Traitements médicaux
On peut tenter de détruire les condylomes à l’aide de produits à appliquer localement à domicile, tels l’imiquimod (un produit stimulant le système immunitaire pour l’aider à détruire les condylomes) ou la podophyllotoxine, qui détruit les condylomes par nécrose. Ces deux produits sont très irritants et nécessitent de bien suivre la prescription du médecin (quantités à appliquer, nombre d’applications… )
RDV RAPIDE DE VISIO AVEC LE DERMATOLOGUE, prenez rdv de téléconsultation avec le dermatologue
Traitements chirurgicaux
Si le traitement médical n’a pas permis l’éradication des condylomes, le médecin peut avoir à recourir à des techniques de destruction physiques telles que :
– la cryothérapie à l’azote liquide
– l’électrocoagulation au bistouri électrique
– la carbonisation au laser CO2
– voire chez les femmes présentant des dysplasies sévères du col, laconisation, qui consiste à enlever un bout conique de col de l’utérus
Les traitements recommandés en 1re intention sont fréquemment l’imiquimod, la podophyllotoxine et la cryothérapie.
L’abstention thérapeutique est également une option préconisée par certaines recommandations, mais à réévaluer selon chaque situation.
Prises en charge particulières
Condylomes multiples ou étendus
Il n’existe pas de définition consensuelle des condylomes multiples et/ou étendus, mais il est retrouvé dans la littérature, la présence de ≥ 5 lésions et/ou > 1 cm2.
Le traitement de 1re intention est un topique auto-appliqué par le patient tel que l’imiquimod crème 5 % (1 fois par jour, 3 jours non consécutifs par semaine) ou la podophyllotoxine solution 0,5 % (2 fois par jour pendant 3 jours de suite par semaine) jusqu’à 4 à 5 semaines, afin de diminuer le nombre de lésions visibles et de stimuler l’immunité locale.
Une réévaluation clinique à 2-4 mois est nécessaire.
En cas de persistance de ces condylomes, un traitement physique destructeur doit être discuté (électrochirurgie, laser CO2, exérèse/shaving) selon l’accessibilité à un plateau technique. Ces techniques nécessitent au minimum une anesthésie locale, voire une anesthésie générale et sont souvent opérateur-dépendants.
Condylomes réfractaires
Après au moins un traitement de 1re intention bien conduit sur 4 mois, des condylomes peuvent persister. L’acide trichloroacétique (TCA) de 30 à 90 %, à appliquer une fois par semaine par le médecin, fait partie de la prise en charge de seconde ligne pour ces condylomes ainsi que la cryothérapie mais du fait d’effets secondaires locaux plus importants et de la nécessité de nombreuses consultations, le TCA reste peu utilisé en pratique courante.
Une possibilité alternative est l’utilisation de traitements physiques comme la chirurgie (à préférer pour des condylomes uniques), l’électrochirurgie et le laser CO2 (lésions uniques ou multiples) ou la photothérapie dynamique (PDT)
Condylomes récidivants
La fréquence des récidives après la prescription de traitements standards est fréquente. Le traitement peut alors reposer sur la combinaison de traitements auto-appliqués (imiquimod pour stimuler l’immunité, podophylotoxine…) et appliqués par des praticiens, d’utilisation concomitante ou alternée (laser CO2 suivi de PDT ou de 5-fluorouracile)…
Il existe des résultats discordants concernant la vaccination anti-HPV pour le traitement curatif de condylomes, mais les dernières méta-analyses ne sont pas en faveur de son administration.
L’arrêt du tabac est également à préconiser.
Condylomes volumineux
Il s’agit des
– condylomes de grande taille
– et des condylomes acuminés géants (tumeur de Buschke-Löwenstein). La différence entre ces deux lésions bénignes, est principalement histologique avec une prolifération épidermique plus marquée pour les condylomes acuminés géants (en “chou-fleur”), mais aussi pronostique avec un risque de transformation carcinomateuse plus importante
Le traitement de 1re intention est la chirurgie car elle permet le plus souvent, l’ablation de la totalité de la lésion qui peut être précédée ou suivie d’une application d’imiquimod afin de stimuler l’immunité locale et diminuer le risque important de récidive . Elle permet d’éliminer le diagnostic différentiel de carcinome épidermoïde.
Les autres traitements ablatifs restent des alternatives thérapeutiques comme le laser CO2 et l’électrocoagulation. Une surveillance au long cours est nécessaire.
Localisations spécifiques
Condylomes cervico-vaginaux
La prise en charge est multidisciplinaire avec les gynécologues est à mettre en place pour les patientes, notamment pour la réalisation d’un test HPV ou d’un frottis. Deux options thérapeutiques sont discutées : les traitements ablatifs et les traitements topiques.
Condylomes anaux
La prise en charge des condylomes anaux est à différencier des condylomes péri-anaux. Un examen initial du canal anal par anuscopie est nécessaire et peut être réalisé en collaboration avec un gastroentérologue ou un proctologue.
Les lésions endo-anales sont favorisées par les rapports réceptifs anaux.
Condylomes méatiques
Ils nécessitent un avis urologique pour une urétroscopie.
Conseils en cas de condylomes :
- La présence de condylomes chez la femme nécessite un frottis de controle annuel. Il est également important de rechercher une éventuelle MST associée chez vous mais aussi chez le ou les partenaires sexuels (infection par le VIH, l’hépatite B, la syphilis ou une infection à chlamydiae… ) et chercher des condylomes chez ce ou ces partenaires car il est peu utile de se faire soigner si le ou les parteniares risquent de vous réinfecter.
- Il faut utiliser le preservatif, même si son efficacité dans la prévention des infections à HPV est discutée en raison de la présence du virus sur la peau non protégée par le préservatif (pubis… ). Il permet cependant de diminuer le risque de contamination du ou des partenaires et il faut l’utiliser durant le traitement puis durant 2 à 3 mois suivant la guérison.
- Avoir des condylomes ne signifie pas nécessairement avoir été trompé par son ou sa partenaire, car les délais d’incubation du virus peuvent durer plusieurs années après la contamination
RDV RAPIDE DE VISIO AVEC LE DERMATOLOGUE, prenez rdv de téléconsultation avec le dermatologue

bonjour,
Il y a 4 mois,j’ai fais une consultation chez mon Gynécologue pour un frottis,j’ai appris par le resultat que je porte Un virus qui est le PAPILLOMAVIRUS(viral).chose est sur c’est que je n’est pas eu d’autre partenaire à part mon Mari.chose que je ne comprends pas du tout.
Je voudrai savoir si ce virus est dangereux pour Moi ou est ce qu’il y a des solutions pour les faire disparaître.ce qui m’inquiete beaucoup c’est le risque de cancer apres.
Pouvez vous me donner une solution et me conseillez quels traitement et quelles précaution à prendre.
Merci
Mme nini
On peut etre porteur de papillomavirus depuis des années sans que cela n’apparaisse lors des examens
Seuls quelques papillomavirus sont potentiellement cancérigènes (le 16 et le 18 notamment). Votre gynécologue effectuera des controles réguliers pour s’assurer que ce n’est pas le cas
Il faut demander à votre mari de consulter un dermatologue pour déterminer s’il a des lésions en cours, car le cas échéant il faut les traiter car elles sont contagieuses. En attendant, utilisez le préservatif
Bonjour , je suis atteinte du papillomavirus avec présence de condylomes sur le col de l’uterus , est ce que cela veut dire que mon partenaire va obligatoirement avoir à son tour des condylomes ou il se peut que rien ne se manifeste chez lui ?
Son système immunitaire peut en effet empêcher le papillomavirus de se manifester chez lui, mais on ne sait jamais si cela va être le cas ou si le partenaire va avoir des condylomes.
Bonjour qu’est ce qui peut amener des bouton sur la peau du
penis
Je vous recommande la lecture de cet article : boutons sur le sexe
Bonjour jai les même boutons sur mon pénis mais je n’ai jamais senti avoir mal. Mais ma partenaire souffre de maux au bas ventre et va beaucoup au toilettes pour faire pipi mais elle sort une petite quantité de pipi et en plus elle à mal quand elle le fait
Bonjour, il faut que vous consultiez un médecin pour cela. Cordialement
Bonjour j’ai des boutons sous forme de crotte sur mon sexe (les lèvres) qui arrivent vers mon anus. Comment les faire partir svp?
Je suis désolé mais je ne peux donner d’avis médical en dehors du cadre d’une téléconsultation telle que
https://www.consulib.com/home?showSearch=true&specialties_doctor=Ludovic%20Rousseau&doctor=5ec3d7d407f46e765f9e45c1
Bonjour je souffre d’un infection avc de petit bouton partout sur le penis je me suis marié depuis 1ans déjà me ce dernier temps si ma femme à trop de problème d’infections je me suis rapproché d1 médecin ki ma parlé de Gondylom et de l’opération je comprend pas je besoin de votre conseil
Je suis désolé mais je ne peux donner d’avis médical personnalisé en dehors du cadre d’une téléconsultation