Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 26 mars 2026
Verrues plantaires : reconnaître, différencier et traiter — Guide complet du dermatologue
VERRUES — MAINS PIEDS GÉNITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
La verrue plantaire est l’une des dermatoses les plus fréquentes en consultation, tout âge confondu. Si son origine virale est bien connue, elle mérite pourtant qu’on s’y arrête : le diagnostic peut être trompeur, les formes cliniques sont variées, et le traitement — loin d’être anodin — doit être choisi avec soin en fonction du type de verrue, de sa localisation et du profil du patient. Cette page est le guide de référence dédié exclusivement à la verrue plantaire. Pour les verrues de la main et du doigt, du visage, les verrues génitales (condylomes), ou le traitement des verrues en général, consultez les pages dédiées du site.
Sommaire
- Pourquoi a-t-on des verrues plantaires ? Le rôle des HPV
- Les deux grandes formes cliniques : myrmécie et verrue en mosaïque
- Diagnostic clinique et dermatoscopique
- Diagnostic différentiel : ne pas confondre avec un cor ou un durillon
- Évolution naturelle : faut-il traiter ?
- Prévention : éviter la contagion
- Traitements : tableau comparatif et stratégie selon le type
- Verrues plantaires résistantes et récidivantes
- Cas particulier : verrues plantaires chez l’enfant
- Articles liés
- FAQ
- Références scientifiques
Pourquoi a-t-on des verrues plantaires ? Le rôle des HPV
Les verrues sont dues à une infection par les papillomavirus humains (HPV), une famille de virus à ADN double brin dont on dénombre plus de 200 génotypes. Toutes les verrues ne sont pas causées par les mêmes types viraux, ce qui explique leurs différences d’aspect, de comportement clinique et de réponse au traitement.
Les verrues plantaires sont principalement causées par :
| Type HPV | Forme clinique induite | Caractéristiques |
|---|---|---|
| HPV 1 | Myrmécie | Verrue profonde, solitaire, très douloureuse, à croissance verticale |
| HPV 2 | Verrue en mosaïque | Verrues superficielles multiples, à croissance horizontale, peu douloureuses |
| HPV 4 | Myrmécie ou mosaïque | Formes cliniques variées, parfois pédiculées |
| HPV 63, 65 | Verrues pigmentées | Rares, aspect noirâtre, parfois confondues avec un mélanome achromique |
Le virus pénètre dans l’épiderme par de micro-lésions cutanées, favorisées par la macération (piscines, douches collectives, vestiaires) ou le port de chaussures étroites générant des microtraumatismes. La contagiosité est directe (contact peau à peau) ou indirecte (surfaces contaminées). Le délai entre la contamination et l’apparition de la verrue est de 1 à 6 mois.
ℹ Qui est à risque ?
Les enfants d’âge scolaire et les sportifs (natation, arts martiaux, sports de salle) sont les plus exposés. Les personnes immunodéprimées (VIH, transplantation, traitements immunosuppresseurs) développent des verrues plus nombreuses, plus résistantes, pouvant se transformer en carcinome épidermoïde à long terme — une surveillance dermatologique rapprochée est indispensable dans ce contexte.
Les deux grandes formes cliniques
La myrmécie (verrue solitaire profonde)
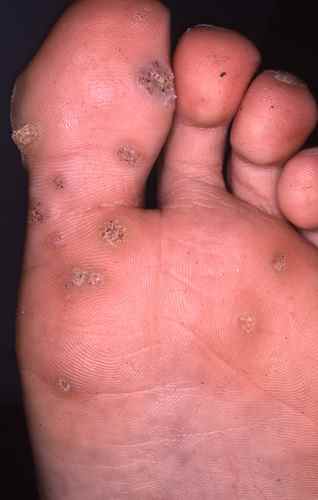
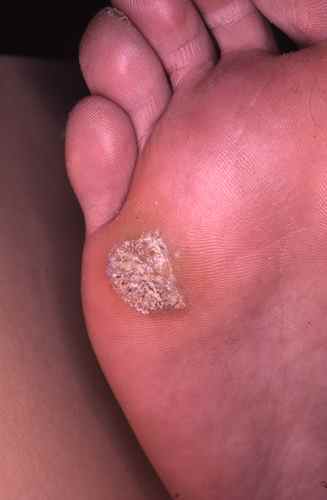
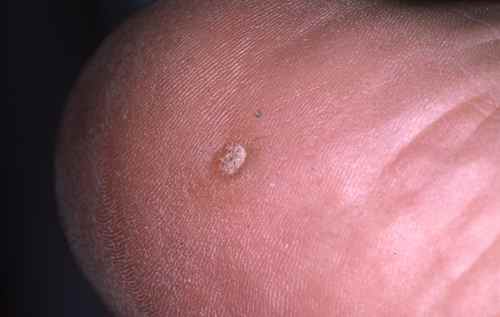
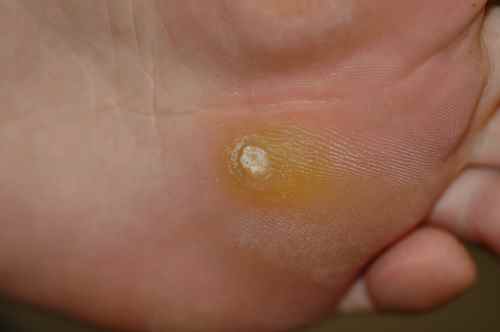
La myrmécie est la forme la plus douloureuse. Elle doit son nom à la fourmi (myrmex en grec), en raison de la douleur cuisante et profonde qu’elle provoque à la marche — comme une piqûre. Elle se développe verticalement en profondeur, ce qui explique pourquoi elle peut être volumineuse tout en restant discrète en surface. Elle siège volontiers sur les zones d’appui de l’avant-pied (têtes des métatarses, talon), là où la pression est maximale.
À l’examen, la surface de la myrmécie montre, après décapage doux, de petits points noirs caractéristiques — ce sont des capillaires thrombosés (vaisseaux de la verrue) qui permettent de la distinguer d’un durillon ou d’un cor. Les dermatoglyphes (lignes de la peau) sont interrompus au niveau de la verrue.
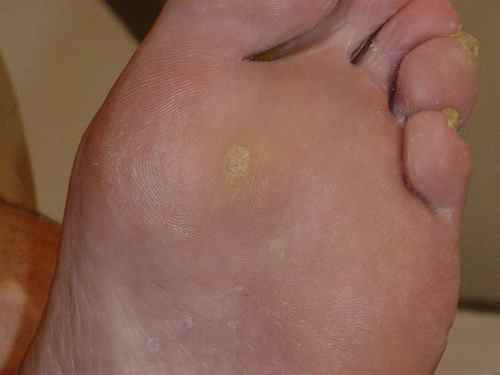
La verrue en mosaïque
Les verrues en mosaïque sont dues principalement à HPV 2. Elles se développent horizontalement en superficie et coalescent progressivement pour former un aspect caractéristique de « dallage » ou de mosaïque, couvrant parfois une surface importante du talon ou de l’avant-pied. Chaque verrue individuelle est peu profonde, moins douloureuse qu’une myrmécie, mais la surface atteinte rend l’ensemble très difficile à traiter — les récidives sont la règle.
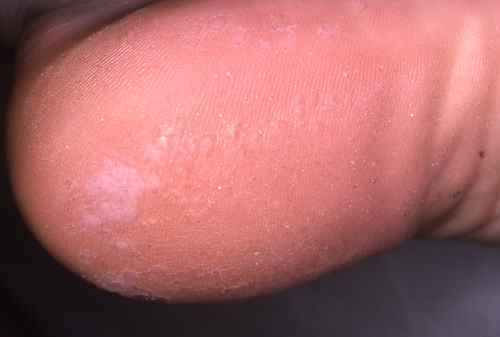
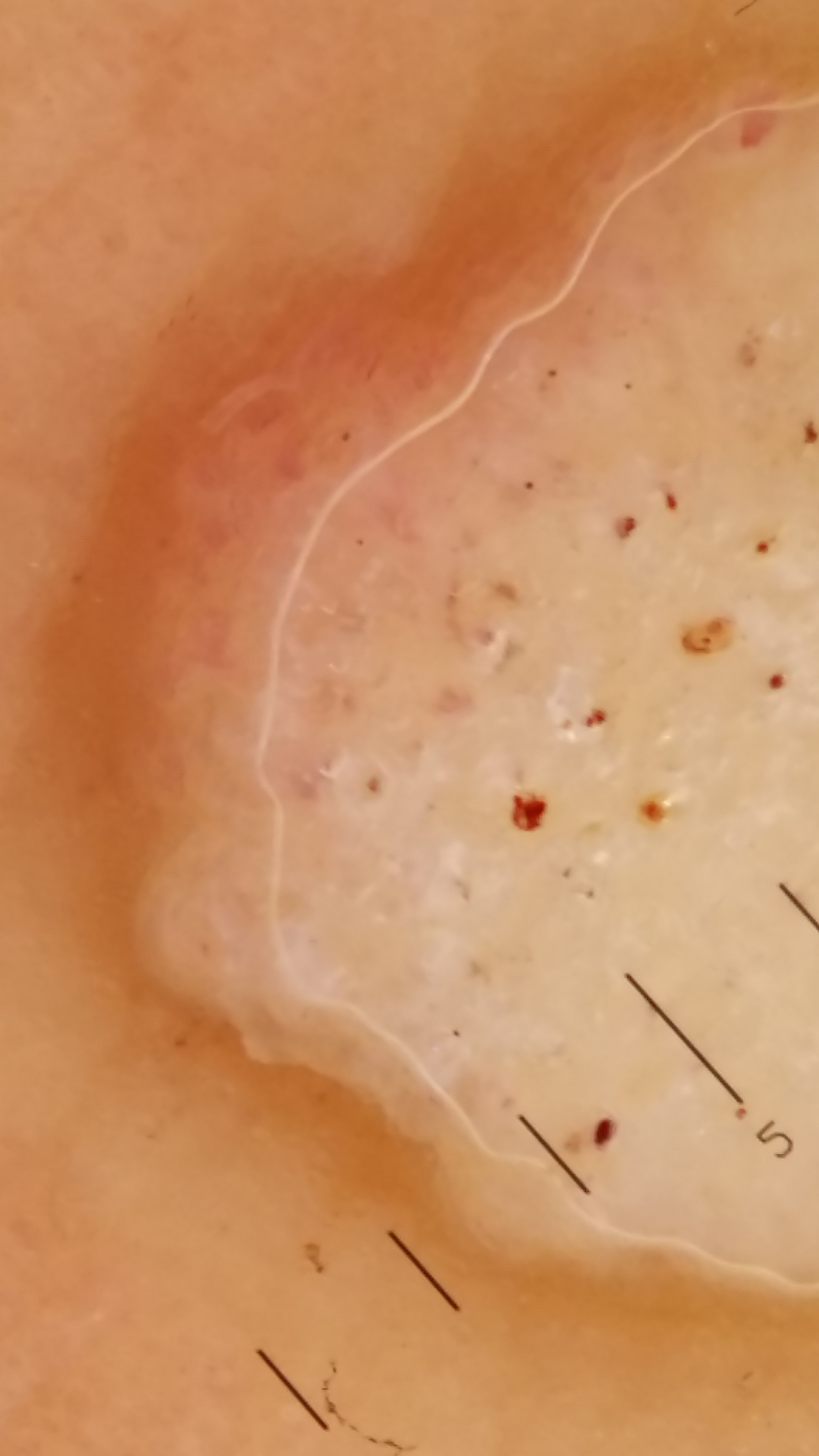
Diagnostic clinique et dermatoscopique
Le diagnostic d’une verrue plantaire est le plus souvent clinique. Les deux signes cardinaux sont :
- La présence de points noirs (capillaires thrombosés) après décapage superficiel au bistouri ou à la curette, signe pathognomonique absent dans le cor et le durillon ;
- L’interruption des dermatoglyphes au niveau de la lésion — les lignes cutanées « sautent » la verrue, alors qu’elles la traversent dans le cor.
En cas de doute, la dermatoscopie apporte des éléments précieux. La verrue plantaire présente un aspect dermatoscopique caractéristique :
- Vaisseaux en points rouges monomorphes de distribution régulière, entourés d’un halo blanc ;
- Vaisseaux en épingles à cheveux dilatés, hypertrophiques, exubérants sur fond chair sans structure ;
- Absence de structures pigmentées en réseau (ce qui permet d’écarter un mélanome achromique).
Diagnostic différentiel : ne pas confondre avec un cor ou un durillon
C’est le piège diagnostique le plus fréquent. La confusion entre verrue plantaire et cor ou durillon est source de traitements inutiles ou inadaptés. Voici les critères cliniques qui permettent de les distinguer :
| Critère | Verrue plantaire | Cor / durillon |
|---|---|---|
| Points noirs après décapage | Présents (capillaires thrombosés) | Absents |
| Dermatoglyphes | Interrompus au niveau de la lésion | Traversent la lésion sans interruption |
| Douleur à la pression latérale | Très douloureuse (pince) | Douleur à la pression directe (axiale) |
| Centre de la lésion | Mou, kératosique blanc nacré | Noyau central translucide, dur (nucleus) |
| Bords | Irréguliers, déchiquetés | Bien définis, réguliers |
| Contagiosité | Oui (virale) | Non (mécanique) |
| Localisation préférentielle | Partout sur la plante | Zones d’appui directes (5e orteil, interdigital) |
⚠ Mélanome achromique — ne pas le manquer
Une lésion plantaire noirâtre, indolore, à bords irréguliers, sans points noirs de capillaires ni interruption nette des dermatoglyphes, doit faire évoquer un mélanome achromique. Toute lésion atypique de la plante du pied nécessite une consultation dermatologique — la dermatoscopie lève le doute dans la grande majorité des cas.
Évolution naturelle : faut-il toujours traiter ?
La majorité des verrues plantaires régressent spontanément en 2 à 4 ans chez le sujet immunocompétent. À 2 ans, environ 65 % des verrues ont disparu sans traitement. Environ 10 % des verrues sont dites « rebelles » et persistent au-delà. Cette réalité biologique doit toujours entrer dans la réflexion thérapeutique, d’autant qu’aucun traitement ne garantit l’éradication complète du virus — ce qui explique la fréquence des récidives.
Cela dit, le traitement est généralement recommandé pour les raisons suivantes :
- Limiter la contagion vis-à-vis de l’entourage et l’auto-inoculation (dissémination sur d’autres zones).
- Soulager la douleur, notamment pour les myrmécies en zone d’appui qui peuvent gêner significativement la marche.
- Éviter l’extension en mosaïque, plus difficile à traiter ensuite.
- Prévenir les complications chez les sujets immunodéprimés.
En revanche, l’abstention est raisonnable pour une verrue unique, non douloureuse, non évolutive, chez un jeune enfant bien portant — à condition de surveiller son évolution.
Prévention : comment éviter d’attraper des verrues plantaires ?
Les mesures préventives visent à réduire le contact avec le virus dans les environnements à risque :
- Porter des claquettes ou sandales dans les piscines, douches collectives, vestiaires et hammams ;
- Ne pas partager chaussettes, chaussures, serviettes, limes ou pierres ponces ;
- Sécher soigneusement les pieds après chaque bain ou douche, notamment les espaces interdigitaux ;
- Traiter rapidement toute microplaie du pied (porte d’entrée virale) ;
- En cas de verrue active, utiliser une paire de chaussettes propre à chaque séance de sport et éviter d’aller pieds nus dans les zones partagées.
Traitements des verrues plantaires : tableau comparatif
Il n’existe pas de traitement idéal universel pour les verrues plantaires. Le choix dépend du type clinique (myrmécie vs mosaïque), de la localisation (zone d’appui ou non), de l’âge du patient, du nombre de verrues, et des traitements déjà essayés. Pour la description détaillée de chaque méthode, voir notre article complet : traitement des verrues.
| Traitement | Mécanisme | Indications préférentielles | Durée / séances | Inconvénients |
|---|---|---|---|---|
| Préparations kératolytiques (acide salicylique ± lactique) | Destruction chimique de la kératine infectée | 1re intention toutes verrues, mosaïques | Application quotidienne, 4–12 semaines | Observance rigoureuse requise, irritation possible |
| Cryothérapie (azote liquide) | Nécrose cellulaire par congélation | Myrmécies, verrues résistantes aux kératolytiques | 1 séance / 2–3 semaines, 3–10 séances | Douloureuse, risque de phlyctène, cicatrice hypopigmentée |
| Laser CO2 | Vaporisation tissulaire | Verrues profondes résistantes, sous anesthésie locale | 1–2 séances | Coût, cicatrice possible, récidives |
| Décapage chirurgical | Exérèse mécanique sous AL | Myrmécies volumineuses en zone non portante | 1 séance | Douleur post-opératoire, risque cicatriciel en zone d’appui |
| Bléomycine intralésionnelle | Chimiothérapie locale (cytotoxique) | Verrues plantaires résistantes à 2 lignes | 1–3 injections | Douloureuse, nécrose tissulaire possible, réservée au spécialiste |
| Immunothérapie locale (diphenylcyclopropenone, candida) | Stimulation immunitaire locale | Verrues multiples ou rebelles | Variable | Eczéma de contact, réservée au dermatologue |
| Podophyllotoxine / 5-FU topique | Cytotoxique topique | Verrues plantaires superficielles multiples | Protocoles variables | Prescription médicale obligatoire, irritation |
📌 Stratégie recommandée selon le type
Myrmécie isolée : acide salicylique en 1re intention (préparation magistrale à 40–60 % sous occlusion), puis cryothérapie en 2e intention.
Verrues en mosaïque : acide salicylique en application large, séances de cryothérapie prudentes (risque de nécrose sur grande surface), patience requise.
Formes résistantes : bléomycine, immunothérapie locale ou laser CO2 sous anesthésie locale — à discuter avec le dermatologue.
Dans tous les cas : ne jamais traiter en zone d’appui direct par des méthodes destructrices agressives sans prendre en compte le risque de cicatrice douloureuse et permanente.
Délais de consultation trop longs ?
Le Dr Rousseau peut évaluer vos verrues plantaires en téléconsultation, orienter le diagnostic, prescrire les préparations kératolytiques adaptées et décider si une intervention en cabinet est nécessaire.
Verrues plantaires résistantes et récidivantes
Environ 10 % des verrues plantaires sont rebelles aux traitements conventionnels bien conduits. Avant de parler de résistance, il faut s’assurer que le traitement a été correctement réalisé (durée suffisante, décapage régulier, concentration adéquate). Les causes les plus fréquentes d’échec sont l’observance insuffisante avec les kératolytiques, des séances de cryothérapie trop courtes ou trop espacées, et une verrue en zone d’appui favorisant la kératinisation rebelle.
En cas de résistance avérée, les options sont :
- Association acide salicylique + cryothérapie : c’est la stratégie de référence dans les méta-analyses ;
- Bléomycine intralésionnelle : très efficace sur les myrmécies rebelles, mais réservée au dermatologue en raison des effets secondaires locaux possibles (nécrose) ;
- Immunothérapie topique par diphénylcyclopropénone (DPCP) : induit une réponse immunitaire locale de type retardé ; particulièrement intéressante pour les formes multiples ;
- Injections de candida intralésionnel : stimulation immunitaire non spécifique, efficacité documentée dans plusieurs séries ;
- Laser CO2 pulsé sous anesthésie locale : vaporisation des tissus infectés ; récidives possibles.
La récidive en couronne après traitement (verrue périphérique autour du site traité) est fréquente : elle traduit une contamination de la peau péri-lésionnelle lors du traitement, et non un échec du traitement de la verrue initiale.
Cas particulier : verrues plantaires chez l’enfant
La prise en charge des verrues chez l’enfant obéit à des règles spécifiques, notamment pour la tolérance aux traitements douloureux. Pour une information complète, consultez notre article dédié : verrues chez l’enfant. En résumé :
- L’abstention surveillée est plus souvent justifiée que chez l’adulte pour les verrues uniques non douloureuses ;
- Les kératolytiques sont le traitement de 1re intention, indolores et efficaces à domicile ;
- La cryothérapie est souvent mal tolérée avant 6–7 ans ; une crème EMLA 1h avant améliore le confort ;
- Le traitement chirurgical ou au laser peut nécessiter une anesthésie générale chez le jeune enfant pour les formes multiples.
Articles liés — Pour aller plus loin
🔍 Verrues selon la localisation
📌 Traitement et diagnostic différentiel
- Traitement des verrues — guide complet de toutes les méthodes
- Traitements naturels des verrues
- Cors et durillons — le principal diagnostic différentiel
- La dermatoscopie — comment le dermatologue examine vos lésions
FAQ — Questions fréquentes sur les verrues plantaires
Comment distinguer une verrue plantaire d’un cor ou d’un durillon ?
La verrue saigne au décapage (points noirs = capillaires thrombosés) et interrompt les dermatoglyphes. Le cor ou durillon ne saigne pas et ses lignes cutanées le traversent sans interruption. La douleur est aussi différente : la verrue est très douloureuse à la pression latérale (en pince), tandis que le cor est douloureux à la pression directe (axiale).
Faut-il absolument traiter une verrue plantaire qui ne fait pas mal ?
Pas nécessairement. Si la verrue est unique, non évolutive et non douloureuse, une surveillance attentive est raisonnable, notamment chez l’enfant. En revanche, le traitement est préférable pour éviter l’extension et la contagion à l’entourage. Un avis dermatologique permet de peser les bénéfices et les contraintes du traitement au cas par cas.
Combien de temps dure le traitement d’une verrue plantaire ?
La durée varie selon la méthode et la réponse individuelle. Avec un verrucide kératolytique quotidien, comptez 4 à 12 semaines pour une verrue superficielle. Pour une myrmécie épaisse traitée par cryothérapie bimensuelle, plusieurs mois sont souvent nécessaires. La patience est indispensable : l’arrêt prématuré est la première cause d’échec.
Peut-on aller à la piscine ou au sport avec une verrue plantaire ?
Oui, mais avec des précautions pour éviter la contagion : port de claquettes dans les espaces collectifs, chaussettes propres à chaque séance, protection de la verrue avec un pansement occlusif étanche si possible. La verrue en elle-même ne contre-indique pas la baignade.
Pourquoi ma verrue revient-elle après traitement ?
La récidive s’explique par le fait qu’aucun traitement actuel n’élimine complètement le virus HPV dans les tissus adjacents. Si la verrue réapparaît exactement au même endroit, le traitement n’a probablement pas été assez profond. Si elle apparaît en couronne autour de la zone traitée, c’est une contamination périphérique lors du traitement. Une consultation dermatologique permet d’adapter la stratégie.
Voir aussi :
Traitement des verrues —
Cors et durillons —
Verrues génitales —
Verrues chez l’enfant —
Traitements naturels —
Mélanome —
Dr Ludovic Rousseau, dermatologue
VERRUES — MAINS PIEDS GÉNITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Besoin d’un avis spécialisé ?
Verrue résistante, diagnostic incertain, douleur importante ou verrue chez un enfant : le Dr Rousseau évalue votre situation en téléconsultation vidéo, avec ordonnance si nécessaire.
Références scientifiques (PubMed)
- Kwok CS, Gibbs S, Bennett C, et al. Topical treatments for cutaneous warts. Cochrane Database Syst Rev. 2012. PMID 22972107
- Witchey DJ, Witchey NB, Roth-Kauffman MM, Kauffman MK. Plantar Warts: Epidemiology, Pathophysiology, and Clinical Management. J Am Osteopath Assoc. 2018. PMID 29309477
- Sterling JC, Gibbs S, Haque Hussain SS, et al. British Association of Dermatologists’ guidelines for the management of cutaneous warts 2014. Br J Dermatol. 2014. PMID 24749441
- Bruggink SC, Gussekloo J, Berger MY, et al. Cryotherapy with liquid nitrogen versus topical salicylic acid application for cutaneous warts in primary care. CMAJ. 2010. PMID 20682736
- Lipke MM. An armamentarium of wart treatments. Clin Med Res. 2006. PMID 17262054
Mis à jour le 26 mars 2026 par Dr Ludovic Rousseau, dermatologue
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

