Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 22 mars 2026
Dermatologie du printemps : les affections cutanées à surveiller de mars à juin

Le retour du soleil fait du bien au moral — mais la peau, elle, ne l’attend pas avec la même sérénité. Chaque printemps, les cabinets de dermatologie se remplissent de patients surpris par des boutons qui démangent, des rougeurs qui s’allument dès les premières terrasses, ou des taches qui réapparaissent malgré la crème solaire appliquée consciencieusement. Ce n’est pas une coïncidence.
Le printemps est une saison charnière pour la peau : après des mois de froid sec et de lumière rare, la peau n’est pas préparée à l’intensification brutale des UV, aux variations thermiques importantes, aux pollens et aux changements hormonaux qui accompagnent le renouveau saisonnier. Ce guide fait le point sur les affections cutanées typiques du printemps — et sur ce qu’on peut vraiment faire pour les anticiper.
🌱 Une éruption apparue avec les premiers beaux jours ? Lucite, rosacée, allergie de contact… mieux vaut ne pas tâtonner seul.
Sommaire
- Les lucites : l’allergie au soleil du printemps
- Rosacée et couperose : le flush de saison
- Eczéma et dermatite atopique : les poussées de mars-avril
- Peau et pollens : urticaire et eczéma de contact
- Photosensibilisation : les médicaments à surveiller
- Tiques et maladie de Lyme : la saison commence
- Ma checklist peau de printemps
- FAQ
Les lucites : quand les premiers rayons déclenchent des boutons
La lucite est sans doute la plainte printanière la plus fréquente que je vois en consultation. À chaque mois de mars ou d’avril, les mêmes questions reviennent : « J’étais en terrasse samedi, et le lendemain j’avais plein de petits boutons qui grattaient sur le décolleté — qu’est-ce que j’ai ? »
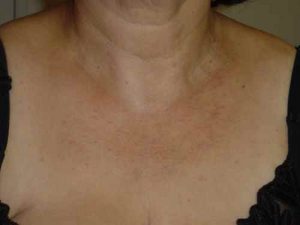
Il existe en réalité deux formes bien distinctes, que j’invite à ne pas confondre car leur évolution et leur traitement diffèrent :
| Critère | Lucite estivale bénigne | Lucite polymorphe |
|---|---|---|
| Fréquence | Très fréquente — 20 % de la population | Plus rare — terrain particulier |
| Rayons responsables | UVA | UVB (passent à travers les vitres !) |
| Délai d’apparition | 12 à 48 h après exposition | 24 à 72 h |
| Localisation | Décolleté, épaules, bras — respecte le visage | Variable — peut toucher le visage |
| Évolution avec le bronzage | Guérit avec l’apparition du hâle | N’améliore pas — récidive chaque année |
| Traitement de fond | Photoprotection progressive + photoprotecteurs oraux | Antipaludéens de synthèse (Plaquenil®) + désensibilisation UV |
Pour la lucite estivale bénigne, la stratégie gagnante n’est pas d’éviter le soleil — c’est de s’y exposer progressivement dès mars. Quelques minutes par jour sur les zones concernées, avec un SPF 30-50, permet d’induire un hâle protecteur avant les grandes expositions du mois de mai. Les photoprotecteurs oraux (à base de caroténoïdes ou de Polypodium leucotomos) commencés 15 jours avant aident aussi.
Pour aller plus loin sur chaque forme, j’ai rédigé des articles complets : la lucite estivale bénigne et la lucite polymorphe.
Autre dermatose plus rare et touchant préférentiellement les enfants, la dermite printannière juvénile, une éruption souvent vésiculeuse sur les oreilles chez un jeune apres les premiers soleils du printemps
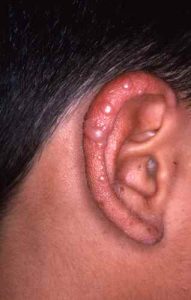
Voir toutes les allergies au Soleil
Rosacée et couperose : le printemps réveille le teint rouge

Les patients ayant de la rosacée me le disent souvent : leur peau est plus calme en hiver. Et dès que la chaleur revient — terrasses, jardinage, vélo — les rougeurs reprennent, le visage pique et brûle, les poussées de papules font leur réapparition. Ce n’est pas une impression.
Le printemps cumule plusieurs déclencheurs majeurs de la rosacée : les variations thermiques importantes (intérieur chauffé / air doux extérieur), l’intensification des UV, et parfois les repas en terrasse avec un verre de rosé. Chaque facteur, pris isolément, peut suffire à déclencher un flush. Combinés, ils sont redoutables.
Passer à une crème solaire minérale teintée (oxyde de zinc) dès le mois de mars. Elle bloque à la fois les UV et la lumière visible qui aggrave la rosacée, sans réchauffer la peau comme certains filtres chimiques. Revoir son traitement de fond avec le dermatologue avant l’été — pas pendant.
La rosacée est une maladie chronique qui se gère, pas une fatalité. Si vous ne l’avez pas encore vue, ma page dédiée détaille les traitements actuels — dont l’ivermectine topique (Soolantra®) — : rosacée et couperose.
Eczéma atopique et dermatite : pourquoi les poussées de mars-avril ?
C’est paradoxal : le printemps est censé être une bonne saison pour l’eczéma (moins de froid, moins d’air sec des radiateurs). Et pourtant, beaucoup de mes patients atopiques font des poussées marquées entre mars et mai. Plusieurs mécanismes l’expliquent :
- Les pollens — ils aggravent la barrière cutanée déjà fragilisée des atopiques, par voie aérienne et par contact direct.
- Les changements thermiques — la peau met du temps à s’adapter. La transpiration du printemps irrite les zones de pli.
- Les crèmes solaires — une nouvelle crème solaire introduite sans test peut déclencher un eczéma de contact. Tester dans le creux du coude 48 h avant de l’appliquer sur le visage.
- La réintroduction des vêtements légers — laine, textiles traités chimiquement rangés depuis l’automne peuvent contenir des résidus irritants.
Les lésions de grattage exposées à la chaleur et à la transpiration peuvent se surinfecter rapidement. Une lésion qui suinte, qui se couvre de croûtes dorées et qui ne répond plus au dermocorticoïde habituel doit faire penser à une impétigo sur eczéma. Consultation sans délai.
Peau et pollens : l’allergie qui gratte, pas seulement le nez
Les pollens de printemps (bouleau, graminées, cyprès selon les régions) ne provoquent pas seulement des rhinites et des conjonctivites. Chez les personnes sensibilisées, ils peuvent déclencher des manifestations cutanées parfois très invalidantes :
| Manifestation | Mécanisme | Localisation typique | Traitement |
|---|---|---|---|
| Urticaire aux pollens par contact direct sur peau humide (sueur) ou plus souvent syndrome « Pollen-Aliment » : allergie « croisée » entre un aliment et un pollen aux antigènes semblables. | IgE → histamine → plaques | Variable — parfois généralisée | Antihistaminiques — omalizumab si sévère |
| Syndrome oral-cutané : syndrome « Pollen-Aliment » : allergie « croisée » entre un aliment et un pollen aux antigènes semblables. | Réactivité croisée fruits-pollens | Lèvres, péribuccal, mains | Éviction des fruits croisés en période de pollinisation |
| Eczéma aérogène aux pollens (paupières…) | Contact aérien — IgE locales | Visage, cou, décolleté — zones exposées | Antihistaminiques + dermocorticoïdes + bilan allergologique |
| Aggravation de la dermatite atopique | Disruption de la barrière par voie aérienne | Zones habituelles de l’eczéma | Renforcer les émollients + maintenir le traitement de fond |
Les réactions cutanées aux pollens suivent le calendrier pollinique régional — différent entre Bordeaux, Paris et Lyon. Consulter le site pollens.fr ou l’application RATP Air pour adapter sa vigilance semaine par semaine.
Photosensibilisation médicamenteuse : attention au retour du soleil
C’est l’une des situations qui me préoccupe le plus au printemps — parce qu’elle est fréquente, souvent ignorée, et parfois grave. De nombreux médicaments courants rendent la peau beaucoup plus sensible aux UV. En hiver, avec peu de soleil, personne ne le remarque. Aux premières terrasses, le coup de soleil est spectaculaire — parfois après seulement 15 minutes d’exposition.
| Classe médicamenteuse | Exemples fréquents | Risque |
|---|---|---|
| Antibiotiques (cyclines) | Doxycycline, limécycline (traitement acné) | Très élevé — coup de soleil sévère même brève exposition |
| Anti-inflammatoires (AINS) | Kétoprofène (gel topique) | Phototoxicité et photoallergie — éruption sur les zones d’application |
| Diurétiques | Furosémide, hydrochlorothiazide | Modéré — taches brunes sur zones exposées |
| Neuroleptiques / antidépresseurs | Chlorpromazine, amitriptyline | Élevé — phototoxicité et pigmentation gris-ardoise |
| Rétinoïdes (oraux et topiques) | Isotrétinoïne, trétinoïne topique | Peau très fine — sensibilité accrue aux UV — SPF 50+ obligatoire |
| Antipaludéens | Hydroxychloroquine (Plaquenil®) | Faible — mais à surveiller |
C’est la cause la plus fréquente de photosensibilisation de contact que je vois au printemps. Le gel est appliqué sur un genou ou un tendon — et la zone exposée au soleil réagit en quelques jours avec une brûlure et un œdème importants. La règle absolue : ne jamais exposer au soleil une zone traitée au kétoprofène topique, même après lavage. Protéger la zone pendant tout le traitement et 2 semaines après l’arrêt.
Pour aller plus loin : photosensibilisation médicamenteuse et végétale.
Tiques et maladie de Lyme : la saison démarre dès mars

Beaucoup pensent que les tiques sont un problème d’été. C’est faux. Ixodes ricinus, la tique vectrice de la borréliose de Lyme en France, est active dès que la température dépasse 7°C — ce qui arrive régulièrement en mars dans le Sud-Ouest et en avril dans la majeure partie du pays. Les premières randonnées et les travaux de jardin du printemps sont souvent le premier contact de l’année.
Une tache rouge qui s’agrandit progressivement autour d’une morsure de tique, généralement entre 3 et 30 jours après la piqûre, est un érythème migrant jusqu’à preuve du contraire. Elle ne démange pas nécessairement. C’est une urgence médicale — le diagnostic est clinique, aucune sérologie n’est nécessaire pour initier un traitement. Ne jamais attendre un résultat d’analyse en présence d’un érythème migrant typique.
Après une morsure de tique, la bonne conduite : retirer la tique avec un tire-tique (pas de vaseline, pas d’éther) en tournant dans le sens antihoraire, désinfecter, surveiller pendant 30 jours l’apparition d’une tache rouge qui s’agrandit. En cas de doute : voir mon article complet sur la maladie de Lyme.
Les piqures d’insectes sont de retour
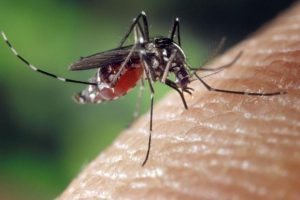
On dénombre une soixantaine d’espèces de moustiques en Europe. Ce sont des insectes hématophages qui pompent notre sang au moyen d’un fin cathéter. Seules les femelles piquent et le printemps est souvent la période de leur retour. Voir la page se débarrasser des moustiques et quel insecte m’a piqué?
Ma checklist peau de printemps — ce que je recommande à mes patients
- Sortir sa crème solaire SPF 50+ et l’appliquer dès que l’on sort plus de 30 minutes en journée — même par temps voilé.
- Passer à une texture plus légère d’émollient si la peau était très sèche en hiver — mais ne pas tout arrêter d’un coup.
- Vérifier si l’un de ses médicaments est photosensibilisant avant les premières expositions prolongées.
- Tester la nouvelle crème solaire dans le creux du coude 48 h avant application sur le visage (prévention eczéma de contact).
- Si l’on fait des randonnées ou du jardinage : vêtements longs, répulsifs anti-tiques, inspection du corps après chaque sortie.
- Pour les lucites : commencer la désensibilisation progressive et les photoprotecteurs oraux dès mars.
- Pour les rosacées : revoir son traitement avec son dermatologue avant les premières chaleurs.
- Pour les atopiques : maintenir les émollients même si la peau va mieux — les poussées printanières aux pollens peuvent surprendre.
🌞 Peau et soleil — les essentiels
🌿 Nature, allergies, infections saisonnières
Questions fréquentes — Dermatologie du printemps
J’ai des boutons qui grattent sur le décolleté après le week-end en terrasse — c’est forcément une lucite ? C’est le premier diagnostic à évoquer, oui. Mais d’autres causes existent : allergie à la crème solaire appliquée, photosensibilisation à un médicament, urticaire solaire, voire début de lupus. Si les boutons ne disparaissent pas — ou si la réaction a été très rapide (dans les 30 minutes) — il est préférable de consulter plutôt que de se soigner seul.
Ma peau est très sèche en hiver et grasse l’été — comment gérer la transition ? C’est une peau mixte à réactivité saisonnière, très fréquente. En mars-avril, alléger progressivement les textures — passer d’une crème riche à un fluide ou gel-crème — tout en maintenant l’hydratation. Ne jamais arrêter l’émollient d’un coup : la barrière cutanée a besoin de temps pour s’adapter. Introduire en douceur la crème solaire (souvent plus occlusive) pour éviter les comédons.
On m’a prescrit de la doxycycline pour mon acné — puis-je profiter du soleil du printemps ? Avec prudence. La doxycycline est l’un des antibiotiques les plus photosensibilisants qui soient. Des coups de soleil très sévères peuvent survenir après une exposition courte. Le SPF 50+ est absolument obligatoire, porté à renouveler toutes les 2 heures en extérieur, sur toutes les zones exposéeset il faut éviter les expositions prolongées aux heures les plus intenses. En cas de doute sur votre traitement, parlez-en à votre dermatologue.
J’ai trouvé une tique sur moi — est-ce que je risque vraiment la maladie de Lyme ? Le risque existe mais n’est pas systématique. Toutes les tiques ne sont pas infectées, et la transmission de la bactérie nécessite en général plus de 24 heures d’accrochage. L’essentiel est de retirer rapidement la tique avec un tire-tique, de désinfecter, et de surveiller la zone pendant 30 jours. Si une tache rouge qui s’agrandit progressivement apparaît, consultez immédiatement — le traitement antibiotique précoce est très efficace. Voir l’article piqure de tique, que faire?
Mon enfant fait des poussées d’eczéma à chaque printemps depuis 3 ans — est-ce lié aux pollens ? Très probablement, oui. L’association eczéma atopique et allergie aux pollens est fréquente — on parle de la « marche atopique ». Les pollens aggravent la barrière cutanée déjà fragilisée et peuvent déclencher des poussées même sans contact direct. Un bilan allergologique (prick-tests aux pollens) chez un allergologue peut confirmer la sensibilisation et permettre d’envisager une désensibilisation spécifique.
🩺 Votre peau réagit aux changements de saison ? Le Dr Rousseau répond à vos questions en téléconsultation, rapidement et sans déplacement.
Voir aussi :
Allergie au soleil : toutes les formes ·
Lucite estivale bénigne ·
Maladie de Lyme ·
Rosacée ·
Photosensibilisation
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

