Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 14 mars 2026
Verrues chez l’enfant : particularités, évolution et traitement
Les verrues sont particulièrement fréquentes chez l’enfant — elles constituent l’une des dermatoses virales les plus communes en pédiatrie. Si leurs causes sont identiques à celles de l’adulte (papillomavirus humains HPV), leur prise en charge diffère sur plusieurs points essentiels : tolérance au traitement, risque de contagion en collectivité, décision de traiter ou d’attendre, et terrains particuliers. Une verrue plantaire douloureuse qui empêche un enfant de marcher ne se gère pas comme un papillome discret sur la main d’un adulte.
Verrue chez votre enfant — diagnostic incertain ou résistante au traitement ?
📅 Téléconsultation pédiatrique avec le dermatologue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Épidémiologie |
Formes cliniques |
Verrues et collectivité |
Traiter ou attendre ? |
Traitements adaptés à l’enfant |
Terrains particuliers |
Tableau récapitulatif |
Questions fréquentes
Pourquoi les verrues sont-elles si fréquentes chez l’enfant ?
Les verrues touchent 10 à 20 % des enfants en âge scolaire, contre 5 à 10 % de la population générale. Cette surreprésentation s’explique par plusieurs facteurs combinés :
- Un système immunitaire encore immature, moins efficace pour éliminer le HPV avant qu’il ne s’exprime
- Une vie en collectivité intense (piscine scolaire, vestiaires, sports collectifs) favorisant la contamination indirecte
- Des microtraumatismes cutanés fréquents (genoux, pieds, mains) qui facilitent la pénétration du virus
- Des comportements à risque : se ronger les ongles, gratter ses lésions, marcher pieds nus dans les vestiaires
Le pic de fréquence se situe entre 5 et 15 ans. Avant 2 ans, une verrue est exceptionnelle et doit faire évoquer un déficit immunitaire.
Formes cliniques les plus fréquentes chez l’enfant
Toutes les formes de verrues peuvent survenir chez l’enfant, mais certaines sont nettement prédominantes. Pour une description complète de chaque type, voir l’article général sur les verrues.
Verrues plantaires — la plainte principale
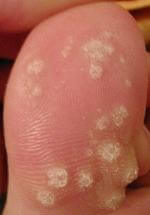
Les verrues plantaires représentent la cause la plus fréquente de consultation pour verrue chez l’enfant — surtout après la rentrée scolaire et la reprise de la piscine. La myrmécie (HPV1, profonde et douloureuse) est celle qui motive le plus souvent la consultation, pouvant gêner la marche et la pratique sportive. Les verrues en mosaïque (HPV2), moins douloureuses, sont parfois découvertes fortuitement.
Chez l’enfant, la verrue plantaire doit être distinguée d’un cor ou durillon : la verrue saigne au curetage (points noirs = capillaires thrombosés) et interrompt les dermatoglyphes, contrairement au cor.
Verrues des mains et des doigts — dissémination par morsure
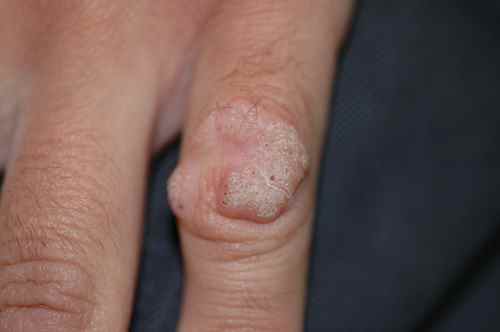
Les verrues vulgaires des mains sont très fréquentes, avec une particularité pédiatrique importante : l’onychophagie (se ronger les ongles) favorise une dissémination massive autour des ongles et sur les lèvres. Les verrues péri-unguéales sont souvent multiples, récidivantes, et peuvent déformer la tablette unguéale. Il est impératif d’expliquer à l’enfant — et aux parents — que gratter ou mordre les verrues est le principal facteur d’aggravation.
Verrues du genou — liées aux chutes
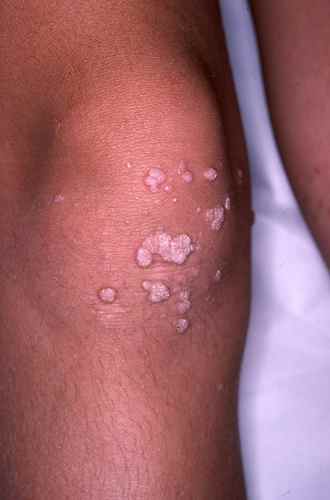
Les verrues du genou sont quasi-exclusives à l’enfant. Elles sont directement liées aux microtraumatismes répétés lors des chutes et jeux. Souvent multiples et groupées, elles régressent fréquemment d’elles-mêmes dès que les chutes deviennent moins fréquentes avec l’âge.
Verrues planes du visage — souvent méconnues
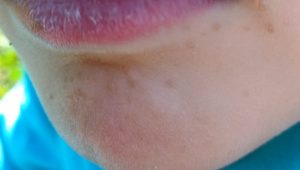
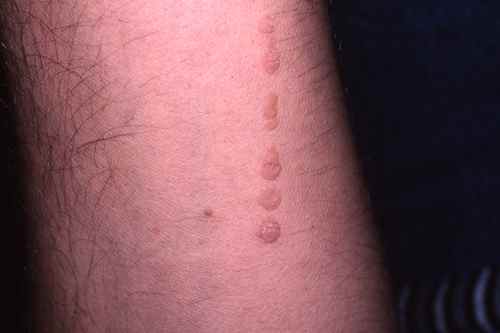
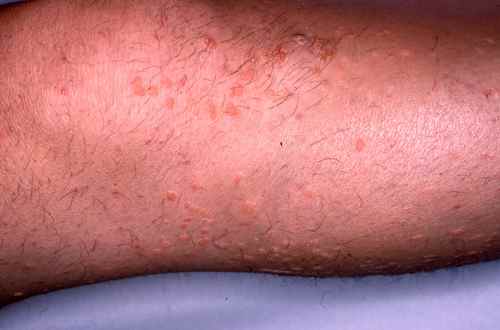
Les verrues planes du visage sont fréquemment non diagnostiquées chez l’enfant car très discrètes — petites papules chamois-brun à peine surélevées, souvent confondues avec de l’eczéma ou de simples taches. Elles se disséminent facilement le long des lignes de grattage ou de frottement. Leur traitement est délicat sur le visage : la cryothérapie doit être prudente pour éviter les cicatrices, et les acides sont contre-indiqués sur cette zone.
Papillomes verruqueux — attention au rasage chez l’adolescent
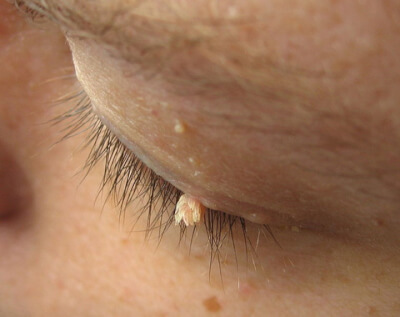
Les papillomes verruqueux filiformes apparaissent surtout sur le visage et le cou. Chez l’adolescent qui commence à se raser, ils représentent un risque majeur de dissémination en plaques sur toute la zone rasée — il faut impérativement les traiter avant la première utilisation du rasoir.
Verrues et collectivité — que faire à l’école, à la piscine ?
Les verrues ne justifient aucune éviction scolaire. En revanche, certaines précautions limitent la contagion :
- Piscine : port de chaussons de bain obligatoire dans les vestiaires et sur les plages. La piscine n’est pas contre-indiquée, mais la verrue doit être recouverte d’un pansement waterproof.
- Sport : pas de contre-indication. Éviter les pieds nus dans les vestiaires collectifs.
- À la maison : ne pas partager serviettes, chaussettes ni chaussures avec la fratrie. Prévoir une sortie de bain personnelle.
- Comportement : expliquer à l’enfant de ne pas toucher, gratter ni mordre ses verrues — c’est le principal vecteur d’auto-contamination.
Traiter ou attendre ? La question clé chez l’enfant
Chez l’enfant, la question se pose différemment que chez l’adulte. La guérison spontanée est plus fréquente et plus rapide que chez l’adulte — environ 65 % des verrues disparaissent en 2 ans, et jusqu’à 80 % en 4 ans. L’immunité de l’enfant finit le plus souvent par reconnaître et éliminer le virus.
Le traitement est cependant indiqué dans les situations suivantes :
- Verrue plantaire douloureuse gênant la marche ou le sport
- Verrues multiples en extension rapide malgré les mesures d’hygiène
- Verrue péri-unguéale menaçant de déformer l’ongle
- Papillome verruqueux chez un adolescent avant la première utilisation du rasoir
- Retentissement psychologique significatif (moqueries, refus d’aller à la piscine)
- Enfant immunodéprimé — ne pas attendre la guérison spontanée
À l’inverse, l’abstention thérapeutique est raisonnable pour une verrue unique, non douloureuse, non évolutive chez un jeune enfant bien immunocompétent — à condition de surveiller son évolution.
Hésitation entre traiter et attendre ? Le Dr Rousseau peut vous orienter en téléconsultation :
📅 Téléconsultation avec le dermatologue
Traitements adaptés à l’enfant
Les mêmes traitements que chez l’adulte sont disponibles, mais leur utilisation doit tenir compte de la tolérance de l’enfant à la douleur et des zones à risque cicatriciel. Pour le détail complet des traitements, voir l’article sur le traitement des verrues.
Acide salicylique — première intention
Traitement de première intention chez l’enfant, indolore, applicable à domicile. Efficace sur les verrues vulgaires et plantaires non trop profondes. Nécessite une application quotidienne et régulière sur plusieurs semaines. À éviter sur le visage chez l’enfant. Le dermatologue prescrit des préparations magistrales souvent très efficaces chez l’enfant
Cryothérapie à l’azote liquide — efficace mais douloureuse
Très efficace mais douloureuse — souvent mal tolérée avant 6-7 ans. Une anesthésie topique (crème EMLA) peut être appliquée 1h avant la séance pour améliorer le confort. Nécessite plusieurs séances. À manier avec précaution sur le visage pour éviter les cicatrices hypopigmentées.
Laser CO₂ — pour les cas résistants
Réservé aux verrues multiples ou résistantes aux autres traitements. Réalisé sous anesthésie locale ou générale selon l’âge et le nombre de lésions. Résultats durables mais récidives possibles.
Dermatoscopie de contrôle
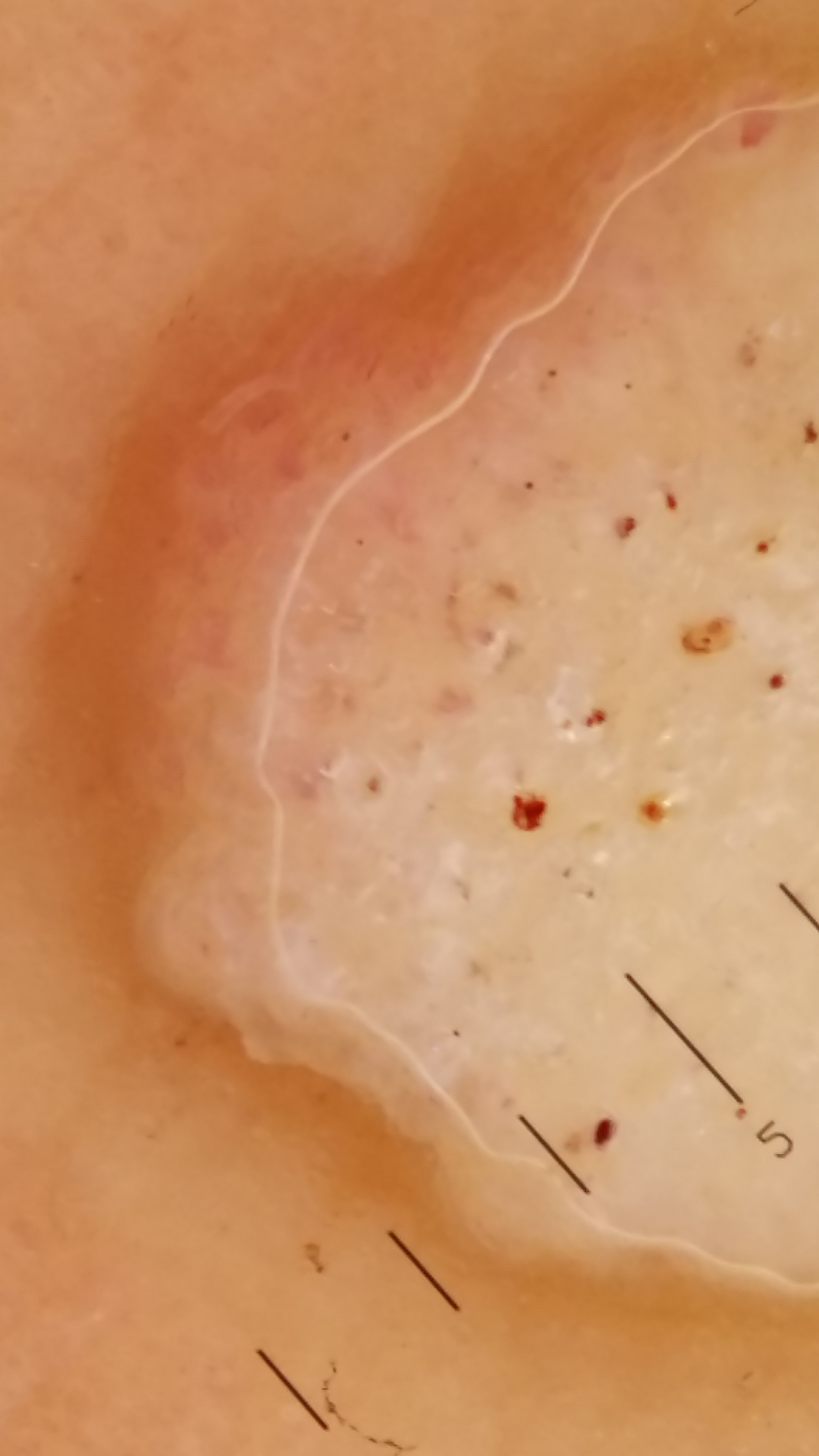
La dermatoscopie est utile non seulement pour le diagnostic initial mais aussi pour confirmer la guérison après traitement — la disparition des capillaires thrombosés (points noirs) et la réapparition des dermatoglyphes signent l’éradication de la verrue.
Terrains particuliers
Enfant atopique
Les enfants souffrant de dermatite atopique présentent un risque accru de verrues multiples et disséminées — la barrière cutanée altérée facilite la pénétration du HPV. Les verrues planes y sont particulièrement fréquentes. Le traitement doit être coordonné avec la prise en charge de l’eczéma.
Enfant immunodéprimé
Chez l’enfant sous immunosuppresseurs (greffé, traitement corticoïde prolongé, chimiothérapie), les verrues peuvent être massives, résistantes et très étendues. La guérison spontanée ne doit pas être attendue. Une prise en charge dermatologique spécialisée est indispensable, en lien avec l’équipe médicale suivant l’immunodépression.
Adolescent — attention à la dissémination par rasage
L’adolescent qui commence à se raser présente un risque spécifique : un papillome verruqueux ou des verrues planes passés inaperçus peuvent se disséminer massivement en quelques semaines sur toute la zone de rasage. Un examen dermatologique avant le premier rasage est conseillé en cas de lésions suspectes sur le visage.
Tableau récapitulatif — verrues de l’enfant
| Type | Particularité pédiatrique | Traiter ou attendre ? | Traitement de choix |
|---|---|---|---|
| Plantaire (myrmécie) | Douloureuse, gêne sportive | Traiter si douloureuse | Acide salicylique + cryothérapie |
| Plantaire (mosaïque) | Souvent asymptomatique | Attendre possible | Acide salicylique |
| Mains / doigts | Aggravée par onychophagie | Traiter si multiples | Acide salicylique + cryothérapie |
| Genou | Quasi-exclusive à l’enfant | Attendre souvent suffisant | Acide salicylique |
| Planes du visage | Souvent méconnues, grattage | Attendre — traitement délicat | Cryothérapie prudente |
| Papillome verruqueux | Risque dissémination rasage | Traiter avant premier rasage | Cryothérapie / laser |
Questions fréquentes
Mon enfant a une verrue plantaire douloureuse — doit-on traiter ou attendre ?
Une verrue plantaire qui gêne la marche ou la pratique sportive doit être traitée sans attendre. L’association acide salicylique à domicile et cryothérapie chez le dermatologue est le traitement de référence. Si la douleur lors de la cryothérapie est un frein, une crème anesthésiante (EMLA) appliquée 1h avant améliore nettement le confort de l’enfant.
Mon enfant se ronge les ongles et a des verrues partout autour — que faire ?
L’onychophagie est le principal facteur d’aggravation des verrues péri-unguéales. Il faut traiter les verrues existantes ET travailler sur l’arrêt de l’onychophagie (vernis amer, accompagnement comportemental). Sans cela, le traitement des verrues sera un combat sans fin — les récidives seront systématiques.
Mon enfant peut-il aller à la piscine avec ses verrues ?
Oui — les verrues ne sont pas une contre-indication à la piscine. Il faut couvrir la verrue d’un pansement waterproof, porter des chaussons de bain dans les vestiaires et sur les plages, et ne pas partager serviettes ni chaussures. Aucune éviction n’est recommandée.
À quel âge les verrues apparaissent-elles chez l’enfant ?
Le pic de fréquence se situe entre 5 et 15 ans, coïncidant avec l’entrée en collectivité et la pratique de la piscine. Une verrue avant 2 ans est exceptionnelle et doit faire évoquer un déficit immunitaire — consultez un dermatologue.
Les verrues de mon enfant peuvent-elles contaminer toute la famille ?
Oui, le risque existe — surtout pour les enfants en bas âge et les personnes immunodéprimées au sein du foyer. Les mesures simples suffisent dans la grande majorité des cas : ne pas partager serviettes et chaussettes, prévoir une sortie de bain personnelle, et expliquer à l’enfant de ne pas gratter ses verrues.
📅 Consulter le Dr Rousseau en téléconsultation
→ Article général sur les verrues | → Traitement des verrues
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

