Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 8 mars 2026
Maladie de Verneuil (hidradénite suppurée) : causes, symptômes et traitements
L’hidradénite suppurée (HS), également appelée maladie de Verneuil, est une maladie inflammatoire chronique de la peau touchant 1 % de la population, soit plus de 600 000 personnes en France.
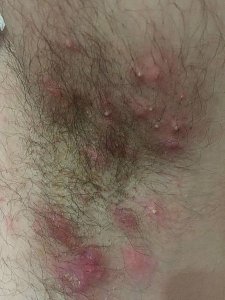
Elle se manifeste par des nodules douloureux, des abcès récidivants, des fistules et des cicatrices localisés dans les zones de plis cutanés : aisselles, aines, plis fessiers, périnée, sous les seins.
Souvent diagnostiquée avec un retard moyen de 7 à 10 ans, elle altère profondément la qualité de vie, l’image corporelle et la santé mentale des patients.
Le tabac et l’obésité sont les deux principaux facteurs aggravants modifiables sur lesquels il est indispensable d’agir.
La prise en charge est médicale et chirurgicale : antibiotiques, chirurgie d’exérèse, et pour les formes sévères résistantes, les biothérapies (adalimumab) constituent une avancée thérapeutique majeure.
Causes et mécanismes
La cause exacte de la maladie de Verneuil reste mal élucidée. Il s’agit d’une maladie complexe, probablement multifactorielle, impliquant des mécanismes génétiques, immunitaires et hormonaux.
Origine folliculaire et non glandulaire :
Longtemps considérée comme une maladie des glandes apocrines, l’hidradénite suppurée est désormais comprise comme une maladie du follicule pilo-sébacé : une obstruction du follicule entraîne une rupture, une réaction inflammatoire locale intense, puis la formation de nodules, d’abcès et de fistules.
Composante génétique :
Des antécédents familiaux sont retrouvés dans 30 à 40 % des cas, avec une transmission possiblement autosomique dominante dans certaines familles. L’héritabilité de la maladie serait de l’ordre de 80 %. Des mutations ont été identifiées dans les gènes codant pour les sous-unités du complexe de la gamma-sécrétase (PSEN1, PSENEN, APH1B, NCSTN), impliquées dans la signalisation folliculaire.
Composante immunitaire et inflammatoire :
L’hidradénite est une maladie inflammatoire chronique avec anomalie de l’immunité innée. Les cytokines pro-inflammatoires (TNF-α, IL-1β, IL-17, IL-23) jouent un rôle central dans l’entretien de l’inflammation folliculaire, ce qui explique l’efficacité des biothérapies ciblant ces voies.
Son association à la maladie de Crohn (dans 2 % des cas) et aux spondylarthropathies témoigne de ce terrain inflammatoire systémique.
Composante bactérienne :
Les bactéries (flore polymicrobienne : staphylocoques, prevotella, porphyromonas, streptocoques) sont présentes dans les abcès mais ne constituent pas le facteur causal initial : les prélèvements superficiels sont souvent stériles. L’antibiothérapie vise donc à contrôler la surinfection et l’inflammation, non à éradiquer une bactérie spécifique.
Composante hormonale :
La maladie touche plus fréquemment les femmes, débute après la puberté, s’aggrave en période prémenstruelle et s’améliore souvent pendant la grossesse et après la ménopause. Cependant, aucune anomalie hormonale spécifique n’a été formellement identifiée. Le surpoids favorise une hyperandrogénie relative chez la femme par métabolisation des hormones dans le tissu adipeux.
Facteurs aggravants
Tabac :
Le tabagisme est le facteur aggravant le plus clairement démontré. Une étude rétrospective sur 20 ans de suivi montre que les patients en rémission prolongée avaient en grande majorité arrêté de fumer. L’arrêt du tabac est une priorité absolue dans la prise en charge.
Surpoids et obésité :
L’obésité est associée à un syndrome métabolique, un diabète de type 2, une dyslipidémie et une hyperandrogénie chez la femme. La réduction du poids améliore significativement l’évolution de la maladie.
Faux facteurs aggravants :
Contrairement aux idées reçues, aucune preuve scientifique ne lie la maladie de Verneuil aux déodorants, antitranspirants, talcs ou au rasage. Seuls le port de vêtements serrés et le frottement cutané peuvent déclencher des poussées.
Symptômes
La maladie débute après la puberté, entre 20 et 40 ans, dans les zones de plis cutanés riches en follicules pilo-sébacés : aisselles, aines, région périnéale et périanale, fesses, plis sous-mammaires et sillon inter-mammaire.
Phase prémonitoire (12 à 48 heures avant la poussée) :
Sensation de brûlure, picotements, douleur localisée, chaleur ou hyperhidrose annoncent souvent la poussée inflammatoire, permettant une intervention thérapeutique précoce.
Lésions élémentaires :
– Nodules douloureux profonds (boules sous la peau) : premiers signes, persistant plusieurs semaines à mois, très douloureux lors des poussées inflammatoires,
– abcès récidivants : évolution des nodules vers la suppuration,
– fistules : trajets creusés sous la peau reliant les abcès entre eux,
– cicatrices en corde ou en pont : pathognomoniques de la maladie, non observées dans les autres dermatoses des plis,
– comédons ouverts (points noirs) multiples dans les zones atteintes,
– kyste pilonidal associé dans 30 % des cas, plus fréquemment chez l’homme.
Diagnostic
Le diagnostic est clinique, fondé sur trois critères :
– nodules et abcès douloureux évoluant vers la suppuration, la fistulisation et/ou les cicatrices,
– localisations typiques : aisselles, plis inguinaux, région périanale et/ou périnéale, seins et plis sous-mammaires, pli inter-fessier, pubis,
– caractère chronique et récidivant : au moins 2 poussées en 6 mois.
Aucun prélèvement microbiologique n’est nécessaire au diagnostic, sauf en cas de fièvre. Les cultures révèlent une flore polymicrobienne non spécifique (staphylocoques Lugdunensis, prevotella, porphyromonas, streptocoques milleri, proteus, actinomycètes).
Classification de Hurley (sévérité par zone)
– Grade I (45 à 70 % des patients) : abcès unique ou multiples, sans fistules ni cicatrices fibreuses,
– Grade II (30 % des patients) : abcès récidivants avec fistules et cicatrices hypertrophiques, lésions séparées les unes des autres,
– Grade III (< 5 % des patients) : atteinte diffuse avec fistules interconnectées et abcès sur toute la zone atteinte.
Maladies associées
L’hidradénite suppurée s’inscrit dans un contexte inflammatoire systémique et peut être associée à :
– Tétrade d’occlusion folliculaire : acné conglobata, cellulite disséquante du cuir chevelu, sinus pilonidal,
– Maladie de Crohn : 2 % des patients,
– spondylarthropathies, rectocolite hémorragique, syndrome métabolique,
– syndromes auto-inflammatoires complexes : PASH (pyoderma gangrenosum + acné + hidradénite), PASS (+ spondylarthrite ankylosante), PAPASH (+ arthrite pyogénique), PsAPASH (+ rhumatisme psoriasique),
– dépression et anxiété : fréquentes, à rechercher et à prendre en charge systématiquement compte tenu de l’impact majeur sur la qualité de vie,
– rarement : carcinome épidermoïde sur cicatrices chroniques (forme grave et tardive).
Traitement
Mesures hygiéno-diététiques (indispensables, toujours)
– Arrêt du tabac : priorité absolue, facteur aggravant démontré,
– réduction du surpoids : améliore significativement l’évolution à long terme,
– port de vêtements amples en coton, éviter les frottements,
– soins locaux doux : nettoyage antiseptique quotidien des zones atteintes (chlorhexidine diluée), sans friction.
Traitement médical selon la forme clinique
Poussée aiguë — Hurley I/II (forme intermittente bénigne) :
– Antibiothérapie courte (5 à 10 jours) débutée dès les premiers signes prémonitoires : Augmentin 50 mg/kg/j ou pristinamycine 3 g/j dans les localisations hautes,
– corticothérapie systémique courte en association à l’antibiothérapie : souvent très efficace pour réduire rapidement l’inflammation,
– puis prophylaxie secondaire (si ≥ 4 poussées par an) : doxycycline 100 à 200 mg/j ou cotrimoxazole 400/80 mg/j, réévaluée à 3-6 mois.
Forme chronique continue bénigne :
– Clindamycine + rifampicine 600 mg/j chacune pendant 10 semaines,
– alternatives : ofloxacine-clindamycine ou ceftriaxone-métronidazole,
– puis prophylaxie secondaire (doxycycline ou cotrimoxazole).
Forme sévère — Hurley II/III :
– Traitement antibiotique d’attaque avant chirurgie : ceftriaxone 1 à 2 g/j IM + métronidazole 3 x 500 mg/j, ou lévofloxacine 500 mg x 1-2/j + clindamycine 600 mg x 3/j, pendant 15 à 21 jours maximum,
– suivi d’une chirurgie d’exérèse de la zone atteinte,
– puis prophylaxie secondaire ou traitement biologique.
Biothérapies
Les biothérapies sont indiquées en cas de maladie sévère avec altération importante de la qualité de vie, d’échec des antibiotiques ou de formes associées à des maladies inflammatoires.
Adalimumab (Humira®) — seule biothérapie disposant d’une AMM dans l’hidradénite suppurée :
Les études de phase III PIONEER I et II démontrent une réduction significative des lésions à 12 semaines chez 50 % des patients, avec maintien de la réponse à 3 ans chez 50 % d’entre eux.
Remboursé depuis mars 2021 en cas de réponse insuffisante au traitement systémique conventionnel.
Schéma posologique :
– traitement d’attaque : 160 mg SC à S0, puis 80 mg SC à S2,
– traitement d’entretien : 40 mg par semaine ou 80 mg toutes les deux semaines.
Secukinumab (anti-IL-17A) : en cours d’évaluation et d’obtention d’AMM avec des résultats prometteurs dans les formes modérées à sévères.
Infliximab : utilisé hors AMM dans les formes sévères résistantes à l’adalimumab.
Rétinoïdes : l’isotrétinoïne est inefficace dans l’hidradénite. L’acitrétine peut être essayée hors AMM dans certaines formes.
Traitement chirurgical
– Incision-drainage : soulagement immédiat d’un abcès en poussée, sans valeur curative,
– Excision limitée : pour les lésions récidivant toujours au même endroit (Hurley I-II localisé),
– Exérèse radicale et cicatrisation dirigée ou greffe cutanée : pour les grades II et III étendus, précédée d’une IRM pour cartographier l’ensemble des fistules et garantir une exérèse complète.
Épilation laser
L’épilation au laser (Nd:YAG, alexandrite) réduit la densité folliculaire dans les zones atteintes et peut diminuer la fréquence et l’intensité des poussées, notamment dans les formes légères à modérées. Elle constitue un complément utile aux traitements médicaux et chirurgicaux.
Impact psychologique et qualité de vie
La maladie de Verneuil génère une souffrance psychologique considérable : douleur chronique, odeurs liées aux abcès, cicatrices visibles dans des zones intimes, impact sur la sexualité et les relations sociales.
Le score d’altération de la qualité de vie (DLQI) dans l’hidradénite suppurée est parmi les plus élevés de toutes les dermatoses chroniques, supérieur à celui du psoriasis et de la dermatite atopique dans certaines études.
La dépression est présente chez 30 à 40 % des patients : son dépistage systématique et sa prise en charge font partie intégrante du traitement global.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur les biothérapies en dermatologie,
les abcès et furoncles cutanés
et l’épilation laser.
Algorithme décisionnel de traitement de l’hidradénite suppurée (SFDermato)
Faire une recherche scientifique sur cette pathologie sur PubMed.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

