Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 31 mars 2026
Mycose vaginale : causes, symptômes, traitement et prévention
La mycose vaginale — ou candidose vulvovaginale — est l’une des infections génitales les plus fréquentes chez la femme : 3 femmes sur 4 en feront au moins un épisode au cours de leur vie. Elle est due à un champignon naturellement présent dans la flore vaginale, le Candida albicans, qui prolifère anormalement lorsque l’équilibre de la muqueuse est rompu. Démangeaisons intenses, rougeurs, pertes blanches caillebotées — ses symptômes sont caractéristiques, mais d’autres affections peuvent les mimer. Un diagnostic médical est indispensable avant tout traitement.
Suspicion de mycose vaginale — délais de rendez-vous trop longs ?
📅 Téléconsultation avec le dermatologue
CANDIDOSE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Causes et facteurs favorisants |
Symptômes |
Signes d’alerte |
Pourquoi éviter la cortisone |
Mycose récidivante |
Traitement |
Prévention |
Tableau récapitulatif |
Questions fréquentes
Pourquoi a-t-on une mycose vaginale ?
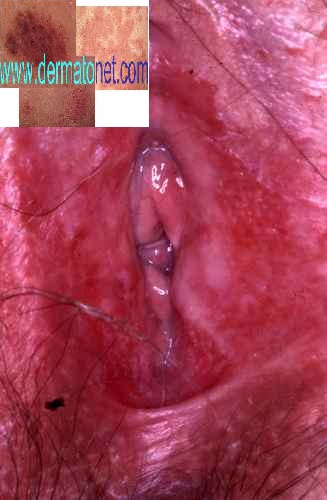
Le Candida albicans est un champignon naturellement présent dans la flore vaginale, en équilibre avec la muqueuse vulvovaginale. C’est la rupture de cet équilibre qui le rend pathogène et provoque la mycose. Les principaux facteurs déclenchants sont :
- Prise d’antibiotiques — détruit la flore protectrice lactobacillaire
- Grossesse — modifications hormonales et immunitaires
- Diabète mal équilibré — le glucose favorise la prolifération du Candida
- Immunodépression — corticothérapie prolongée, VIH, chimiothérapie
- Macération et chaleur — sous-vêtements synthétiques, vêtements serrés, été
- Microtraumatismes de la muqueuse — rapports sexuels répétés, tampons internes
- Douches vaginales — détruisent le microbiome protecteur
- Cycle menstruel — les récidives surviennent souvent avant ou pendant les règles
Le même champignon est responsable de la mycose buccale et de la mycose du sexe chez l’homme.
Symptômes de la mycose vaginale
Le tableau clinique classique associe :
- Un aspect rouge vernissé et luisant de la vulve — rougeur intense, parfois œdémateuse
- Un enduit blanc et des pertes vaginales blanches dites « caillebotées » (aspect de fromage blanc grumeleux), inodores
- Des démangeaisons vulvaires intenses — voir démangeaisons du sexe
- Des sensations de brûlure, notamment lors des rapports sexuels et à la miction
- Une rougeur du sexe — voir les autres causes de rougeur du sexe
Les symptômes peuvent fluctuer avec le cycle menstruel, avec une recrudescence fréquente avant ou pendant les règles, parfois accompagnée d’une sensation d’œdème des petites lèvres ou du vestibule.
Signes d’alerte — consulter sans tarder
Un avis médical est toujours nécessaire en cas de suspicion de mycose vaginale. Consulter en urgence si les symptômes s’accompagnent de l’un des signes suivants :
- 🌡️ Fièvre, nausées, vomissements
- 🔴 Douleurs abdominales basses
- 🔴 Douleurs au dos ou aux épaules
- 🔴 Sécrétions vaginales malodorantes — évoquer une vaginose bactérienne ou une IST
- 🔴 Hémorragie vaginale en dehors des règles
Ces signes ne sont pas compatibles avec une simple mycose vaginale et peuvent indiquer une infection ascendante ou une autre pathologie nécessitant une prise en charge urgente.
⚠️ Pourquoi la cortisone est dangereuse dans la mycose vaginale
Une candidose vaginale traitée par erreur avec de la cortisone s’aggrave silencieusement. C’est l’une des erreurs les plus fréquentes — la rougeur peut sembler s’améliorer en surface alors que l’infection s’étend en profondeur et en superficie.
Les conséquences d’une corticothérapie locale sur une mycose vaginale sont :
- La vulvite s’étend vers la marge anale, le périnée et les plis inguinaux
- Une collerette desquamative périphérique et des érosions punctiformes (pustules à Candida) persistent
- À long terme, la cortisone peut supprimer la rougeur centrale et provoquer une atrophie cutanée — masquant l’infection tout en l’aggravant
- Les démangeaisons typiques sont souvent remplacées par des sensations de brûlure
Ne jamais appliquer de cortisone sur une rougeur vulvaire sans diagnostic établi. En cas de doute, consultez avant tout traitement :
📅 Téléconsultation avec le dermatologue
Mycose vaginale récidivante — quand la candidose devient chronique
Environ 10 % des femmes ayant fait un épisode de mycose vaginale présentent des récidives régulières. On parle de candidose vulvovaginale récidivante au-delà de 4 épisodes par an.
Les récidives sont souvent rythmées par :
- Une antibiothérapie récente
- Le cycle menstruel — recrudescence avant ou pendant les règles
- Les rapports sexuels
- La période estivale (chaleur, macération, maillot de bain)
Lorsque les poussées deviennent subintrantes (quasiment constantes), la présentation clinique évolue : la rougeur devient moins intense, la sécheresse prédomine dans la région postérieure et des fissures douloureuses apparaissent. C’est la candidose chronique.
À l’examen, il persiste toujours à la périphérie une fine collerette desquamative et des érosions de pustules à Candida — ce qui distingue la mycose d’un psoriasis (pas de desquamation blanche des zones cutanées externes) ou d’un lichen plan érosif (pas d’atrophie centrale).
Traitement de la mycose vaginale
Règles d’hygiène indispensables
- Savon alcalin (Hydralin®) ou eau bicarbonatée (1 cuillère à soupe par cuvette) — éviter les savons à pH acide qui favorisent la multiplication du Candida
- Pas de douches vaginales — elles détruisent la flore protectrice
- Éviter pendant le traitement : tampons internes, spermicides, préservatifs ou diaphragmes (risque de rupture)
- Abstinence ou rapports protégés pendant le traitement pour éviter la transmission au partenaire
- Sous-vêtements en coton — éviter les textiles synthétiques et les vêtements serrés
- Séchage soigneux de la vulve après la toilette — lutter contre la macération
Traitement médical de première intention
Le traitement antifongique est prescrit par le médecin. Il repose sur :
- Antifongiques locaux (crème vaginale, ovule, capsule) en première intention chez la femme non enceinte — il est souvent utile de répéter le traitement à la fin des règles suivantes
- Chez la femme enceinte : ovules de Fazol G®, Gyno-Daktarin®, Gyno-Pevaryl® ou Monazol® — jamais de traitement systémique
- Antifongique local topique en crème ou poudre + émollient alcalin à raison d’1 à 2 applications par jour pendant 2 à 4 semaines
Traitement des mycoses récidivantes
Au-delà de 4 récidives par an, le traitement local est complété par un traitement systémique oral (sauf grossesse) :
- Triflucan® (fluconazole) 150 mg en prise unique, éventuellement répétée une semaine plus tard
- En cas de récidives très fréquentes : administration d’un ovule antifongique et/ou de Triflucan® pendant 2 à 6 mois puis diminution progressive, en ciblant le jour du cycle à risque (généralement vers le 19e jour)
- Si la patiente porte un stérilet de plus de 2 ans : le changer — il peut constituer un réservoir à Candida
- Probiotiques — peuvent aider à restaurer la flore vaginale protectrice
- Kinésithérapie périnéale spécialisée — améliore la qualité des rapports et réduit les microtraumatismes favorisants
- Traitement du partenaire uniquement s’il présente une candidose du sexe prouvée
Traitements disponibles sans ordonnance
Consultez votre médecin traitant avant toute automédication — il faut s’assurer que les symptômes correspondent bien à une mycose et non à une autre cause de rougeur du sexe. En attendant le rendez-vous, votre pharmacien peut vous orienter vers :
- MYCOHYDRALIN crème (Clotrimazole) — application locale matin et soir après toilette, pendant 1 semaine
- MYCOHYDRALIN 200 mg comprimé vaginal — 1 comprimé au fond du vagin 3 soirs consécutifs. Si les symptômes persistent au-delà de 7 jours, consultation médicale obligatoire
- MYCOHYDRALIN 500 mg comprimé vaginal — 1 comprimé en prise unique le soir au coucher. Un second comprimé peut être administré si les symptômes persistent au-delà de 3 jours. Au-delà de 7 jours sans amélioration, consulter
⚠️ Ces produits peuvent provoquer des réactions allergiques (urticaire, démangeaisons, brûlures, œdème). Demandez toujours conseil à votre pharmacien, notamment en cas de grossesse, d’allaitement ou d’antécédent d’allergie cutanée.
⚠️ En cas de sécheresse vaginale, le comprimé peut ne pas se dissoudre correctement — introduire profondément en position allongée sur le dos, genoux repliés et écartés.
Prévenir les mycoses vaginales
La prévention passe par la lutte systématique contre les facteurs favorisants :
- Traiter tous les foyers d’infection fongique associés (plis inguinaux, mycose buccale…)
- Éviter les microtraumatismes de la muqueuse — sous-vêtements trop serrés, rapports sexuels trop fréquents ou sans lubrification suffisante
- Lutter contre la macération — séchage soigneux après toilette avec un savon d’hygiène intime adapté
- Informer et si nécessaire examiner le ou les partenaires — même si la candidose n’est pas une IST à proprement parler, elle peut provoquer des rougeurs du sexe chez le partenaire
- En cas de traitement antibiotique : prendre des probiotiques vaginaux en prévention
Tableau récapitulatif — mycose vaginale
| Situation | Traitement recommandé | Précautions |
|---|---|---|
| Premier épisode | Antifongique local (ovule ou crème vaginale) | Confirmer le diagnostic avant traitement |
| Femme enceinte | Ovules Fazol G®, Gyno-Daktarin®, Gyno-Pevaryl®, Monazol® | Jamais de traitement systémique oral |
| Récidives (< 4/an) | Local + Triflucan® 150 mg prise unique | Répéter à J8 si nécessaire |
| Récidives (≥ 4/an) | Triflucan® 150 mg sur 2 à 6 mois + probiotiques | Changer le stérilet si > 2 ans — éliminer diabète |
| Sans ordonnance | Mycohydralin crème ou comprimé vaginal | Consulter si pas d’amélioration à J7 |
Questions fréquentes
Comment savoir si j’ai une mycose vaginale ou une autre infection ?
Les pertes blanches caillebotées inodores, la rougeur vernissée de la vulve et les démangeaisons intenses sont très évocatrices. Mais une vaginose bactérienne (pertes grises malodorantes), une IST ou un eczéma de contact peuvent mimer certains symptômes. Seul un examen médical — et parfois un prélèvement vaginal — permet de confirmer le diagnostic. Ne traitez pas sans consulter, surtout si c’est un premier épisode.
Ma mycose vaginale revient à chaque prise d’antibiotiques — que faire ?
C’est une situation très fréquente. Les antibiotiques détruisent la flore lactobacillaire protectrice et permettent au Candida de proliférer. La solution préventive est de prendre des probiotiques vaginaux dès le début de chaque antibiothérapie. En cas de récidives très fréquentes, votre médecin peut prescrire un traitement antifongique préventif à prendre systématiquement lors de chaque cure d’antibiotiques.
Mon partenaire doit-il être traité ?
Pas systématiquement. Le partenaire ne doit être traité que s’il présente lui-même des signes de candidose (rougeurs du sexe, démangeaisons). Pendant le traitement, les rapports sexuels sont déconseillés pour éviter les microtraumatismes et réduire le risque de transmission. Si les récidives sont déclenchées à chaque rapport, un examen du partenaire s’impose.
Puis-je utiliser un ovule vaginal pendant mes règles ?
Il vaut mieux éviter le traitement par ovule pendant les règles — les pertes menstruelles réduisent son efficacité. Il est souvent conseillé de débuter ou de répéter le traitement à la fin des règles. En cas de mycose chronique récidivante, le traitement préventif est souvent ciblé vers le 19e jour du cycle, avant la recrudescence habituelle.
Une mycose vaginale peut-elle se traiter seule avec des remèdes naturels ?
Non. Les remèdes maison (yaourt, huile de coco, bicarbonate…) n’ont pas d’efficacité prouvée sur la candidose vaginale et peuvent aggraver l’irritation. Seuls les antifongiques — locaux ou systémiques — ont une efficacité démontrée. Les probiotiques peuvent compléter le traitement médical mais ne le remplacent pas.
📅 Consulter le Dr Rousseau en téléconsultation
→ Les candidoses | → Traitements antifongiques | → Rougeur du sexe : autres causes | → Mycose du sexe chez l’homme
CANDIDOSE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


Bonsoir et merci pour votre réponse.
La vaseline appliquée sur une mycose vaginale (rougeur de la peau et film par dessus) est elle déconseillée ?
La vaseline, surtout sous occlusion, risque de favoriser beaucoup la macération à cet endroit.
A propos de la vaseline, c’est la seule chose qui me soulage et surtout m’evite la sécheresse et les démangeaisons excessive. Comment faire alors si elle favorise la macération ?
J’ai essayé différentes crèmes prescites car cela fait plusieurs fois que j’en fait mais a chaque fois sensation de brûlure atroce persistante et démangeaisons encore pire…