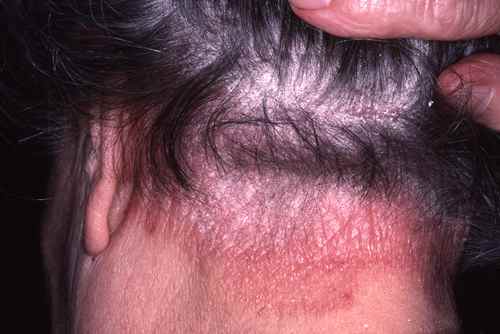
Ciclosporine en dermatologie : psoriasis et dermatite atopique sévère
La ciclosporine est un immunosuppresseur de la famille des inhibiteurs de la calcineurine, utilisé depuis les années 1980 dans les formes sévères de psoriasis et de dermatite atopique. Contrairement aux biothérapies modernes à ciblage spécifique, elle agit par une immunosuppression plus large, ce qui explique son efficacité rapide mais aussi ses limites au long cours — notamment la néphrotoxicité cumulative. Elle reste aujourd’hui un traitement de relais précieux, en particulier dans les formes urgentes ou en attente d’une biothérapie.
Psoriasis sévère, eczéma résistant aux traitements habituels ?
📅 Téléconsultation avec le dermatologue
Sommaire :
Mécanisme d’action |
Indications |
Posologie |
Bilan pré-thérapeutique |
Efficacité |
Effets secondaires |
Contre-indications |
Interactions médicamenteuses |
Surveillance |
Tableau récapitulatif |
Questions fréquentes
Mécanisme d’action
La ciclosporine est un polypeptide cyclique d’origine fongique qui agit sur l’immunité cellulaire adaptative. Son mécanisme repose sur une cascade d’inhibitions intracellulaires :
- La ciclosporine pénètre dans le lymphocyte T et se lie à la cyclophiline, une protéine intracellulaire
- Le complexe ciclosporine-cyclophiline inhibe la calcineurine, une phosphatase calcium-dépendante
- Cette inhibition bloque la déphosphorylation du NFAT (Nuclear Factor of Activated T cells)
- La transcription de l’IL-2 — cytokine centrale de la prolifération lymphocytaire — est supprimée
Résultat : une inhibition sélective de l’activation et de la prolifération des lymphocytes T CD4+, sans myélosuppression ni toxicité sur les autres lignées cellulaires.
💡 Une action rapide mais non ciblée : contrairement aux biothérapies (dupilumab, anti-IL-17), la ciclosporine agit sur l’ensemble de l’activation lymphocytaire T — ce qui explique son efficacité rapide toutes indications confondues, mais aussi un risque infectieux et une toxicité organique plus larges à long terme.
Indications en dermatologie
🔴 Psoriasis
- Psoriasis en plaques modéré à sévère — PASI > 10, BSA > 10%, retentissement important sur la qualité de vie
- Psoriasis pustuleux généralisé (von Zumbusch) — situation d’urgence thérapeutique
- Psoriasis érythrodermique
- Échec, contre-indication ou intolérance aux traitements conventionnels (méthotrexate, rétinoïdes, photothérapie)
🟠 Dermatite atopique
- Dermatite atopique sévère de l’adulte réfractaire aux dermocorticoïdes forts
- Poussées invalidantes avec retentissement majeur sur la qualité de vie (SCORAD > 40)
- En attente d’une biothérapie (dupilumab) ou en alternative lorsque celle-ci est contre-indiquée ou non disponible
💡 Un traitement de transition : la ciclosporine est particulièrement utile comme pont thérapeutique — elle permet de contrôler rapidement une poussée sévère le temps que l’effet d’une biothérapie s’installe, ou dans l’attente d’une prise en charge en filière spécialisée.
Posologie
Psoriasis
- Dose initiale : 2,5 mg/kg/jour en 2 prises, per os
- Augmentation possible jusqu’à 5 mg/kg/jour si réponse insuffisante après 4 semaines
- Durée maximale recommandée : 1 à 2 ans en continu — en raison du risque de néphrotoxicité cumulative
- Traitement souvent utilisé en cycles avec décroissance progressive à l’arrêt
Dermatite atopique
- Dose : 2,5 à 5 mg/kg/jour en 2 prises
- Traitement d’attaque suivi d’une décroissance progressive
- Durée préférable : cycles de 3 à 6 mois
⚠️ Règle des 30 % : toute élévation de la créatininémie supérieure à 30 % de la valeur basale impose une réduction de dose. Au-delà de 50 %, le traitement doit être arrêté.
Bilan pré-thérapeutique
Avant toute introduction de ciclosporine, un bilan complet est indispensable pour disposer de valeurs de référence et dépister les contre-indications :
Bilan clinique
- Mesure de la pression artérielle (à deux reprises) — dépistage d’une HTA préexistante
- Recherche d’antécédents rénaux, infectieux, néoplasiques
- Évaluation de la sévérité cutanée (PASI, BSA, SCORAD selon l’indication)
Bilan biologique
- Créatininémie × 2 — valeur basale de référence rénale indispensable
- NFS — valeur de base
- Bilan hépatique (ASAT, ALAT, GGT, bilirubine)
- Uricémie, kaliémie, magnésémie — dépistage de troubles électrolytiques
- Bilan lipidique (cholestérol, triglycérides)
- Sérologies VIH, VHB, VHC — avant immunosuppression
Efficacité — ce que montrent les études
Dans le psoriasis
La ciclosporine est l’un des traitements systémiques à action la plus rapide dans le psoriasis, avec une réponse clinique visible dès 2 à 4 semaines :
- PASI 75 obtenu chez 70 à 80 % des patients à la dose de 5 mg/kg/jour
- Efficacité particulièrement précieuse dans les formes urgentes (psoriasis pustuleux, érythrodermie)
- Rechute fréquente dans les semaines suivant l’arrêt — ne constitue pas un traitement de fond au long cours
Dans la dermatite atopique
- Réduction du SCORAD de 50 à 60 % en 6 à 8 semaines
- Amélioration rapide et significative du prurit
- Efficacité maintenue pendant la durée du traitement, avec rebond fréquent à l’arrêt
💡 Réponse rapide, efficacité temporaire : la ciclosporine agit vite — c’est son principal avantage sur les biothérapies dont l’effet s’installe plus progressivement. En revanche, elle ne modifie pas le cours naturel de la maladie et ne constitue pas un traitement de fond au long cours.
Psoriasis ou eczéma sévère depuis des années, traitements conventionnels insuffisants ? La ciclosporine ou une biothérapie peuvent être une option — évaluez votre situation en consultation :
📅 Téléconsultation avec le dermatologue
Effets secondaires
Le profil de tolérance de la ciclosporine est plus contraignant que celui des biothérapies modernes. Les effets indésirables doivent être connus et anticipés dès l’initiation du traitement.
Néphrotoxicité — principal facteur limitant
C’est l’effet indésirable le plus important, dose-dépendant et cumulatif. Une élévation progressive de la créatininémie est observée chez une proportion significative de patients traités au long cours. Elle peut aboutir à une néphropathie chronique irréversible en cas de traitement prolongé à doses élevées. C’est pourquoi la durée du traitement est limitée et la créatininémie doit être surveillée régulièrement.
Hypertension artérielle
Survient chez environ 30 % des patients sous ciclosporine, par vasoconstriction de l’artériole afférente rénale. En cas d’HTA sous ciclosporine, l’amlodipine est l’antihypertenseur de choix (éviter le diltiazem et le vérapamil qui augmentent les taux de ciclosporine par inhibition du CYP3A4).
Autres effets indésirables fréquents
- Hypertrichose — pousse accrue des poils, souvent mal vécue notamment chez la femme
- Hyperplasie gingivale — nécessite une hygiène bucco-dentaire rigoureuse
- Hypertriglycéridémie — surveillance du bilan lipidique
- Neurotoxicité — tremblements, céphalées, paresthésies (généralement réversibles à la réduction de dose)
- Risque infectieux modéré — infections opportunistes possibles, surtout à doses élevées
- Risque carcinogène cutané — carcinomes spinocellulaires, majoré en cas d’exposition UV concomitante
⚠️ Association photothérapie formellement contre-indiquée : la combinaison ciclosporine + UVB ou PUVA majore fortement le risque de carcinome épidermoïde cutané. Ces deux traitements ne doivent jamais être associés.
Contre-indications
- Insuffisance rénale préexistante — toute altération de la fonction rénale contre-indique la ciclosporine
- Hypertension artérielle non contrôlée
- Infections actives sévères — bactériennes, virales ou fongiques
- Néoplasie évolutive ou récente — en raison du risque d’immunosuppression favorisant la progression tumorale
- Grossesse — risque tératogène potentiel ; utilisation possible uniquement si le bénéfice maternel l’emporte clairement sur le risque fœtal, sous surveillance spécialisée
- Association à la photothérapie UVB ou PUVA — risque carcinogène cutané majeur
- Hypersensibilité connue à la ciclosporine ou à l’huile de ricin polyoxyéthylénée (excipient de certaines formulations IV)
Interactions médicamenteuses
La ciclosporine est métabolisée par le CYP3A4 et est substrat de la P-glycoprotéine. Elle est impliquée dans de nombreuses interactions cliniquement significatives :
| Médicament | Mécanisme | Risque |
|---|---|---|
| AINS | Vasoconstriction rénale additive | ↑ Néphrotoxicité |
| Statines | Inhibition CYP3A4 compétitive | Risque de rhabdomyolyse |
| Azolés, macrolides, diltiazem, vérapamil | Inhibiteurs CYP3A4 | ↑↑ Taux de ciclosporine |
| Rifampicine, phénytoïne, carbamazépine | Inducteurs CYP3A4 | ↓ Efficacité de la ciclosporine |
| IEC, sartans, diurétiques épargneurs de K⁺ | Effets kaliémiques additifs | Hyperkaliémie |
| Photothérapie UVB / PUVA | Effets carcinogènes additifs | ↑↑↑ Risque de carcinome spinocellulaire |
Surveillance sous ciclosporine
La surveillance est plus contraignante que sous biothérapie, en raison du profil de toxicité organique de la ciclosporine :
- Créatininémie et pression artérielle — toutes les 2 semaines pendant les 3 premiers mois, puis mensuellement
- NFS, bilan hépatique, bilan lipidique — tous les 3 mois
- Uricémie, kaliémie, magnésémie — tous les 3 mois
- Consultation dermatologique — tous les 3 mois pour évaluer l’efficacité (PASI, SCORAD) et adapter la dose
- Examen cutané annuel — dépistage de lésions précancéreuses ou de carcinomes cutanés, surtout en cas d’antécédents de photothérapie
- Réévaluation de l’indication à chaque renouvellement — la durée totale doit rester limitée
Tableau récapitulatif — ciclosporine vs biothérapies dans la dermatite atopique
| Critère | Ciclosporine | Dupilumab | JAK inhibiteurs |
|---|---|---|---|
| Mécanisme | Immunosuppression globale (anti-calcineurine) | Ciblage IL-4/IL-13 (Th2) | Inhibition JAK1/JAK2 (voie JAK-STAT) |
| Voie d’administration | Comprimé oral quotidien | Injection SC toutes les 2 semaines | Comprimé oral quotidien |
| Rapidité d’action | Très rapide (2–4 semaines) | Rapide (prurit dès S2, lésions à S16) | Très rapide (prurit dès S1–S2) |
| Bilan pré-thérapeutique | Extensif (rein, TA, biologie complète) | Allégé — pas de TB ni de bilan rénal | Intermédiaire (NFS, lipides, TB) |
| Risque infectieux | Augmenté (immunosuppression globale) | Non augmenté | Modérément augmenté |
| Effet secondaire principal | Néphrotoxicité, HTA | Conjonctivite (10–20 %) | Infections, acné, zona |
| Grossesse | Possible sous surveillance rapprochée | Discutable — pas de CI absolue | Contre-indiqué |
| Durée possible | Limitée (toxicité rénale cumulative) | Long cours — pas de limite établie | Long cours sous surveillance |
Questions fréquentes
La ciclosporine peut-elle être utilisée chez l’enfant ?
La ciclosporine n’est pas approuvée dans la dermatite atopique de l’enfant mais est parfois utilisée hors AMM dans les formes très sévères en attente d’une biothérapie. Chez l’enfant, le dupilumab dispose désormais d’une AMM dès 6 mois et représente une alternative préférable sur le plan de la tolérance. Dans le psoriasis de l’enfant, plusieurs biothérapies disposent également d’une AMM pédiatrique.
Peut-on arrêter la ciclosporine brutalement ?
Un arrêt brutal n’est pas recommandé, en particulier dans le psoriasis, en raison du risque de rebond sévère (poussée de psoriasis pustuleux ou érythrodermique). La décroissance doit être progressive, idéalement en relais par un autre traitement de fond. La décision d’arrêt doit toujours être discutée avec le dermatologue.
Peut-on associer la ciclosporine aux dermocorticoïdes ?
Oui — l’association est possible et courante en début de traitement, notamment dans la dermatite atopique. Les dermocorticoïdes permettent de contrôler rapidement les zones inflammatoires pendant que la ciclosporine exerce son effet systémique. L’objectif est ensuite de réduire progressivement les corticoïdes topiques.
La ciclosporine est-elle remboursée dans la dermatite atopique ?
En France, la ciclosporine est remboursée dans la dermatite atopique sévère de l’adulte. Elle constitue l’un des traitements conventionnels dont l’échec est requis pour l’accès au remboursement du dupilumab. La prescription peut être réalisée par tout médecin, mais l’initiation est habituellement réalisée par le dermatologue.
Peut-on utiliser la ciclosporine pendant la grossesse ?
La ciclosporine n’est pas formellement contre-indiquée pendant la grossesse mais son utilisation doit être limitée aux formes sévères où le bénéfice maternel l’emporte clairement sur le risque fœtal. Elle est tératogène chez l’animal à fortes doses mais les données chez la femme enceinte (notamment issues de la transplantation) sont globalement rassurantes à doses thérapeutiques. Une surveillance spécialisée obstétrico-dermatologique est indispensable.
📅 Consulter le Dr Rousseau en téléconsultation
→ Dermatite atopique — tout savoir |
→ Traitements du psoriasis |
→ Dupilumab (Dupixent®) dans la dermatite atopique