Dermite mixte du visage : quand la dermite séborrhéique, la rosacée et la dermite péri-orale se combinent
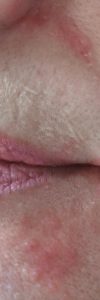
La dermite mixte du visage désigne la coexistence, chez un même patient, de deux ou trois affections dermatologiques chroniques partageant le même terrain : dermite séborrhéique, rosacée et dermite péri-orale. Ce tableau composite est fréquent mais souvent méconnu — chaque composante est traitée isolément, avec des résultats décevants, alors qu’une approche globale et coordonnée est nécessaire.
Le Dr Rousseau, dermatologue, est disponible en téléconsultation vidéo — souvent le jour même ou le lendemain.
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
PEAU SENSIBLE – REACTIVE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Les 3 composantes |
Terrain commun |
Reconnaître la dermite mixte |
Pièges et erreurs fréquentes |
Stratégie thérapeutique |
Soins quotidiens |
Pages associées |
Questions fréquentes
Les trois dermatoses en cause
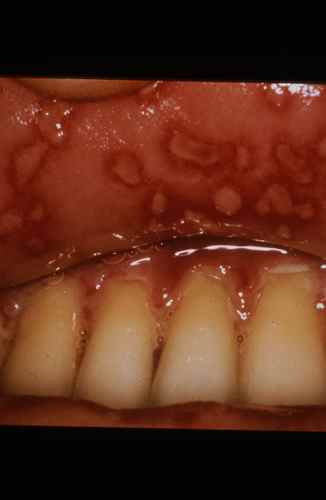
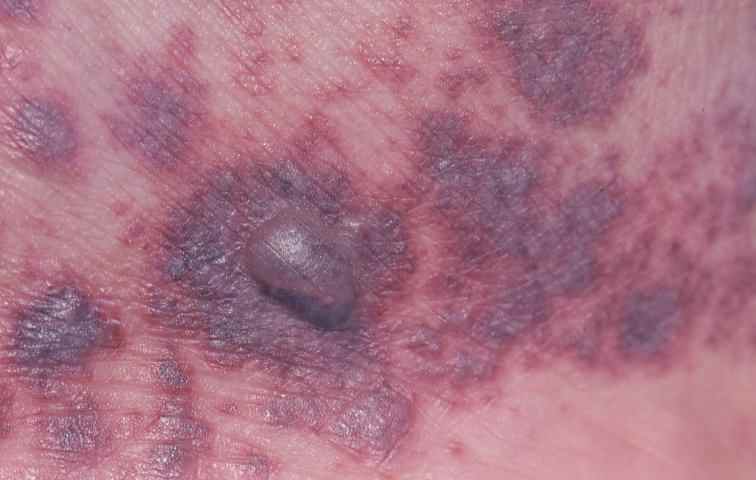
Dermite séborrhéique (DS) du visage
La dermite séborrhéique est une dermatose inflammatoire chronique des zones riches en glandes sébacées. Sur le visage, elle touche préférentiellement les sillons naso-labiaux, les sourcils, les ailes du nez, la glabelle et les bords du cuir chevelu.
| Caractéristique | Détail |
|---|---|
| Aspect typique | Plaques érythémateuses recouvertes de squames grasses jaunâtres, légèrement prurigineuses. Peau brillante, pores dilatés. |
| Mécanisme | Prolifération de Malassezia (levure lipophile saprophyte) → réaction inflammatoire Th17. Sebum anormal = substrat nutritif pour Malassezia. |
| Évolution | Chronique par poussées — aggravée par le stress, la fatigue, le froid, l’alcool, la neurologie (Parkinson, VIH). |
| Traitement de référence | Antifongiques azolés topiques (kétoconazole, ciclopirox), dermocorticoïdes courts, inhibiteurs de calcineurine en entretien. |
→ Page dédiée : Dermite séborrhéique — diagnostic et traitement complet
Téléchargez le guide complet
DERMITE SEBORRHEIQUE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
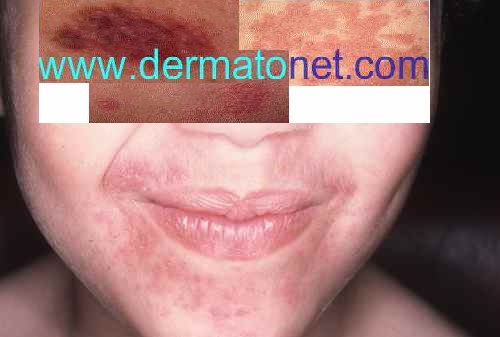
Rosacée et couperose
La rosacée est une dermatose vasculaire et inflammatoire chronique touchant le visage, préférentiellement les joues, le nez, le menton et le front. Elle évolue en quatre stades, souvent associés chez un même patient.
| Stade | Aspect clinique | Mécanisme |
|---|---|---|
| Stade I — Érythrose | Rougeurs transitoires déclenchées par la chaleur, l’alcool, le soleil, les épices, le stress (flushing). Aucune lésion permanente. | Hyperréactivité vasculaire — dilatation brutale des capillaires dermiques |
| Stade II — Couperose | Érythème permanent des joues et du nez avec télangiectasies (petits vaisseaux visibles), sensation de chaleur et de tiraillement. | Dilatation capillaire permanente + dysrégulation des récepteurs TRPV1 |
| Stade III — Rosacée papulo-pustuleuse | Papules et pustules sur fond érythémateux — ressemble à l’acné mais sans comédons. Brûlures fréquentes (plus que démangeaisons). | Inflammation périfolliculaire + activation des peptides antimicrobiens (cathélicidines) + Demodex folliculorum |
| Stade IV — Rhinophyma | Hypertrophie nodulaire du nez (nez bulbeux), pores très dilatés. Quasi exclusivement masculin. | Hyperplasie des glandes sébacées + fibrose dermique |
→ Page dédiée : Rosacée et couperose — stades, traitements, laser
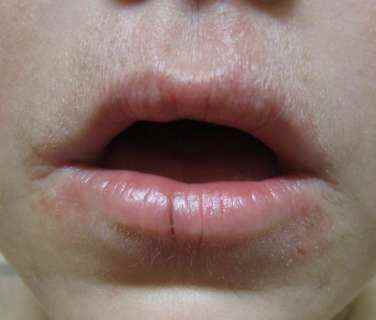
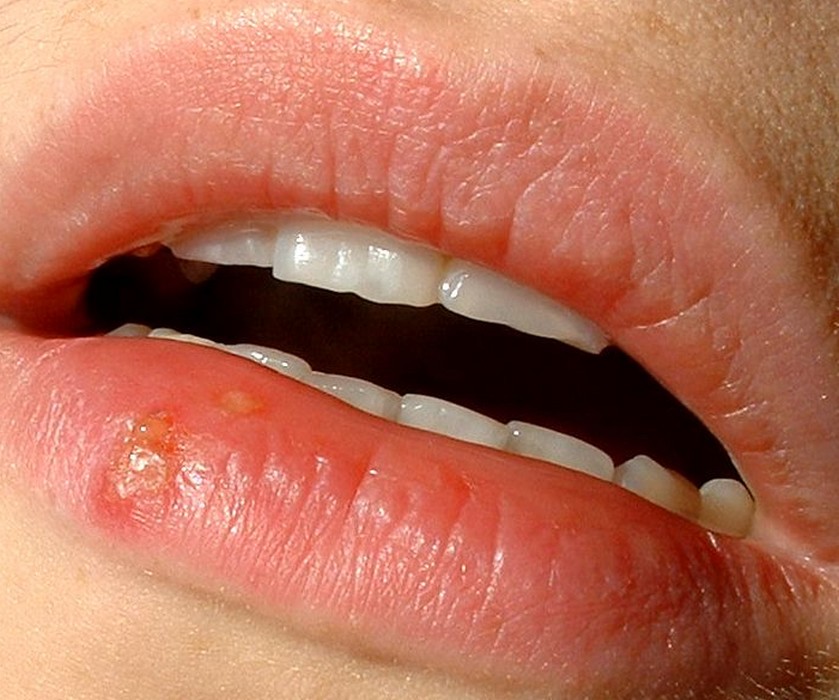
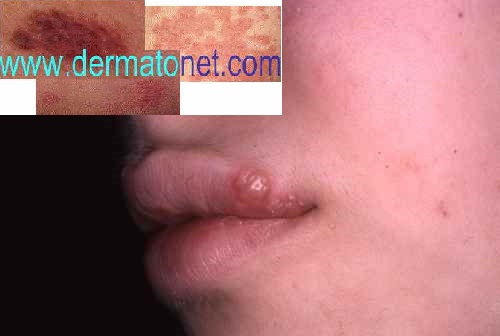
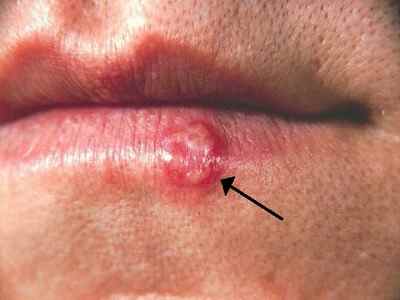
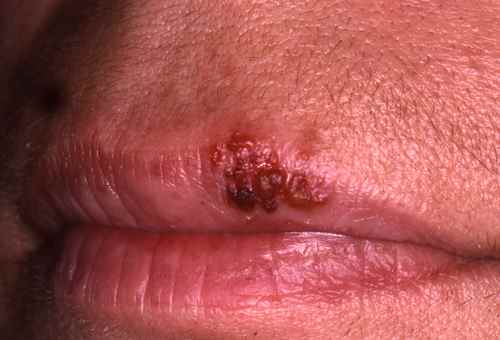
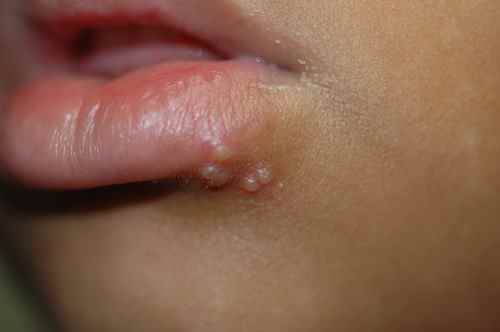
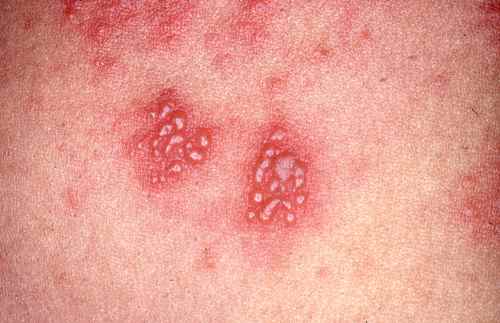
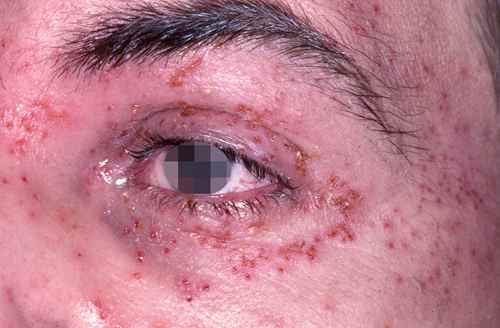
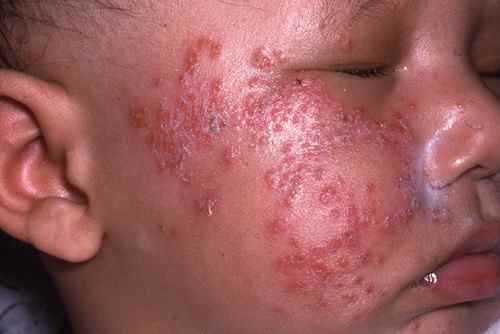
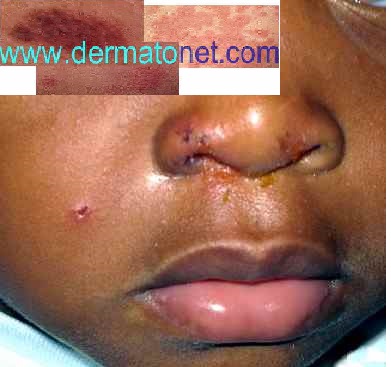
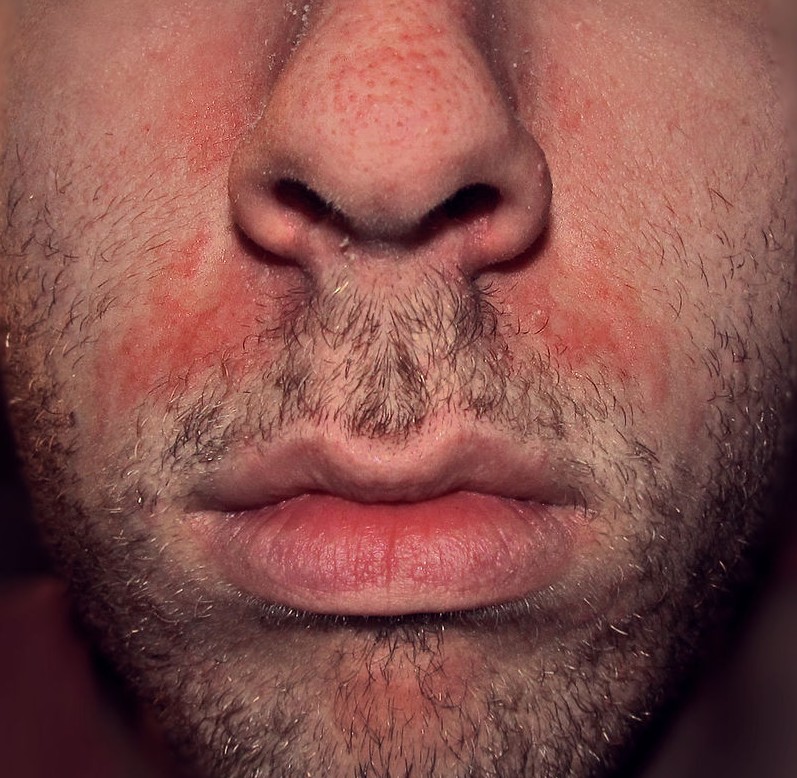
Dermite péri-orale (dermatite péri-orale)
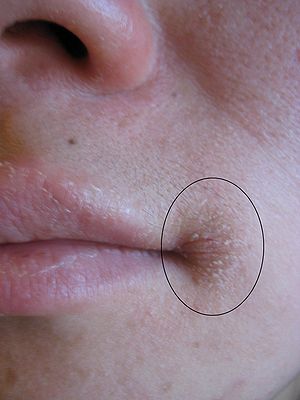
La dermite péri-orale est une dermatose inflammatoire caractérisée par de petites papules et pustules érythémateuses groupées autour de la bouche, avec respect d’un liseré blanc clair péri-labial typique. Elle peut s’étendre autour du nez (dermite péri-nasale) et autour des yeux (dermite péri-oculaire).
| Caractéristique | Détail |
|---|---|
| Population touchée | Femmes de 20 à 45 ans principalement. Possible chez l’enfant (granulomatous periorificial dermatitis). |
| Aspect clinique | Petites papules 1–2 mm érythémateuses, parfois pustuleuses, groupées en couronne autour de la bouche avec un liseré blanc péri-labial (zone de peau saine entre les lèvres et les papules). Légèrement prurigineuses ou brûlantes. |
| Causes principales | Dermocorticoïdes topiques (cause n°1 de la forme floride), fluorures des dentifrices, crèmes riches occlusives, solaires épais, maquillage couvrant. Parfois sans facteur déclenchant identifié. |
| Traitement | Arrêt de tous les topiques (dont les DC) — le rebond initial est inévitable et doit être anticipé. Métronidazole topique, doxycycline orale dans les formes sévères. |
→ Page dédiée : Dermite péri-orale — causes, traitement, rebond des dermocorticoïdes
Terrain commun : pourquoi ces trois dermatoses s’associent
La coexistence de ces trois affections n’est pas un hasard. Elles partagent plusieurs mécanismes physiopathologiques :
| Mécanisme partagé | DS | Rosacée | Dermite péri-orale |
|---|---|---|---|
| Dysbiose du microbiome cutané | ✔ Malassezia ↑ | ✔ Demodex folliculorum ↑ | ✔ déséquilibre flore folliculaire |
| Inflammation périfolliculaire | ✔ | ✔ | ✔ |
| Barrière cutanée altérée | ✔ perte hydrique ↑ | ✔ sensibilité ↑ | ✔ occlusion iatrogène |
| Sensibilité vasculaire accrue | ✔ érythème réactif | ✔ flushing, télangiectasies | ✔ érythème de contact |
| Aggravation par les corticoïdes topiques | ✔ rebond à l’arrêt | ✔ rosacée cortisonique | ✔ cause principale |
| Facteurs déclenchants communs | Stress, chaleur, alcool, soleil, produits cosmétiques occlusifs, dermocorticoïdes | ||
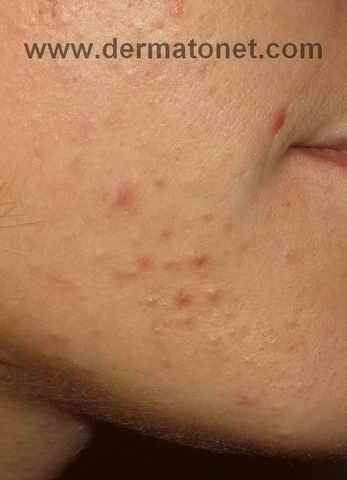
Reconnaître la dermite mixte du visage
Présentation typique
Le patient atteint de dermite mixte présente typiquement :
- Une peau réactive, sensible, qui « rougit facilement » depuis des années
- Des squames grasses dans les sillons naso-labiaux et sourcils (composante DS)
- Un érythème permanent des joues avec parfois des télangiectasies (composante rosacée)
- Des papules péri-buccales récidivantes avec sensation de brûlure (composante péri-orale)
- Un historique d’application de dermocorticoïdes — souvent en automédication prolongée
- Une intolérance aux cosmétiques habituels, notamment les crèmes riches et les solaires épais
Cartographie des lésions selon la localisation
| Zone du visage | Composante principale | Aspect |
|---|---|---|
| Sillons naso-labiaux, sourcils, glabelle | Dermite séborrhéique | Squames grasses jaunâtres sur fond érythémateux |
| Joues, nez, menton, front | Rosacée | Érythème permanent ± télangiectasies ± papulo-pustules |
| Pourtour de la bouche, péri-nasal, péri-oculaire | Dermite péri-orale/péri-nasale | Petites papules érythémateuses avec liseré péri-labial blanc |
| Tout le visage | Composante commune | Peau réactive, brûlures au contact des cosmétiques, érythème diffus |
Diagnostic différentiel
| Diagnostic à éliminer | Arguments différentiels |
|---|---|
| Acné | Comédons présents (points noirs/blancs) — absents dans la rosacée et la dermite péri-orale. Terrain plus jeune. |
| Eczéma de contact du visage | Vésicules, suintement possible, bords moins nets. Patch tests positifs. Pas de liseré péri-labial. |
| Lupus érythémateux | Érythème en aile de papillon, photosensibilité, ANA positifs, atteinte systémique possible. Biopsie et bilan immunologique. |
| Psoriasis du visage | Squames plus épaisses et sèches, atteinte des oreilles et du cuir chevelu, antécédents familiaux, ongles possiblement atteints. |
| Dermatite atopique du visage | Terrain atopique (asthme, rhinite), localisation typique aux paupières et au cou, prurit prédominant, lié aux acariens. |
| Démodécidose floride | Prolifération massive de Demodex folliculorum — pustules folliculaires diffuses, prurit nocturne, confirmer par examen direct du sébum folliculaire. |
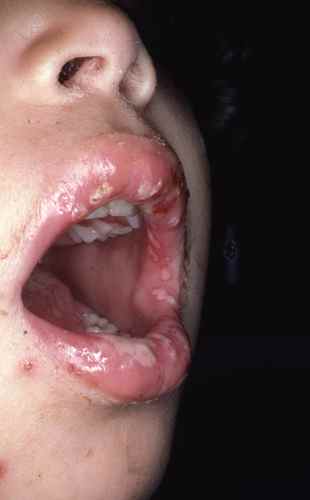
Pièges thérapeutiques et erreurs fréquentes
C’est le piège le plus fréquent dans la dermite mixte. Un DC prescrit pour une poussée de DS ou une rougeur non identifiée soulage en 48 h — ce qui renforce son utilisation. Mais à l’arrêt, le rebond est plus intense que la poussée initiale. Le patient remet du DC, et ainsi de suite. Ce tableau, appelé rosacée cortisonique ou dermite péri-orale cortisonique, peut durer des mois après l’arrêt définitif des DC.
| Erreur fréquente | Conséquence | À faire à la place |
|---|---|---|
| DC sur le visage en automédication prolongée | Rosacée cortisonique, dermite péri-orale, atrophie cutanée, télangiectasies | Consultation dermatologue — sevrage progressif accompagné |
| Antifongique seul sans traiter la rosacée | Contrôle partiel — composante vasculaire et péri-orale non traitée | Approche combinée selon les composantes présentes |
| Crèmes riches et occlusives « pour calmer » | Aggravent la DS (Malassezia) et la dermite péri-orale (occlusion) | Émollients légers non comédogènes, texture gel ou fluide |
| Acides exfoliants (AHA, BHA) pour les squames DS | Irritation sévère sur peau rosacée — brûlures, aggravation | Éviter les exfoliants sur peau rosacée active |
| Rétinoïdes topiques en première intention | Bien tolérés dans la rosacée, mais irritants initialement — aggravent la composante péri-orale | Introduire très progressivement, uniquement si rosacée prédomine |
| Solaires épais et couvrants quotidiens | Aggravent la dermite péri-orale et la DS (occlusion) | Solaires minéraux légers (SPF 30+, texture fluide) |
Stratégie thérapeutique de la dermite mixte
La prise en charge doit traiter chaque composante dans le bon ordre, en tenant compte des interactions thérapeutiques. L’objectif est d’obtenir un contrôle stable de chaque affection avec un minimum de traitements, puis un schéma d’entretien.
Phase 1 — Sevrage des dermocorticoïdes (si présents)
Phase 2 — Traitement de chaque composante
| Composante | Traitement de première intention | Entretien |
|---|---|---|
| Dermite séborrhéique | Kétoconazole 2 % crème (Kétoderm®) ou ciclopirox 1 % (Sebiprox®) — 2 à 4 semaines. DC classe I très courte durée si poussée sévère (max 7 jours). | Kétoconazole 1 application/semaine ou ciclopirox 2 ×/semaine à vie. Tacrolimus 0,03 % si intolérance aux azolés. |
| Rosacée — composante vasculaire | Brimonidine gel 0,33 % (Mirvaso®) — vasoconstricteur topique — efficace en 30 min sur le flushing et l’érythème permanent. | À la demande selon les occasions (réunion, soirée). Éviction des facteurs déclenchants : alcool, épices, soleil, chaleur. |
| Rosacée — composante papulo-pustuleuse | Ivermectine 1 % crème (Soolantra®) — traitement de référence en 2025. Action anti-Demodex + anti-inflammatoire. Ou métronidazole 0,75 % gel (Rozex®). | Ivermectine 1 ×/semaine ou métronidazole 2 ×/semaine. Doxycycline 50 mg/j (Oracea®) si forme sévère. |
| Dermite péri-orale | Arrêt total de tous les topiques (DC, crèmes, maquillage couvrant). Métronidazole 0,75 % gel. Doxycycline 100 mg/j pendant 6 à 12 semaines dans les formes sévères. | Métronidazole topique 2–3 ×/semaine. Réintroduction très prudente des cosmétiques. |
Phase 3 — Traitements physiques (rosacée vasculaire)
Lorsque la composante vasculaire de la rosacée est prédominante (télangiectasies, érythème permanent), les traitements physiques offrent les meilleurs résultats à long terme :
- Laser vasculaire (Nd:YAG 1064 nm, laser KTP 532 nm) — destruction sélective des télangiectasies et réduction de l’érythème permanent. 2 à 4 séances espacées de 4 semaines. Voir : laser cutané — indications et résultats.
- Lumière pulsée intense (IPL) — alternative au laser, efficace sur l’érythème diffus et les petites télangiectasies.
- Électrocoagulation — pour les télangiectasies isolées et bien visibles.
📅 Consulter le Dr Rousseau en téléconsultation
Soins quotidiens et cosmétiques adaptés à la dermite mixte
La routine cosmétique est un élément thérapeutique à part entière dans la dermite mixte. Les produits habituels sont souvent inadaptés — trop riches pour la composante DS, trop irritants pour la rosacée, trop occlusifs pour la dermite péri-orale.
| Étape | Recommandation | À éviter |
|---|---|---|
| Nettoyage | Gel nettoyant doux sans savon, à pH physiologique (5,5) — eau tiède, pas chaude. 1 à 2 ×/j. Rincer abondamment. | Savon alcalin, gommages, brosses exfoliantes, eau chaude |
| Hydratation | Crème ou fluide non comédogène, sans alcool, sans parfum, sans lanoline. Texture légère (émulsion huile-dans-eau). Appliquer hors zones péri-orales et sillons si DS active. | Crèmes riches (beurre de karité, vaseline, huiles végétales pures), pétrolatum sur les zones sébo-actives |
| Protection solaire | Obligatoire — SPF 50, formulation minérale (dioxyde de titane, oxyde de zinc), texture fluide non grasse. Le soleil aggrave les trois composantes. | Solaires chimiques parfumés, formulations très épaisses et couvrantes (aggravent la dermite péri-orale) |
| Maquillage | Fond de teint minéral léger si nécessaire. Démaquillage doux à l’eau micellaire sans alcool. | Fond de teint couvrant occlusif (aggrave la dermite péri-orale), huiles démaquillantes (aggravent la DS) |
| Actifs cosmétiques à privilégier | Niacinamide (anti-inflammatoire, régulateur sébum), azelaic acid (rosacée), acide hyaluronique (hydratation légère), bisabolol, extrait de centella asiatica | AHA/BHA (irritants sur rosacée), vitamine C pure à forte concentration (irritante), rétinoïdes sans prescription médicale |
Pages associées — cluster rougeurs du visage
→ Rosacée et couperose — stades, traitements, laser
→ Dermite séborrhéique du visage et du cuir chevelu
→ Dermite péri-orale — causes, sevrage DC, traitement
→ Rougeurs du visage — toutes les causes
→ Plaques rouges du visage
→ Rougeurs et plaques du visage
→ Eczéma du visage
→ Acné — diagnostic différentiel
→ Laser cutané — télangiectasies et rosacée
→ Dr Ludovic Rousseau — dermatologue
Questions fréquentes sur la dermite mixte du visage
Comment savoir si j’ai une dermite mixte ou juste une dermite séborrhéique ?
La DS seule touche les sillons naso-labiaux et sourcils avec des squames grasses — sans rougeur permanente des joues ni papules péri-buccales. La dermite mixte associe ces squames à un érythème stable des joues (rosacée) et/ou des papules autour de la bouche (dermite péri-orale). Si votre peau « rougit facilement », que vous ressentez des brûlures au contact des cosmétiques habituels, et que plusieurs zones du visage sont touchées avec des aspects différents — la dermite mixte est probable.
Peut-on utiliser des dermocorticoïdes sur le visage dans la dermite mixte ?
Très exceptionnellement et très brièvement (maximum 5–7 jours), uniquement sur prescription médicale, pour une poussée sévère de DS. Jamais en automédication, jamais en entretien. Les DC sont contre-indiqués dans la rosacée et la dermite péri-orale — ils aggravent les deux à l’arrêt. Ils doivent être remplacés par les inhibiteurs de calcineurine (tacrolimus, pimécrolimus) en entretien des zones sensibles.
La dermite mixte est-elle liée à Demodex folliculorum ?
Demodex folliculorum, acarien microscopique commun du follicule pileux, joue un rôle dans la rosacée papulo-pustuleuse et possiblement dans la dermite péri-orale. Sa prolifération est favorisée par les DC (qui l’immunosuppression locale) et les crèmes riches (qui constituent son substrat nutritif). L’ivermectine topique (Soolantra®) est le seul traitement ciblant spécifiquement Demodex avec une efficacité démontrée sur la rosacée.
Combien de temps dure le traitement de la dermite mixte ?
Il n’y a pas de guérison définitive — il s’agit de maladies chroniques. En revanche, un traitement bien conduit permet d’atteindre un état de contrôle stable (peau calme, sans poussée) en 2 à 4 mois, maintenu ensuite par un schéma d’entretien minimal. Le sevrage des DC, s’il y en a, est la phase la plus longue et la plus difficile (2 à 6 semaines de rebond).
Le laser peut-il traiter la dermite mixte en entier ?
Le laser vasculaire traite efficacement la composante vasculaire de la rosacée (télangiectasies, érythème permanent). Il n’agit pas sur la DS ni sur la dermite péri-orale — ces composantes nécessitent leurs traitements spécifiques. Le laser est un complément du traitement médical, pas un remplacement.
Quels actifs cosmétiques sont compatibles avec la dermite mixte ?
Les actifs les mieux tolérés sont la niacinamide (4–5 %), l’acide azélaïque (10–20 % en formule cosmétique ou médicale), l’acide hyaluronique (hydratation sans occlusion), la centella asiatica et le bisabolol. À éviter : AHA, BHA, vitamine C irritante, rétinoïdes sans encadrement médical, huiles végétales pures sur les zones sébo-actives.
Références scientifiques
- 📚 Rosacée — physiopathologie et traitements 2023 — PubMed 28261144
- 📚 Dermite séborrhéique — rôle de Malassezia et options thérapeutiques — PubMed 30761468
- 📚 Dermite péri-orale — revue clinique et traitement — PubMed 21338434
Voir aussi :
Rosacée |
Dermite séborrhéique |
Dermite péri-orale |
Rougeurs du visage |
Laser vasculaire |
Téléconsultation dermatologue
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
PEAU SENSIBLE – REACTIVE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…