Tralokinumab (Adtralza®) : biothérapie de la dermatite atopique sévère
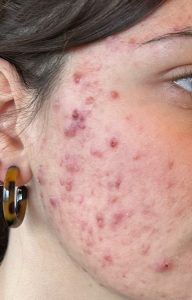
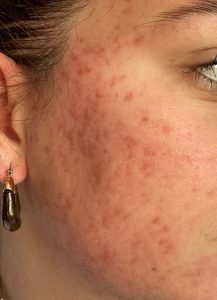
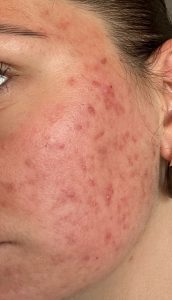
Le tralokinumab (nom commercial Adtralza®) est un anticorps monoclonal ciblant spécifiquement l’interleukine-13 (IL-13), l’une des cytokines centrales de l’inflammation de la dermatite atopique. Approuvé en Europe en 2021 et disponible en France, il constitue une alternative au dupilumab pour les patients adultes dont l’eczéma sévère ne répond pas aux traitements conventionnels.
Dermatite atopique sévère ou résistante aux traitements habituels ? Consultez le Dr Rousseau, dermatologue, en téléconsultation :
📅 Téléconsultation avec le dermatologue
Mécanisme d’action — pourquoi cibler l’IL-13 ?
La dermatite atopique est une maladie inflammatoire chronique de la peau dans laquelle la voie Th2 est hyperactivée. Les deux cytokines principales de cette voie sont l’IL-4 et l’IL-13. Ces interleukines provoquent :
- La rupture de la barrière cutanée (réduction de la filaggrine et des céramides)
- Le prurit intense par activation des neurones sensitifs cutanés
- La réponse IgE et la sensibilisation allergique
- L’inflammation et la lichenification cutanée chronique
Le tralokinumab est un anticorps monoclonal IgG4 qui se fixe spécifiquement sur l’IL-13 et bloque sa liaison à ses récepteurs (IL-13Rα1 et IL-13Rα2), neutralisant ainsi l’inflammation Th2. Contrairement au dupilumab qui bloque à la fois l’IL-4 et l’IL-13 (via le récepteur partagé IL-4Rα), le tralokinumab cible exclusivement l’IL-13.
💡 Pourquoi l’IL-13 spécifiquement ? Des études ont montré que l’IL-13 est la cytokine dominante dans la phase chronique et lichenifiée de la dermatite atopique — là où le prurit et l’épaississement cutané sont les plus marqués. Cibler l’IL-13 seule permettrait de neutraliser ce mécanisme spécifique avec potentiellement moins d’effets sur d’autres voies immunologiques.
Tralokinumab vs dupilumab — comparatif
| Tralokinumab (Adtralza®) | Dupilumab (Dupixent®) | |
| Cible | IL-13 seule | Récepteur IL-4Rα (bloque IL-4 + IL-13) |
| Efficacité globale | IGA 0/1 à S16 : 25–38% (études ECZTRA) EASI-75 à S16 : 35–40% |
IGA 0/1 à S16 : 36–39% (études SOLO) EASI-75 à S16 : 44–51% |
| Effet sur le prurit | Réduction rapide — NRS prurit ≥4 points à S16 dans ~50% des cas | Réduction rapide et marquée — légèrement supérieure en moyenne |
| Conjonctivite | ~7% (études ECZTRA) — moins fréquente que dupilumab | ~10–20% — effet secondaire caractéristique |
| Injection | 600 mg (J0 + S2) puis 300 mg toutes les 2 semaines Possible toutes les 4 semaines chez les patients bien contrôlés |
600 mg (J0) puis 300 mg toutes les 2 semaines |
| AMM Europe | Adultes ≥18 ans (2021). Extension adolescents 12–17 ans en cours | Adultes, adolescents 12+ ans, enfants 6+ ans |
| Compatibilité vaccins vivants | Déconseillée pendant le traitement | Déconseillée pendant le traitement |
💡 En pratique : les méta-analyses directes et indirectes suggèrent que le dupilumab a une efficacité légèrement supérieure en termes de clearance cutanée globale, mais le tralokinumab présente un avantage notable sur la conjonctivite — l’effet secondaire le plus gênant du dupilumab. Pour les patients qui ont arrêté le dupilumab en raison d’une conjonctivite sévère, le tralokinumab est une alternative de premier choix.
Téléchargez le guide complet
DUPILUMAB ET BIOTHERAPIES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Indications et critères de prescription en France
Le tralokinumab est indiqué chez les adultes atteints de dermatite atopique modérée à sévère dont la maladie n’est pas suffisamment contrôlée par :
- Les dermocorticoïdes et immunosuppresseurs topiques (tacrolimus, pimécrolimus)
- Au moins un traitement systémique conventionnel (ciclosporine, méthotrexate) ou en cas de contre-indication à ces traitements
Il est prescrit en initiation par un dermatologue (ou médecin spécialisé), avec réévaluation à 16 semaines. La poursuite est recommandée si une amélioration cliniquement significative est obtenue (IGA ≤ 2 ou EASI-50).
Protocole d’injection
| Phase | Dose | Rythme |
| Dose de charge | 600 mg (4 injections de 150 mg) | J0 (2 injections) + S2 (2 injections) |
| Dose d’entretien standard | 300 mg (2 injections de 150 mg) | Toutes les 2 semaines |
| Espacement possible | 300 mg | Toutes les 4 semaines — chez les patients bien contrôlés après 16 semaines |
Les injections sont réalisées en sous-cutané — abdomen, cuisse ou bras. Après formation, le patient peut se les administrer lui-même à domicile avec le stylo auto-injecteur. Le médicament se conserve au réfrigérateur (2–8°C) et peut être sorti 30 minutes avant l’injection pour être à température ambiante.
Effets secondaires
| Effet secondaire | Fréquence | Conduite à tenir |
| Réactions au site d’injection | Très fréquent (~18%) — rougeur, douleur, prurit locaux | Régressent spontanément, alterner les sites |
| Infections des voies aériennes supérieures | Fréquent (~22%) | Traitement habituel — pas d’arrêt du tralokinumab sauf infection grave |
| Conjonctivite | ~7% — moins fréquente que dupilumab | Larmes artificielles, avis ophtalmologique si persistante |
| Conjonctivite allergique | Peu fréquent | Collyres antihistaminiques |
| Réaction allergique sévère | Rare | Arrêt immédiat, appel 15 |
💡 Avantage notable sur la conjonctivite : dans les études ECZTRA, la conjonctivite était rapportée dans ~7% des cas sous tralokinumab, contre 10 à 20% sous dupilumab dans les études SOLO. Pour les patients présentant des yeux secs ou une kératoconjonctivite atopique préexistante, le tralokinumab peut être préférable.
Remboursement en France
Le tralokinumab (Adtralza®) est remboursé par l’Assurance maladie en France pour les adultes atteints de dermatite atopique modérée à sévère en échec aux traitements conventionnels. La prescription initiale est réservée aux dermatologues, dans le cadre d’une autorisation de mise sur le marché et des recommandations de la HAS.
Sources
- Silverberg JI et al. Tralokinumab ECZTRA 3 — N Engl J Med 2021
- Wollenberg A et al. Tralokinumab ECZTRA 1&2 — N Engl J Med 2021
- HAS — Avis tralokinumab dermatite atopique
- Société Française de Dermatologie — sfd.fr
Questions fréquentes sur le tralokinumab
Quelle différence entre tralokinumab et dupilumab pour l’eczéma ?
Les deux sont des biothérapies anti-Th2 pour la dermatite atopique sévère, mais leurs cibles diffèrent. Le dupilumab bloque le récepteur IL-4Rα, neutralisant à la fois l’IL-4 et l’IL-13. Le tralokinumab cible uniquement l’IL-13. En pratique, les efficacités globales sont comparables, avec un léger avantage du dupilumab sur la clearance cutanée dans les méta-analyses indirectes. L’avantage du tralokinumab est la moindre fréquence de conjonctivite (~7% vs 10–20%) — ce qui en fait le choix préférentiel chez les patients avec atteinte oculaire ou ayant arrêté le dupilumab pour ce motif.
Peut-on espacer les injections de tralokinumab à une fois par mois ?
Oui — c’est un avantage notable d’Adtralza®. Chez les patients qui ont atteint un bon contrôle de leur dermatite atopique après 16 semaines de traitement, le dermatologue peut envisager de passer à une injection de 300 mg toutes les 4 semaines au lieu de 2. Ce schéma allégé améliore la qualité de vie et réduit les contraintes du traitement. Si la maladie se réactive, on revient au rythme bihebdomadaire.
Peut-on utiliser les dermocorticoïdes en même temps que le tralokinumab ?
Oui — l’association est fréquente et recommandée, notamment en début de traitement ou lors des poussées résiduelles. Le tralokinumab ne remplace pas immédiatement les dermocorticoïdes — il faut 4 à 16 semaines pour atteindre l’efficacité maximale. Pendant cette période, les dermocorticoïdes assurent un contrôle de confort. À long terme, l’objectif est de réduire progressivement leur usage.
Le tralokinumab est-il compatible avec la grossesse ?
Les données chez la femme enceinte sont insuffisantes pour établir la sécurité du tralokinumab pendant la grossesse. Par précaution, il est recommandé d’éviter le traitement pendant la grossesse et d’utiliser une contraception efficace pendant le traitement et pendant au moins 16 semaines après la dernière injection. En cas de grossesse survenant sous traitement, contacter immédiatement le dermatologue prescripteur.
Voir aussi : Dermatite atopique / Traitements de l’eczéma / Dermocorticoïdes