Verrues chez l’enfant : particularités, évolution et traitement
Les verrues sont particulièrement fréquentes chez l’enfant — elles constituent l’une des dermatoses virales les plus communes en pédiatrie. Si leurs causes sont identiques à celles de l’adulte (papillomavirus humains HPV), leur prise en charge diffère sur plusieurs points essentiels : tolérance au traitement, risque de contagion en collectivité, décision de traiter ou d’attendre, et terrains particuliers. Une verrue plantaire douloureuse qui empêche un enfant de marcher ne se gère pas comme un papillome discret sur la main d’un adulte.
Verrue chez votre enfant — diagnostic incertain ou résistante au traitement ?
📅 Téléconsultation pédiatrique avec le dermatologue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Épidémiologie |
Formes cliniques |
Verrues et collectivité |
Traiter ou attendre ? |
Traitements adaptés à l’enfant |
Terrains particuliers |
Tableau récapitulatif |
Questions fréquentes
Pourquoi les verrues sont-elles si fréquentes chez l’enfant ?
Les verrues touchent 10 à 20 % des enfants en âge scolaire, contre 5 à 10 % de la population générale. Cette surreprésentation s’explique par plusieurs facteurs combinés :
- Un système immunitaire encore immature, moins efficace pour éliminer le HPV avant qu’il ne s’exprime
- Une vie en collectivité intense (piscine scolaire, vestiaires, sports collectifs) favorisant la contamination indirecte
- Des microtraumatismes cutanés fréquents (genoux, pieds, mains) qui facilitent la pénétration du virus
- Des comportements à risque : se ronger les ongles, gratter ses lésions, marcher pieds nus dans les vestiaires
Le pic de fréquence se situe entre 5 et 15 ans. Avant 2 ans, une verrue est exceptionnelle et doit faire évoquer un déficit immunitaire.
Formes cliniques les plus fréquentes chez l’enfant
Toutes les formes de verrues peuvent survenir chez l’enfant, mais certaines sont nettement prédominantes. Pour une description complète de chaque type, voir l’article général sur les verrues.
Verrues plantaires — la plainte principale
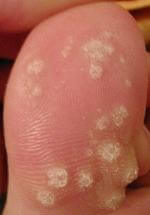
Les verrues plantaires représentent la cause la plus fréquente de consultation pour verrue chez l’enfant — surtout après la rentrée scolaire et la reprise de la piscine. La myrmécie (HPV1, profonde et douloureuse) est celle qui motive le plus souvent la consultation, pouvant gêner la marche et la pratique sportive. Les verrues en mosaïque (HPV2), moins douloureuses, sont parfois découvertes fortuitement.
Chez l’enfant, la verrue plantaire doit être distinguée d’un cor ou durillon : la verrue saigne au curetage (points noirs = capillaires thrombosés) et interrompt les dermatoglyphes, contrairement au cor.
Verrues des mains et des doigts — dissémination par morsure
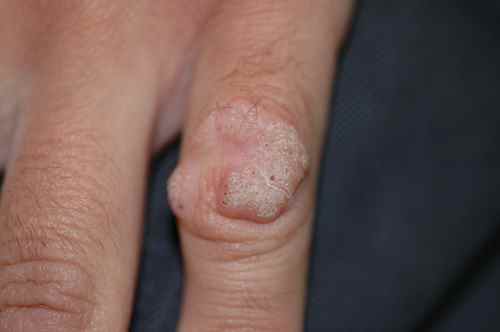
Les verrues vulgaires des mains sont très fréquentes, avec une particularité pédiatrique importante : l’onychophagie (se ronger les ongles) favorise une dissémination massive autour des ongles et sur les lèvres. Les verrues péri-unguéales sont souvent multiples, récidivantes, et peuvent déformer la tablette unguéale. Il est impératif d’expliquer à l’enfant — et aux parents — que gratter ou mordre les verrues est le principal facteur d’aggravation.
Verrues du genou — liées aux chutes
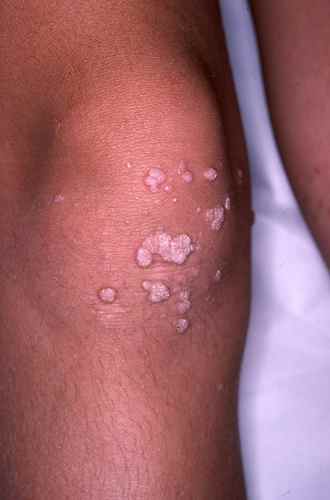
Les verrues du genou sont quasi-exclusives à l’enfant. Elles sont directement liées aux microtraumatismes répétés lors des chutes et jeux. Souvent multiples et groupées, elles régressent fréquemment d’elles-mêmes dès que les chutes deviennent moins fréquentes avec l’âge.
Verrues planes du visage — souvent méconnues
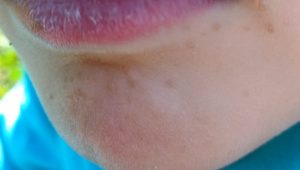
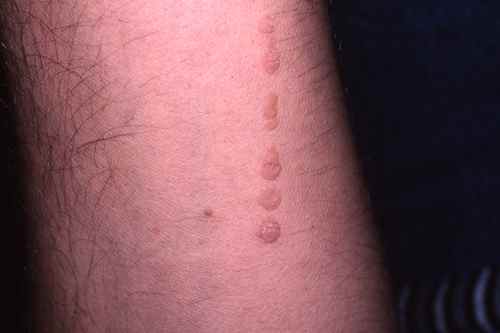
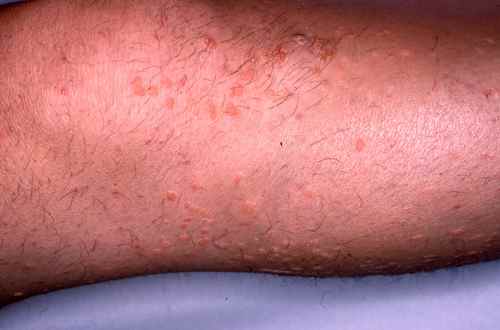
Les verrues planes du visage sont fréquemment non diagnostiquées chez l’enfant car très discrètes — petites papules chamois-brun à peine surélevées, souvent confondues avec de l’eczéma ou de simples taches. Elles se disséminent facilement le long des lignes de grattage ou de frottement. Leur traitement est délicat sur le visage : la cryothérapie doit être prudente pour éviter les cicatrices, et les acides sont contre-indiqués sur cette zone.
Papillomes verruqueux — attention au rasage chez l’adolescent
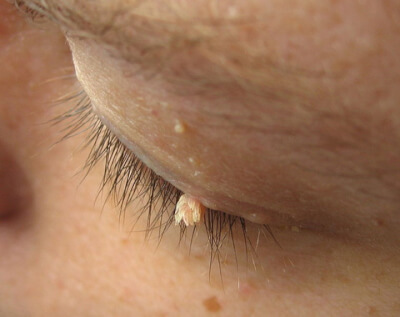
Les papillomes verruqueux filiformes apparaissent surtout sur le visage et le cou. Chez l’adolescent qui commence à se raser, ils représentent un risque majeur de dissémination en plaques sur toute la zone rasée — il faut impérativement les traiter avant la première utilisation du rasoir.
Verrues et collectivité — que faire à l’école, à la piscine ?
Les verrues ne justifient aucune éviction scolaire. En revanche, certaines précautions limitent la contagion :
- Piscine : port de chaussons de bain obligatoire dans les vestiaires et sur les plages. La piscine n’est pas contre-indiquée, mais la verrue doit être recouverte d’un pansement waterproof.
- Sport : pas de contre-indication. Éviter les pieds nus dans les vestiaires collectifs.
- À la maison : ne pas partager serviettes, chaussettes ni chaussures avec la fratrie. Prévoir une sortie de bain personnelle.
- Comportement : expliquer à l’enfant de ne pas toucher, gratter ni mordre ses verrues — c’est le principal vecteur d’auto-contamination.
Traiter ou attendre ? La question clé chez l’enfant
Chez l’enfant, la question se pose différemment que chez l’adulte. La guérison spontanée est plus fréquente et plus rapide que chez l’adulte — environ 65 % des verrues disparaissent en 2 ans, et jusqu’à 80 % en 4 ans. L’immunité de l’enfant finit le plus souvent par reconnaître et éliminer le virus.
Le traitement est cependant indiqué dans les situations suivantes :
- Verrue plantaire douloureuse gênant la marche ou le sport
- Verrues multiples en extension rapide malgré les mesures d’hygiène
- Verrue péri-unguéale menaçant de déformer l’ongle
- Papillome verruqueux chez un adolescent avant la première utilisation du rasoir
- Retentissement psychologique significatif (moqueries, refus d’aller à la piscine)
- Enfant immunodéprimé — ne pas attendre la guérison spontanée
À l’inverse, l’abstention thérapeutique est raisonnable pour une verrue unique, non douloureuse, non évolutive chez un jeune enfant bien immunocompétent — à condition de surveiller son évolution.
Hésitation entre traiter et attendre ? Le Dr Rousseau peut vous orienter en téléconsultation :
📅 Téléconsultation avec le dermatologue
Traitements adaptés à l’enfant
Les mêmes traitements que chez l’adulte sont disponibles, mais leur utilisation doit tenir compte de la tolérance de l’enfant à la douleur et des zones à risque cicatriciel. Pour le détail complet des traitements, voir l’article sur le traitement des verrues.
Acide salicylique — première intention
Traitement de première intention chez l’enfant, indolore, applicable à domicile. Efficace sur les verrues vulgaires et plantaires non trop profondes. Nécessite une application quotidienne et régulière sur plusieurs semaines. À éviter sur le visage chez l’enfant. Le dermatologue prescrit des préparations magistrales souvent très efficaces chez l’enfant
Cryothérapie à l’azote liquide — efficace mais douloureuse
Très efficace mais douloureuse — souvent mal tolérée avant 6-7 ans. Une anesthésie topique (crème EMLA) peut être appliquée 1h avant la séance pour améliorer le confort. Nécessite plusieurs séances. À manier avec précaution sur le visage pour éviter les cicatrices hypopigmentées.
Laser CO₂ — pour les cas résistants
Réservé aux verrues multiples ou résistantes aux autres traitements. Réalisé sous anesthésie locale ou générale selon l’âge et le nombre de lésions. Résultats durables mais récidives possibles.
Dermatoscopie de contrôle
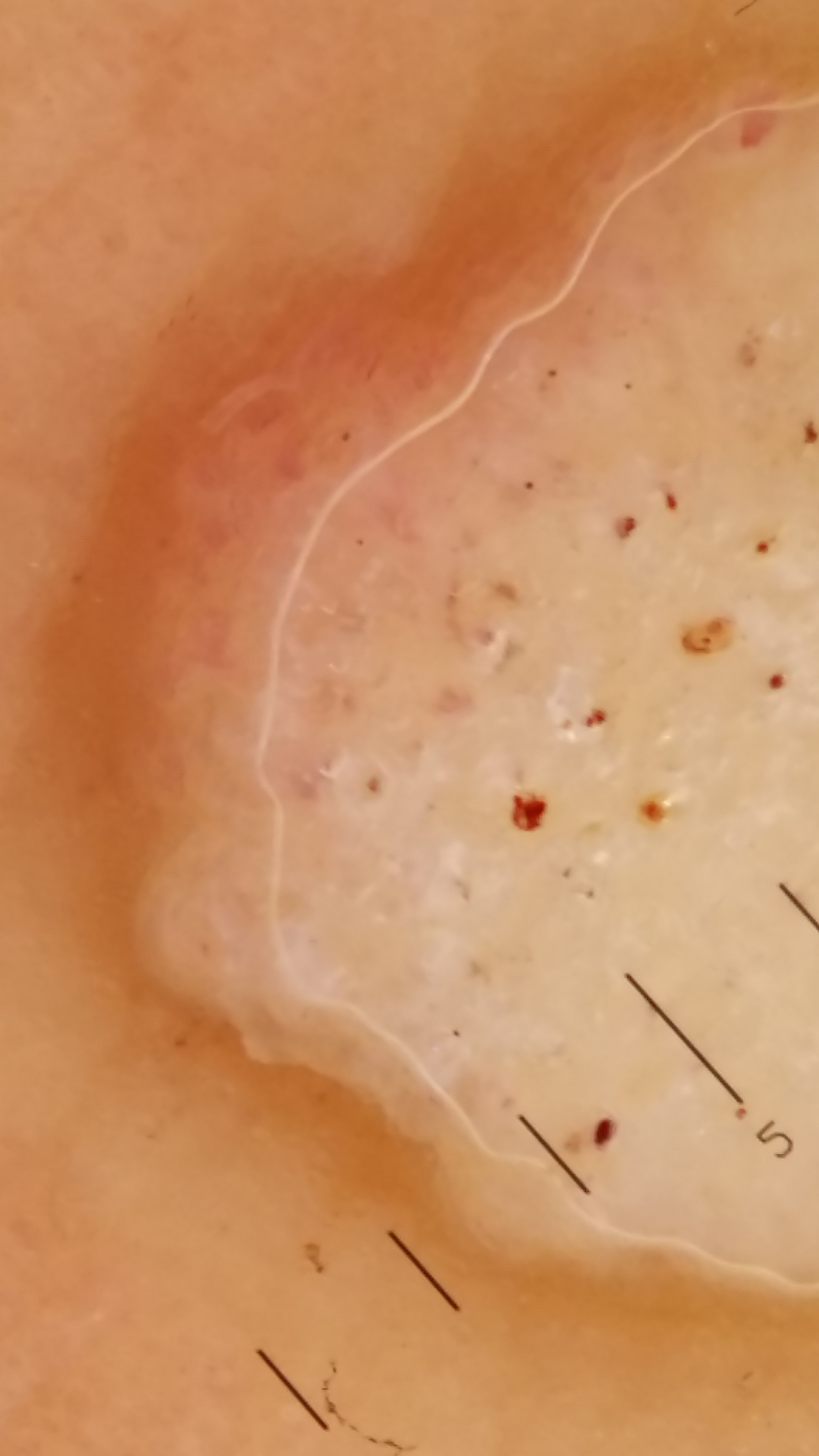
La dermatoscopie est utile non seulement pour le diagnostic initial mais aussi pour confirmer la guérison après traitement — la disparition des capillaires thrombosés (points noirs) et la réapparition des dermatoglyphes signent l’éradication de la verrue.
Terrains particuliers
Enfant atopique
Les enfants souffrant de dermatite atopique présentent un risque accru de verrues multiples et disséminées — la barrière cutanée altérée facilite la pénétration du HPV. Les verrues planes y sont particulièrement fréquentes. Le traitement doit être coordonné avec la prise en charge de l’eczéma.
Enfant immunodéprimé
Chez l’enfant sous immunosuppresseurs (greffé, traitement corticoïde prolongé, chimiothérapie), les verrues peuvent être massives, résistantes et très étendues. La guérison spontanée ne doit pas être attendue. Une prise en charge dermatologique spécialisée est indispensable, en lien avec l’équipe médicale suivant l’immunodépression.
Adolescent — attention à la dissémination par rasage
L’adolescent qui commence à se raser présente un risque spécifique : un papillome verruqueux ou des verrues planes passés inaperçus peuvent se disséminer massivement en quelques semaines sur toute la zone de rasage. Un examen dermatologique avant le premier rasage est conseillé en cas de lésions suspectes sur le visage.
Tableau récapitulatif — verrues de l’enfant
| Type | Particularité pédiatrique | Traiter ou attendre ? | Traitement de choix |
|---|---|---|---|
| Plantaire (myrmécie) | Douloureuse, gêne sportive | Traiter si douloureuse | Acide salicylique + cryothérapie |
| Plantaire (mosaïque) | Souvent asymptomatique | Attendre possible | Acide salicylique |
| Mains / doigts | Aggravée par onychophagie | Traiter si multiples | Acide salicylique + cryothérapie |
| Genou | Quasi-exclusive à l’enfant | Attendre souvent suffisant | Acide salicylique |
| Planes du visage | Souvent méconnues, grattage | Attendre — traitement délicat | Cryothérapie prudente |
| Papillome verruqueux | Risque dissémination rasage | Traiter avant premier rasage | Cryothérapie / laser |
Questions fréquentes
Mon enfant a une verrue plantaire douloureuse — doit-on traiter ou attendre ?
Une verrue plantaire qui gêne la marche ou la pratique sportive doit être traitée sans attendre. L’association acide salicylique à domicile et cryothérapie chez le dermatologue est le traitement de référence. Si la douleur lors de la cryothérapie est un frein, une crème anesthésiante (EMLA) appliquée 1h avant améliore nettement le confort de l’enfant.
Mon enfant se ronge les ongles et a des verrues partout autour — que faire ?
L’onychophagie est le principal facteur d’aggravation des verrues péri-unguéales. Il faut traiter les verrues existantes ET travailler sur l’arrêt de l’onychophagie (vernis amer, accompagnement comportemental). Sans cela, le traitement des verrues sera un combat sans fin — les récidives seront systématiques.
Mon enfant peut-il aller à la piscine avec ses verrues ?
Oui — les verrues ne sont pas une contre-indication à la piscine. Il faut couvrir la verrue d’un pansement waterproof, porter des chaussons de bain dans les vestiaires et sur les plages, et ne pas partager serviettes ni chaussures. Aucune éviction n’est recommandée.
À quel âge les verrues apparaissent-elles chez l’enfant ?
Le pic de fréquence se situe entre 5 et 15 ans, coïncidant avec l’entrée en collectivité et la pratique de la piscine. Une verrue avant 2 ans est exceptionnelle et doit faire évoquer un déficit immunitaire — consultez un dermatologue.
Les verrues de mon enfant peuvent-elles contaminer toute la famille ?
Oui, le risque existe — surtout pour les enfants en bas âge et les personnes immunodéprimées au sein du foyer. Les mesures simples suffisent dans la grande majorité des cas : ne pas partager serviettes et chaussettes, prévoir une sortie de bain personnelle, et expliquer à l’enfant de ne pas gratter ses verrues.
📅 Consulter le Dr Rousseau en téléconsultation
→ Article général sur les verrues | → Traitement des verrues
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
VERRUE VISAGE : soigner et enlever une verrue du nez, du menton, du front
Verrue sur le visage : types, photos et traitements
Une verrue sur le visage — sur le nez, le menton, le front, la paupière ou dans la barbe — est fréquente et bénigne. Elle est due au papillomavirus humain (HPV) et peut être traitée de plusieurs façons selon son type et sa localisation. Voici comment la reconnaître et s’en débarrasser efficacement.
Verrue qui résiste ou localisée près de l’œil ? Consultez le Dr Rousseau, dermatologue, en téléconsultation :
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Cet article en vidéo
Qu’est-ce qu’une verrue du visage ?
Les verrues sont dues à une infection de la peau par les papillomavirus humains (HPV). Le virus pénètre par de petites lésions cutanées et provoque une prolifération locale des cellules de la peau. Le visage est une zone fréquemment touchée car le grattage, le rasage et le contact main-visage favorisent la contamination.
Les verrues du visage sont bénignes et non dangereuses. La majorité régressent spontanément en 2 à 4 ans, mais un traitement est recommandé pour éviter leur multiplication et leur transmission à l’entourage.
Les 3 types de verrues du visage
1. Les papillomes verruqueux — verrues en tétine
Ce sont les verrues les plus reconnaissables sur le visage : elles se présentent comme de petites excroissances en relief, en forme de « tétine » ou de chou-fleur. Elles siègent le plus souvent sur le nez et les paupières.
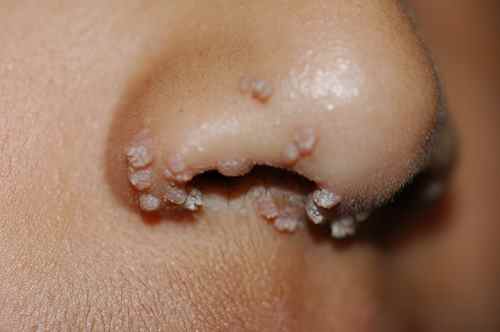

💡 Verrue sur la paupière : la proximité de l’œil contre-indique les traitements chimiques agressifs (acide, azote liquide à fort dosage). Seule une prise en charge par le dermatologue est recommandée pour cette localisation.
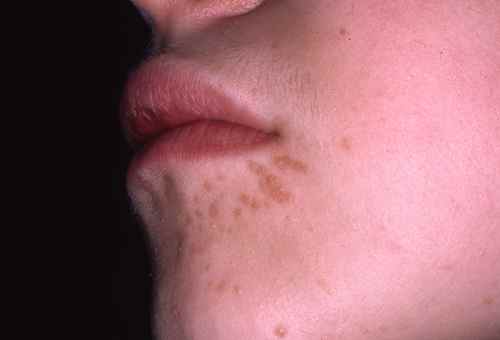
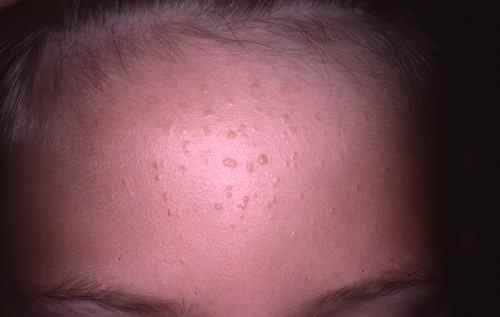
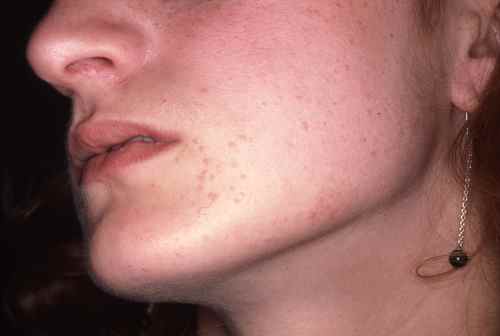
2. Les verrues planes
Les verrues planes sont superficielles, souvent de couleur chair ou légèrement rosée, à peine surélevées. Elles peuvent être nombreuses et difficiles à voir à l’œil nu. Elles prédominent sur le front et le menton et se disséminent facilement par le grattage.
3. Les verrues de la barbe chez l’homme
Chez l’homme, les verrues peuvent se disséminer dans la zone de rasage (joues, cou, menton) en raison du microcoupures créées par le rasoir qui propagent le HPV d’une zone à l’autre. Elles sont particulièrement difficiles à traiter car très nombreuses. Il est recommandé d’arrêter temporairement le rasage mécanique et de passer à un rasoir électrique ou à la dépilatory le temps du traitement.
Comment distinguer une verrue d’autre chose sur le visage ?
Certaines lésions peuvent ressembler à une verrue du visage sans en être une :
| Lésion | Aspect | Différence clé |
| Verrue | Excroissance rugueuse ou plaque plane | Surface irrégulière, points noirs visibles |
| Molluscum contagiosum | Petite papule nacrée ombiliquée | Centre creux caractéristique, souple |
| Kératose séborrhéique | Plaque marron-beige collée | Aspect « posé sur la peau », non virale |
| Grain de milium | Petit kyste blanc dur | Sous la paupière, blanc nacré |
| Carcinome basocellulaire | Papule perlée ou ulcérée | Ne régresse pas, bord perlé — consultez |
⚠️ Toute lésion qui saigne, s’ulcère ou ne régresse pas en plusieurs mois doit être montrée à un dermatologue pour éliminer une lésion précancéreuse ou cancéreuse.
Traitements des verrues du visage
Le traitement dépend du type de verrue et de sa localisation. Sur le visage, les zones à risque cicatriciel (nez, paupières) imposent une prudence particulière. Tous les traitements sont réalisés ou prescrits par un médecin ou dermatologue.
Azote liquide (cryothérapie)
Le traitement de référence pour les papillomes verruqueux. Le dermatologue applique de l’azote liquide (-196°C) sur la verrue, provoquant sa nécrose. Plusieurs séances sont souvent nécessaires (toutes les 2 à 3 semaines). Sur le visage, les dosages sont adaptés pour limiter le risque de cicatrice hypopigmentée.
Trétinoïne locale (pour les verrues planes)
La crème à la trétinoïne (rétinoïde) est le traitement de choix pour les verrues planes du visage. Elle exerce une action kératolytique progressive et est bien tolérée sur peau du visage. Le traitement dure plusieurs semaines à plusieurs mois.
Laser CO₂ ou Er:YAG
Le laser est indiqué pour les verrues résistantes ou multiples, notamment dans la zone de la barbe. Il permet une destruction précise avec un risque cicatriciel maîtrisé entre les mains d’un dermatologue expérimenté.
Électrocoagulation
Utilisée pour les papillomes verruqueux isolés. Le dermatologue détruit la verrue par courant électrique sous anesthésie locale. Résultats rapides mais risque de petite cicatrice.
Imiquimod (Aldara*)
Crème immunomodulatrice qui stimule les défenses locales contre le HPV. Utilisée principalement pour les verrues planes résistantes. Peut provoquer une réaction inflammatoire locale (rougeur, croûtes) qui fait partie du mécanisme d’action.
Comment éviter de propager les verrues sur le visage ?
- Éviter de toucher ou de gratter les verrues (les points noirs sont du virus)
- Ne pas se mettre les doigts dans le nez ni manipuler les boutons du visage
- Chez l’homme : passer au rasoir électrique pendant la durée du traitement pour éviter la dissémination
- Ne pas partager les serviettes, rasoirs ou pinceaux de maquillage
- Se laver les mains après avoir touché une verrue
Sources
- Société Française de Dermatologie
- Cutaneous warts : diagnosis and treatment — PubMed
- Haute Autorité de Santé — has-sante.fr
Questions fréquentes sur les verrues du visage
Comment enlever une verrue sur le visage soi-même ?
Les traitements en vente libre (acide salicylique, stylos à l’azote) ne sont pas recommandés sur le visage en raison du risque de cicatrice, surtout près des yeux et du nez. Seul un dermatologue peut choisir le traitement adapté (azote liquide dosé précisément, trétinoïne, laser) à la localisation et au type de verrue.
Combien de temps faut-il pour qu’une verrue du visage disparaisse ?
Sans traitement, la majorité des verrues régressent spontanément en 2 à 4 ans. Avec un traitement bien conduit (azote liquide, trétinoïne), la guérison peut intervenir en quelques semaines à quelques mois selon le type et le nombre de verrues. Les verrues de la barbe chez l’homme sont les plus longues à traiter.
Les verrues planes du visage sont-elles contagieuses ?
Oui, toutes les verrues sont contagieuses car dues au HPV. Les verrues planes sont particulièrement faciles à disséminer par le grattage. Évitez de les toucher et ne partagez pas serviettes ou rasoirs. Le risque de transmission à l’entourage est réel mais limité si les mesures d’hygiène sont respectées.
Peut-on se faire rembourser le traitement d’une verrue du visage ?
La cryothérapie réalisée en cabinet par le dermatologue est remboursée par l’Assurance Maladie. La consultation elle-même est prise en charge selon le tarif conventionné. Les crèmes comme la trétinoïne et l’imiquimod sont prescrites sur ordonnance mais leur remboursement varie selon l’indication.
Une verrue sur le visage peut-elle être un signe de cancer ?
Les verrues communes dues au HPV sont bénignes. Cependant, toute lésion du visage qui ne régresse pas, qui saigne spontanément, qui s’ulcère ou qui a un bord perlé doit être montrée à un dermatologue — il peut s’agir d’un carcinome basocellulaire ou d’une autre lésion précancéreuse qui n’a rien à voir avec une verrue virale.
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
VERRUE MAIN : enlever une verrue de la main ou du doigt
Verrue de la main ou du doigt
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
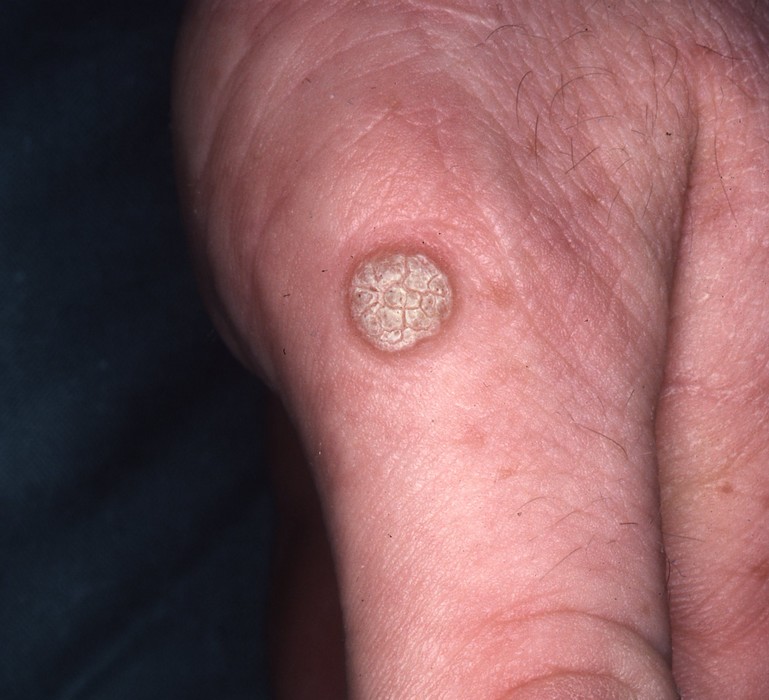
Il est fréquent d’observer l’apparition d’une verrue sur la main ou le doigt
A quoi sont dues les verrues des mains?
Les verrues sont due a une infection par une famille de virus appelée papilloma virus humains (PVH) ou HPV pour Human Papillomavirus.
Les verrues des mains sont le plus souvent dues aux papillomavirus de type 1 et 2.
Comment reconnaitre une verrue de la main ou du doigt?
Il existe de nombreux types de verrues ; les plus frequentes sur les mains sont :
-
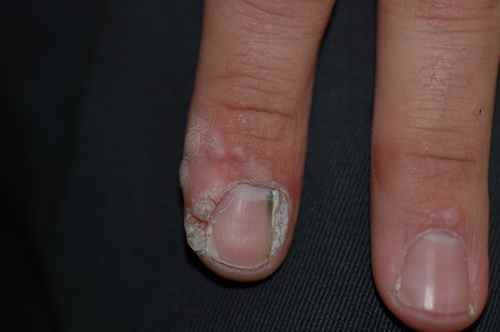
Verrues autour des ongles
Ce sont des verrues difficiles et douloureuses à traiter. Elles sont souvent liées à l’onychophagie (le faire de manger ses ongles) ou l’ablation d’envies (petites peaux autour des ongles)
-
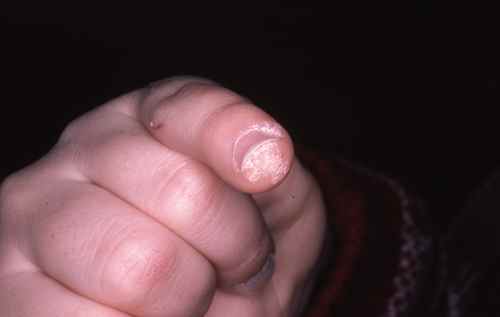
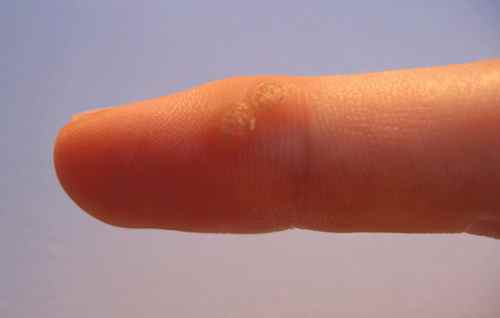
Verrues planes
Ce sont des verrues superficielles, le plus souvent de couleur chair
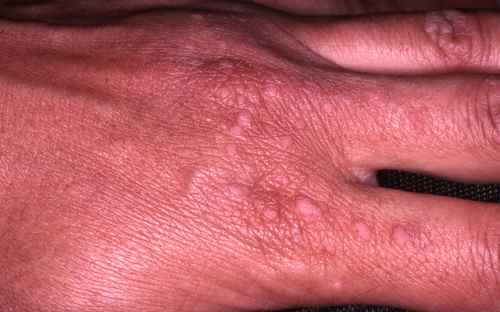
-
Verrue de la main ou du doigt, à type de myrmécie
Quelle est l’évolution des verrues des mains?
La majorité des verrues régressent spontanément apres deux à 4 ans
On recommande cependant de traiter les verrues pour éviter leur propagation sur soi et chez les membres de la famille
Comment éviter d’avoir des verrues des mains?
Pour éviter les verrues, on recommande généralement :
- éviter de manger ses ongles et tirer les peaux autour des ongles…
- laver les petites plaies de la main qui constituent des portes d’entrée du virus
- porter des gants dans les activités à risque (boucher, mécanicien… )
Se débarrasser des verrues des mains
Le traitement des verrues des mains peut etre effectué au moyen de divers traitements (azote liquide, laser, préparations salycilées… ) pour soigner les verrues, que le médecin prescrit en fonction du type de verrue et de la localisation des verrues (zone d’appui ou non, proximite des ongles… )
>> voir comment guérir les verrues
Besoin de l’avis d’un spécialiste ? d’un traitement ? Délais de rdv trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
TRAITEMENT NATUREL VERRUE : traitements naturels des verrues
Traitement naturel de verrue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Avoir une verrue est souvent vécu comme une contamination, on se sent sale et on veut en guérir vite. Il y a donc plusieurs traitements de verrues. Mais les verrues guérissent-elles parfois toutes seules?
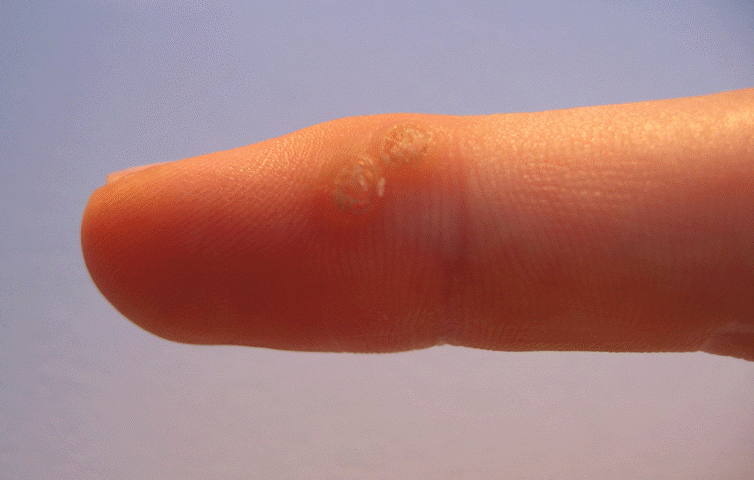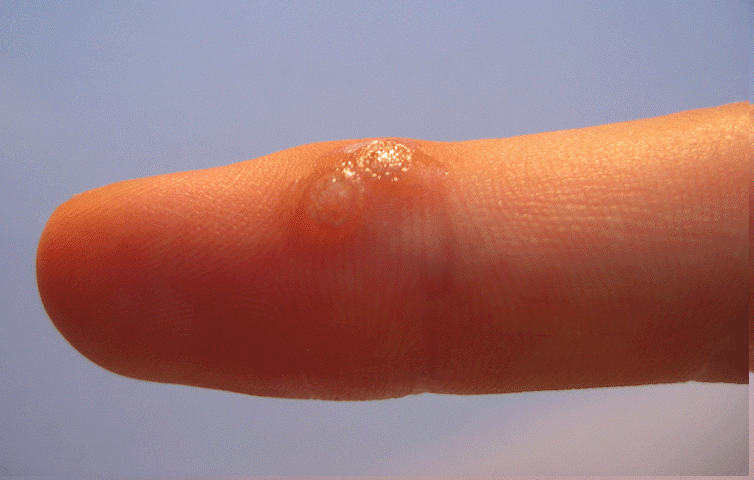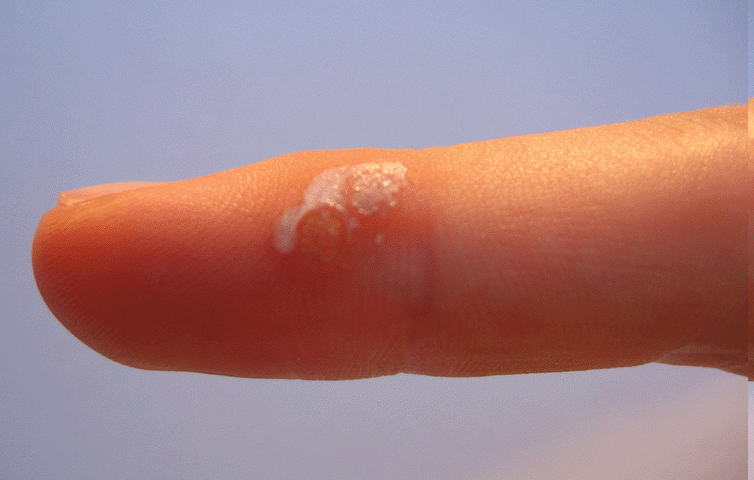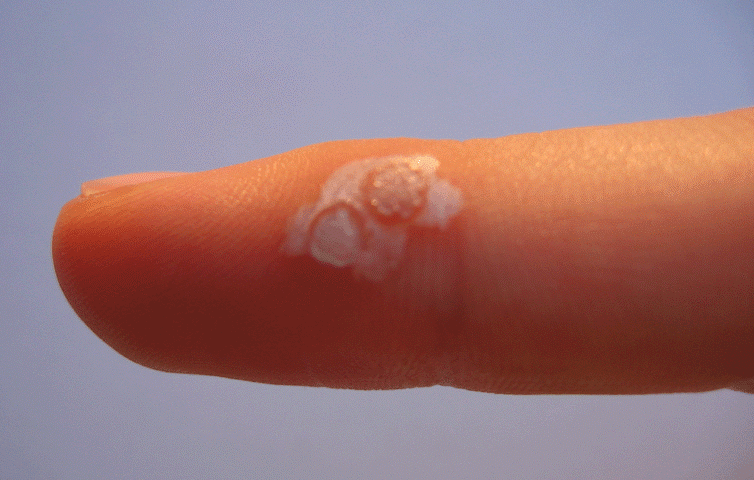
Faut-il soigner les verrues pour en guérir?
Les verrues sont des tumeurs bénignes d’origine virale, dues à des virus appelés papillomavirus.
Le traitement des verrues n’est pas systématique car les verrues sont des tumeurs bénignes régressant le plus souvent spontanément en quelques années.
Il n’est donc pas étonnant de voir disparaître spontanément une verrue.
De nombreux traitements naturels consistent à pratiquer de l’auto suggestion :
- penser à la verrue et lui intimer l’ordre de partir
- faire dessiner la verrue à un enfant et détruire le dessin,
- et toutes sortes de procédés « magiques » plus ou moins originaux (frotter la verrue avec un bout de lard qu’on enterre à la pleine Lune, tenir un marron dans la main gauche en serrant plusieurs minutes…)
La décision de traitement des verrues est prise entre le patient et le médecin en fonction de différents facteurs :
-
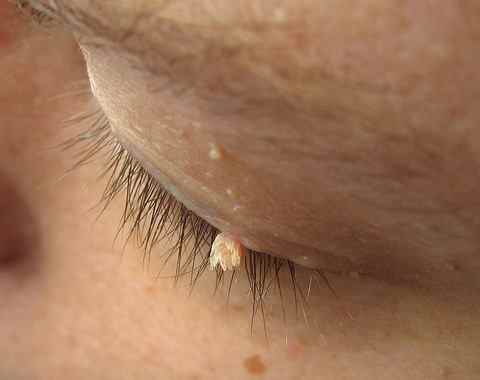
localisation de la verrue
une verrue du visage est plus genante et affichante qu’une verrue plantaire, mais pas question d’y appliquer le moindre traitement même naturel, au risque de vous faire une cicatrice.
-
-
le nombre de verrues,
-
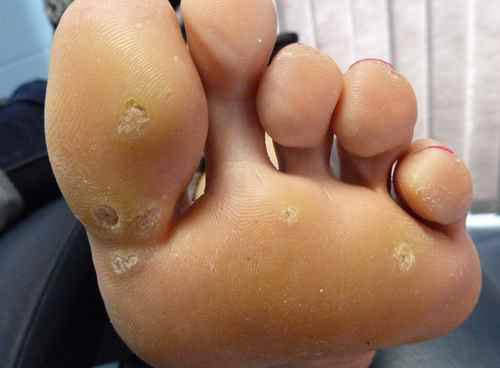
Devant d’aussi nombreuses verrues, de grandes tailles, il est peu probable qu’un traitement naturel soit efficace
-
l’évolution des verrues
deviennent-elles douloureuses au niveau des zones d’appui du pied (verrues plantaires)? grossissent-elles ou se multiplient-elles… ? il y a alors une indication claire à les soigner. Dans ce cas, mieux vaut éviter de risquer de perdre du temps avec un traitement naturel et se faire traiter par le médecin
Comment le médecin soigne-t-il les verrues?
La diversité des traitements qui ont été essayés pour enlever les verrues est à elle seule un constat d’échec.
Dans les etudes scientifiques concernant le traitement des verrues, deux traitements semblent plus efficaces : la cryothérapie par application d’azote liquide voire de neige carbonique et l’application de préparations à base d’acide salicylique voire d’acide lactique.
EBM, pas de cgt : l’assoc. acide salycilique et cryotherapie est tjs le tt de reference des verrues : http://t.co/03qXPsH
— Dermatologue (@Dermatologue1) 14 septembre 2011
Ces deux traitements des verrues sont souvent associés. Leur principe est le même : décaper et détruire la verrue jusqu’à la base, pour essayer d’enlever toutes les cellules infectées par le papillomavirus.
Le médecin peut aussi utiliser du laser, un décapage sous anesthésie locale, des crèmes…
Pour en savoir plus, voir l’article traitement des verrues
Traitement naturel des verrues
Les délais de rendez-vous chez les dermatologues s’allongent d’année en année.
Cependant, ne vous improvisez surtout pas médecin! Consultez votre médecin traitant avant toute chose. Il faut en effet vous assurer que la lésion que vous constatez est bien une verrue. Cela peut etre un durillon, voire un terrible melanome achromique. Enfin, ne traitez pas seul des verrues mal localisées, sur une peau fragile (paupière, dos de la main, cou, verrues génitales…)
Il faut être très prudent avant d’utiliser des produits même naturels et bien demander conseil à son pharmacien seulement apres avoir consulté un médecin pour s’assurer du diagnostic de verrue.
Consulter un médecin avant tout
La consultation du médecin pour diagnostiquer le type de verrue et le traitement approprié
RDV RAPIDE EN VISIO AVEC LE DERMATOLOGUE : prenez rdv de téléconsultation avec le dermatologue
Sparadrap
Souvent les traitements médicaux consistent en l’application de produits kératolytiques sous un pansement, notamment pour augmenter le taux de pénétration transcutanée du produit. Il semble que le fait de recouvrir constamment la verrue joue aussi un rôle, provoquant une macération de la verrue (elle devient blanche et plus molle), ce qui peut permettre de freiner sa croissance, voire de la faire tomber.
On ne peut pas dire que le sparadrap ou le scotch soient des substances naturelles, mais ils font partie des remedes des verrues de petite taille, notamment sur les doigts.
L’opération consiste à recouvrir la verrue d’un bout de sparadrap ou mieux si possible de l’enrouler (par exemple pour une petite verrue du doigt) autour de la verrue et de laisser le sparadrap 24h/24 pendant au moins une semaine.
Dans la même logique d’application de substance occlusive, on peut appliquer sur la verrue du doigt de la colle, de l’aloe vera, du beurre de karité…
Les sèves de plantes contre les verrues
Certaines plantes comportent probablement une sève caustique, capable de bloquer la croissance, voire de décaper progressivement les petites verrues, il s’agit de
-
La chélidoine

Chelidoine dont la sève peut être utilisée pour traiter les verrues La chélidoine ou grande Eclaire est une « mauvaise herbe » qui pousse à l’état sauvage, souvent le long des murs. On la reconnaît à sa fleur jaune et ses feuilles dentelées. Lorsqu’on casse sa tige en deux, un suc jaune-orangé apparaît et peut être appliqué directement sur la petite verrue du doigt par exemple, et uniquement sur elle sans déborder, puis on la recouvre d’un sparadrap, tous les jours sauf si une irritation apparait. Il faut alors suspendre les applications jusqu’au retour d’une peau normale, non irritée.
Ce suc contiendrait un alcaloïde, la coptisine, ayant des propriétés antimitotiques (il bloque la réplication du virus papillomavirus responsable des verrues)
-
Le pissenlit

Pissenlit, dont on utilise la sève blanche pour les verrues Là encore on utilise le lait blanc qui s’écoule lorsqu’on casse la tige du pissenlit (voir chelidoine)
-
Le lait de figue

Figuier, dont on utilise la sève blanche
On utilise la sève blanche qui s’écoule des petites tiges de l’arbuste, comme pour la chélidoine et le pissenlit.
Teinture mère de thuya

On applique sur la verrue à l’aide d’un coton tige une goutte de teinture mère de Thuya une fois par jour.
Aliments contre les verrues
De nombreux aliments, notamment en raison probablement de leur effet rubéfiant et irritant, peuvent être utilisés dans le traitement des verrues
-
Ecorce de citron macérée dans du vinaigre blanc

Ecorce de citron contre les verrues On applique la décoction ail-vinaigre sur la verrue avec un coton tige et on peut recouvrir d’un sparadrap
Certains utilisent uniquement du jus de citron appliqué au coton tige sur la verrue.
-
peau de banane

Peau de banane contre les verrues on découpe une petite pastille de la taille de la verrue dans la partie blanche interne de la peau de banane et on l’applique sous un sparadrap sur la verrue
-
ail ou oignon cru
avec lesquels on frotte doucement les verrues

Certains les utilisent aussi en purée appliquée sous un pansement mais ceci est très agressif pour la peau alentour qu’il faut protéger avec un pansement percé tel que ceux qu’on utilise pour les cors aux pieds ou du vernis. Mieux vaut éviter cette technique au risque de se bruler la peau
On peut aussi citer la chair d’aubergine appliquée sous un pansement ou la pomme de terre dont on frotte la chair sur la verrue…
Faut-il gratter les verrues ?
Mieux vaut ne pas gratter les verrues. En effet, les irritations tendent parfois à stimuler la réplication du virus et à provoquer la croissance de la verrue. De plus on risque de faire saigner la verrue et il y a alors un risque d’infection bactérienne de la verrue et d’autocontamination par le sang qui transporte des papillomavirus sur la peau.
Et si ça ne fonctionne pas?
En cas de verrue résistante au traitement bien conduit plus de 15 jours, il faut consulter son médecin.
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
VERRUE PLANTAIRE : solution contre les verrues plantaires
Verrues plantaires
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Il est fréquent d’observer l’apparition d’une verrue sur la plante du pied
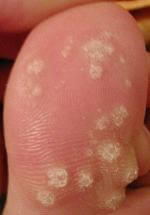
A quoi sont dues les verrues plantaires?
Les verrues sont due a une infection par une famille de virus appelée papilloma virus humains (PVH) ou HPV pour Human Papillomavirus.
Les verrues plantaires sont le plus souvent dues aux papillomavirus de type 1 et 2.
Comment reconnaitre une verrue plantaire?
Il existe de nombreux types de verrues ; les plus frequentes sur les pieds sont :
-
Myrmécie
Les papillomavirus de type 1 ont plutot tendance à provoquer des verrues profondes et douloureuses se développant verticalement en profondeur appelées myrmécies.
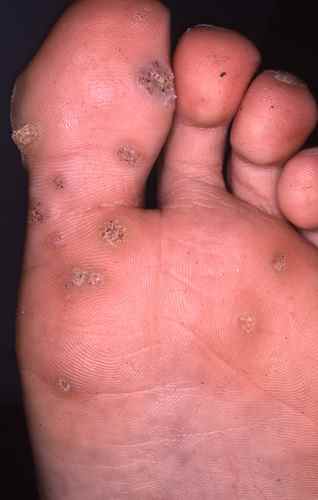
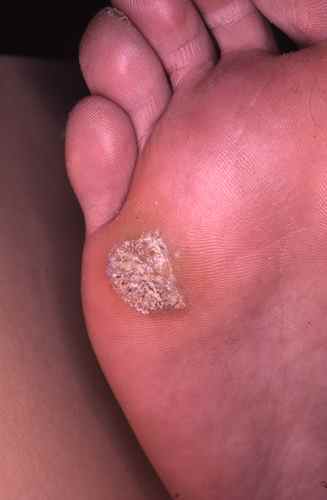
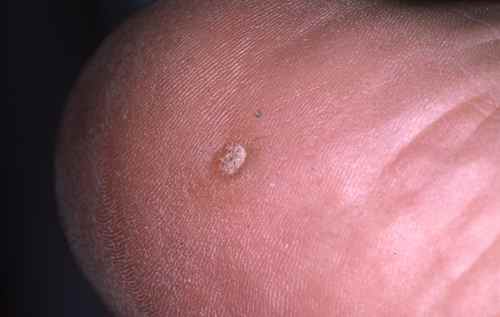
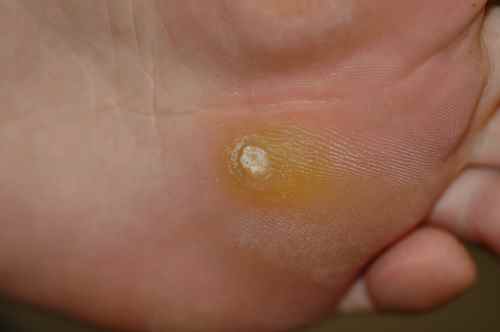
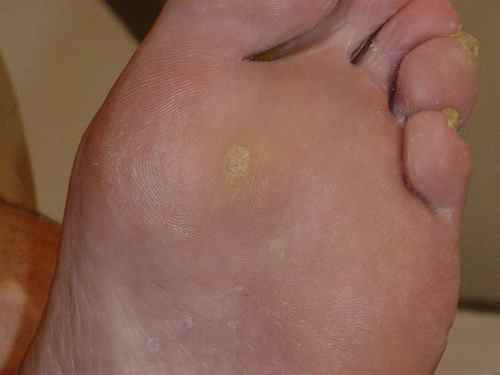
-
Verrues en mosaique
Les verrues en mosaique sont le plus souvent dues aux papillomavirus de type 2. Les verrues en mosaique se développent horizontalement en superficie de la peau et formant à terme une mosaique de verrues.
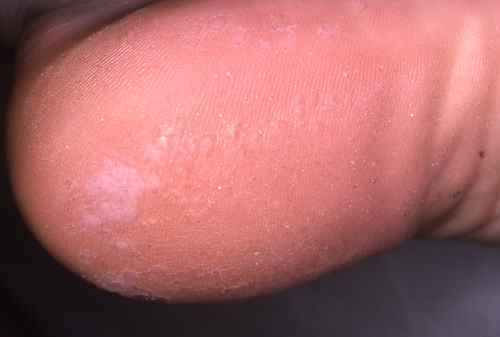
Diagnostic des verrues plantaires
Le diagnostic est le plus souvent clinique mais le dermatologue peut s’aider de la dermatoscopie pour distinguer par exemple une verrue plantaire d’un cor, d’un durillon, d’un mélanome achromique… :
Lésions épithéliales donc les vaisseaux sont entourés de blanc
- Vaisseaux monomorphes en points de distribution régulière, sur un fond sans structure couleur chair
- Vaisseaux en épingles à cheveux dilatés, hypertrophiques, exubérants

Quelle est l’évolution des verrues plantaires?
La majorité des verrues régressent spontanément apres deux à 4 ans
On recommande cependant de traiter les verrues pour éviter leur propagation sur soi et chez les membres de la famille
Comment éviter d’avoir des verrues plantaires?
Pour éviter les verrues, on recommande généralement :
- éviter de marcher pieds nus notamment dans les piscines, vestiaires…
- éviter d’utiliser les chaussettes, chaussures, serviettes et les affaires de toilette (lime, pierre ponce… ) d’une autre personne
Se débarrasser des verrues plantaires
Le traitement des verrues plantaires peut etre effectué au moyen de divers traitements (azote liquide, laser, préparations salycilées… ) pour soigner les verrues, que le médecin prescrit en fonction du type de verrue et de la localisation des verrues (zone d’appui ou non, proximite des orteils… )
>>> voir comment guérir les verrues
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
VERRUE : solution contre les verrues
Verrue : causes, types, symptômes et traitements
Une verrue est une tumeur bénigne d’origine virale : un épaississement localisé de la peau causé par la pénétration d’un papillomavirus humain (HPV). Fréquentes et contagieuses, les verrues touchent entre 5 et 10 % de la population. Il en existe plusieurs types — plantaires, vulgaires, planes, génitales — chacun nécessitant une prise en charge adaptée. Une verrue plantaire douloureuse chez un enfant de 8 ans n’a pas la même signification qu’un papillome filiforme apparu sur la paupière d’un adulte après rasage.
Verrue persistante, récidivante ou diagnostic incertain ?
Le Dr Rousseau est disponible en téléconsultation rapidement, souvent le jour même ou le lendemain.
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Causes |
Transmission et risques |
Types de verrues |
Évolution |
Diagnostic |
Traitement |
Tableau récapitulatif |
Pages spécialisées |
Questions fréquentes
L’article en vidéo
Pourquoi a-t-on des verrues ?
Les verrues sont causées par les papillomavirus humains (HPV), une famille de virus comptant environ 150 sous-types. Ces virus pénètrent dans la peau via de petites lésions ou microtraumatismes, et stimulent la production excessive de kératinocytes, formant la masse cornée caractéristique de la verrue.
Une fois le virus entré dans la peau, deux scénarios sont possibles : le système immunitaire l’élimine avant toute manifestation visible, ou le virus se réplique et s’exprime, provoquant l’apparition de la verrue après une période d’incubation de 1 à plusieurs mois.
Les HPV sont également responsables des condylomes (verrues génitales), l’une des infections sexuellement transmissibles les plus fréquentes.
Transmission et facteurs de risque
Comment se transmettent les verrues ?
La transmission se fait principalement par contact indirect. Les HPV peuvent survivre jusqu’à une semaine à l’air libre, ce qui explique la facilité de contamination dans les environnements humides. La pénétration est favorisée par les microtraumatismes cutanés.
Les principaux vecteurs : partage de chaussettes, chaussures ou serviettes, fréquentation de piscines, douches communes et salles de sport, et auto-contamination par grattage (manuportage) — raison pour laquelle il faut absolument éviter de gratter ses verrues.
Qui est le plus exposé ?
| Population | Particularité |
|---|---|
| Enfants et jeunes adultes | Tranche d’âge la plus touchée |
| Greffés du rein | Jusqu’à 40 % des patients concernés |
| Dermatite atopique | Fréquence accrue — voir dermatite atopique |
| Bouchers, poissonniers, mécaniciens | Microtraumatismes répétés. Les bouchers sont sujets à un type spécifique (HPV7) transmis par les animaux. |

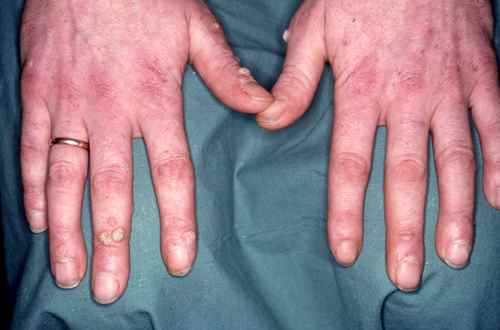
Les différents types de verrues
Verrues vulgaires
Les plus courantes. Élevures rugueuses et kératosiques, de couleur chair ou grisâtre, localisées principalement sur les mains, les doigts et autour des ongles. Les verrues péri-unguéales peuvent provoquer une déformation de l’ongle et sont souvent douloureuses.
Verrues planes
Dues aux HPV de types 3, 10 et 28. Petites élevures lisses, de couleur chair rosée à brunâtre, souvent multiples et groupées. Fréquentes sur le visage, les mains et les jambes — où elles se disséminent facilement par le rasage ou l’épilation.


Verrues plantaires
Très fréquentes, situées sous la plante du pied. On distingue deux formes :
- Myrmécie (HPV1) : verrue profonde, très douloureuse, se développant verticalement en profondeur
- Verrue en mosaïque (HPV2) : plaques superficielles horizontales, moins douloureuses mais plus étendues

Papillomes verruqueux
Aspect filiforme ou en corne cutanée, se développant verticalement. Très fréquents sur le visage et le cou, ils se disséminent facilement lors du rasage.
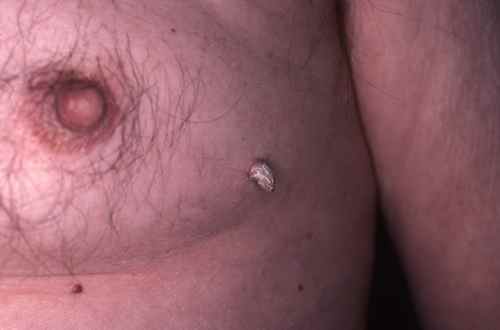

Verrues génitales (condylomes)
Également appelées condylomes acuminés, elles constituent l’IST la plus répandue. Nécessitent une prise en charge spécifique incluant le dépistage du ou des partenaires. → Voir la page dédiée aux condylomes
Évolution naturelle des verrues
La majorité (80 %) des verrues guérissent spontanément en 2 à 4 ans. À deux ans, environ 65 % des verrues de l’adulte ont disparu. Environ 10 % sont dites rebelles et persistent au-delà.
Le traitement reste conseillé pour limiter la contagiosité, les douleurs (verrues plantaires), le risque de déformation unguéale et l’inflammation des tissus environnants.

⚠️ Aucune méthode de traitement ne permet l’éradication complète du virus HPV — ce qui explique la fréquence des récidives.
Verrue rebelle ou récidivante ? Obtenez un avis spécialisé sans délai :
📅 Téléconsultation avec le dermatologue
Diagnostic des verrues
Le diagnostic est le plus souvent clinique. Le dermatologue peut s’aider de la dermatoscopie pour distinguer une verrue d’un cor ou durillon, voire d’un mélanome achromique.
Les signes dermatoscopiques caractéristiques : vaisseaux entourés de blanc, vaisseaux monomorphes en points à distribution régulière sur fond chair, vaisseaux en épingles à cheveux dilatés et hypertrophiques.

Consultez un médecin devant toute lésion cutanée nouvelle ou qui se modifie — tout n’est pas une verrue, et certaines lésions nécessitent une biopsie.
Traitement des verrues
Le traitement des verrues dépend du type, de la localisation et du nombre de lésions :
| Traitement | Principe / indication |
|---|---|
| Acide salicylique (kératolytiques) | Application locale — 1re intention, en automédication |
| Cryothérapie à l’azote liquide | Destruction par le froid — plusieurs séances nécessaires |
| Laser CO₂ | Verrues résistantes, multiples ou péri-unguéales |
| Imiquimod (immunomodulateur) | Principalement pour les condylomes génitaux |
| Exérèse chirurgicale | Rarement en 1re intention — risque de cicatrice |
Ces traitements peuvent être combinés. La récidive reste fréquente car aucun ne détruit le virus lui-même. → Voir l’article complet sur le traitement des verrues
Tableau récapitulatif — types de verrues
| Type | HPV en cause | Localisation typique | Évolution sans traitement |
|---|---|---|---|
| Verrues vulgaires | HPV 2, 4 | Mains, doigts, ongles | 65 % régression spontanée à 2 ans |
| Verrues planes | HPV 3, 10, 28 | Visage, mains, jambes | Régression spontanée 2–4 ans |
| Myrmécie (plantaire) | HPV 1 | Plante du pied (profonde) | Régression spontanée 2–4 ans |
| Verrue en mosaïque | HPV 2 | Plante du pied (superficielle) | Régression spontanée 2–4 ans |
| Papillome verruqueux | HPV 2, 7 | Visage, cou, paupières | Régression possible — souvent persistant |
| Condylomes (génitaux) | HPV 6, 11 | Organes génitaux, périnée | Traitement recommandé — IST |
Pages spécialisées du cluster verrues
Types et localisations
→ Verrue plantaire — myrmécie, mosaïque, traitement
→ Verrues des mains et des doigts
→ Verrues du visage — nez, paupière, menton
→ Condylomes (verrues génitales) — IST, traitement, dépistage
Traitement et diagnostic différentiel
→ Traitement des verrues — guide complet
→ Cor et durillon — diagnostic différentiel
→ Dermatoscopie — comment ça marche ?
→ Mélanome achromique — ne pas confondre
Questions fréquentes sur les verrues
J’ai une lésion qui ressemble à une verrue sur un orteil — que faire ?
Consultez un médecin avant tout traitement. Certaines lésions (cor, durillon, mélanome achromique) peuvent être confondues avec une verrue et nécessitent une prise en charge différente. Le dermatologue peut utiliser la dermatoscopie pour trancher facilement.
Mes verrues reviennent toujours aux mêmes endroits. Que faire ?
Les récidives sont fréquentes car aucun traitement ne détruit complètement le virus HPV. Reconsultez votre dermatologue pour envisager une combinaison de traitements (cryothérapie, kératolytiques, laser). La prise en charge peut être longue mais des solutions existent.
Les verrues sont-elles contagieuses ?
Oui. Elles se transmettent par contact indirect (piscines, douches communes, partage de chaussures) ou par auto-contamination par grattage. Portez des claquettes dans les lieux collectifs, évitez de gratter vos verrues et prenez des précautions pour ne pas contaminer votre entourage.
Les verrues guérissent-elles seules ?
Dans la majorité des cas, oui. Environ 65 % disparaissent spontanément en 2 ans. Le traitement est cependant conseillé pour limiter la contagion, prévenir les douleurs et éviter les complications (déformation unguéale, extension).
Les verrues sont-elles dangereuses ?
Les verrues cutanées courantes sont bénignes. Certains HPV impliqués dans les condylomes génitaux sont associés au cancer du col de l’utérus. La vaccination HPV est recommandée et remboursée en France pour les jeunes de 11 à 19 ans.
Voir aussi :
Traitement des verrues |
Verrue plantaire |
Condylomes |
Cor et durillon |
Dermatoscopie |
Téléconsultation dermatologue
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
TRAITEMENT VERRUE : comment enlever et soigner les verrues?
Traitement de verrue : comment enlever ou soigner une verrue ?
Les verrues sont des tumeurs bénignes d’origine virale (papillomavirus, HPV) qui régressent le plus souvent spontanément en quelques années — sans traitement. La décision de traiter dépend de la localisation, du nombre, de l’évolution et de la gêne occasionnée. Deux traitements font référence dans les études scientifiques : la cryothérapie à l’azote liquide et l’application d’acide salicylique, souvent associés.
Besoin de l’avis d’un spécialiste ? Délais de RDV trop longs ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Faut-il toujours traiter ? |
Cryothérapie (azote liquide) |
Acide salicylique |
Autres traitements médicaux |
Traitement sans ordonnance |
Traitements naturels |
Questions fréquentes
Faut-il toujours traiter une verrue ?
Non. Le traitement n’est pas systématique. Les verrues communes guérissent spontanément dans 65% des cas en 2 ans et dans 78% des cas en 3 ans chez l’enfant. Chez l’adulte, la régression spontanée est plus lente mais reste possible.
Le traitement est indiqué lorsque :
- La verrue est douloureuse (verrue plantaire en zone d’appui)
- Elle grossit ou se multiplie rapidement
- Sa localisation est gênante (visage, zone visible)
- Le patient est immunodéprimé (verrues souvent plus résistantes)
- Elle est source de contagion pour l’entourage

Papillome verruqueux de la paupière : indication claire à traiter

Nombreuses verrues plantaires : indication à traiter
💡 La diversité des traitements tentés pour les verrues est en elle-même révélatrice de la difficulté à les éliminer définitivement. Aucun traitement n’est efficace à 100% et les récidives sont fréquentes. L’association cryothérapie + acide salicylique reste le traitement de référence selon les études scientifiques.
📚 Efficacité comparée des traitements des verrues cutanées — méta-analyse Cochrane — PubMed
Cryothérapie à l’azote liquide
La cryothérapie par application d’azote liquide (-196°C) ou de neige carbonique (-79°C) consiste à congeler la verrue pour provoquer une brûlure du second degré avec formation d’une bulle emportant la partie superficielle infectée. L’objectif est de détruire progressivement les cellules infectées par le HPV.
Déroulement : le dermatologue décape d’abord les verrues épaisses (plantaires notamment) au bistouri pour en réduire le relief. L’azote est appliqué avec un coton-tige (trempé dans un gobelet à usage unique, jamais directement dans le container) ou au cryojet, pendant 5 à 30 secondes selon la taille — jusqu’à l’obtention d’un halo de givrage de 1 à 2 mm autour de la lésion.
Rythme : séances répétées toutes les 2 à 3 semaines.
Précautions particulières :
- Verrues du visage — application prudente, risque de cicatrices sur peau fine
- Verrues des doigts près des ongles — risque de dystrophie unguéale définitive si atteinte de la matrice
- Enfants — traitement souvent difficile (douloureux) ; les crèmes anesthésiantes (EMLA®) ont peu d’efficacité sur le froid
Produits kératolytiques à l’acide salicylique
Les préparations concentrées à base d’acide salicylique (10 à 100%), associées ou non à de l’acide lactique, sont appliquées quotidiennement sur la verrue après grattage avec une lime à ongles en carton jetable (usage unique pour éviter la contagion).
Protocole :
- Protéger la peau saine autour de la verrue avec du vernis incolore ou un sparadrap
- Gratter légèrement la surface de la verrue avec la lime jetable
- Appliquer le produit uniquement sur la verrue
- Poursuivre jusqu’à disparition complète — réapparition des dermatoglyphes (empreintes digitales) sur les verrues des mains et pieds — soit 4 à 8 semaines en moyenne
- En cas d’irritation ou de brûlure de la peau saine, interrompre 2 à 3 jours
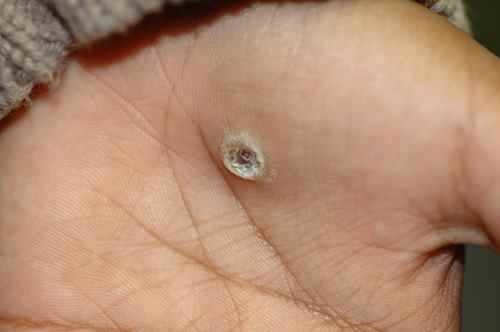
D’autres produits kératolytiques peuvent compléter : crayon de nitrate d’argent, trétinoïne topique, acide trichloroacétique, acide glycolique.

Application d’un verrucide sur une verrue du doigt
Autres traitements médicaux des verrues
Excision chirurgicale
Au bistouri, bistouri électrique ou curette, sous anesthésie locale. Geste souvent douloureux pendant et après, avec un délai de cicatrisation de plusieurs semaines et un taux de récidive élevé. Réservée aux verrues rebelles aux autres traitements.
Laser CO2
Deux techniques : la vaporisation (ablation avec marge de 5 mm de peau saine, sous anesthésie locale — efficace mais cicatrisation longue, 30% de récidives) et la création de puits dans la verrue pour améliorer la pénétration des kératolytiques (non douloureuse).
Laser vasculaire (laser à colorant pulsé)
Les verrues comportent une composante vasculaire visible sous forme de points noirs (vaisseaux thrombosés). Le laser vasculaire coagule ces vaisseaux et « asphyxie » la verrue. Résultats : disparition complète ou quasi-complète dans 85% des cas en 6 séances (espacées de 3 à 4 semaines, fluences 12–15 J/cm²). Récidives dans 8% des cas.
Laser Nd:YAG 1064 nm
Pénétration cutanée profonde. Présente moins de risque de séquelle pigmentaire sur peaux foncées (utilisé notamment dans l’épilation laser des peaux noires). Efficacité démontrée dans une revue de la littérature.
Micro-ondes
Les micro-ondes appliquées localement chauffent les tissus par excitation des molécules d’eau. Dans une étude portant sur 54 verrues récalcitrantes, 41 (76%) avaient disparu complètement après traitement. Le mécanisme proposé est une stimulation de la présentation d’antigènes HPV aux lymphocytes T CD8+, induisant une immunité anti-HPV locale.
Chimiothérapies locales (podophyllotoxine, 5-FU)
Application de substances cytotoxiques directement sur la verrue (podophyllotoxine, 5-fluoro-uracile). Prescrites et surveillées par le médecin.
Injections de bléomycine
Injection intralésionnelle d’une chimiothérapie (bléomycine) dans la verrue, réalisée avec précaution par un médecin en raison du risque de nécrose cutanée. Plus fréquemment utilisée pour les verrues plantaires rebelles. Une technique de diffusion par microaiguilles a récemment montré des résultats intéressants.
Traitement des verrues sans ordonnance
⚠️ Consultez un médecin avant tout autotraitement. Une verrue peut être confondue avec un durillon, un cor, ou — plus grave — un mélanome achromique. Le diagnostic médical est indispensable avant d’appliquer tout verrucide.
Sprays de cryothérapie (diméthyléther propane, -57°C) disponibles sans ordonnance en pharmacie. La température obtenue est nettement moins basse que l’azote liquide médical (-196°C), ce qui limite leur efficacité sur les verrues profondes ou épaisses.
Verrucides à base d’acide salicylique disponibles en pharmacie sans ordonnance (moins concentrés que les préparations médicales) :
- Acide salicylique seul : Coricide le Diable, Pommade M.O. Cochon, Transvercid, Sanitos…
- Acide salicylique + acide lactique : Duofilm, Kerafilm, Verrufilm…
- Acide salicylique + acide lactique + thuya : Verrupan…
Ces produits sont plutôt réservés aux petites verrues superficielles. Ils peuvent être irritants — blanchiment de la zone traitée est normal, mais interrompre quelques jours en cas d’irritation importante de la peau saine.
Traitements naturels des verrues
Plusieurs remèdes traditionnels sont utilisés : sparadrap occlusif, suc de chélidoine (Chelidonium majus), lait de figue, suc de pissenlit. Leur efficacité n’est pas démontrée par des études rigoureuses mais leur innocuité est généralement bonne. Voir notre article sur le traitement naturel de la verrue.
Questions fréquentes sur le traitement des verrues
Combien de temps faut-il pour guérir une verrue ?
La durée varie selon la taille, la localisation et le traitement choisi. En moyenne : 4 à 8 semaines avec un verrucide quotidien pour les petites verrues superficielles ; plusieurs mois avec des séances de cryothérapie bimensuelles pour les verrues plantaires épaisses ou les verrues multiples. La patience est indispensable — l’arrêt prématuré du traitement est la principale cause d’échec.
La cryothérapie est-elle douloureuse ?
Oui, la cryothérapie est douloureuse pendant l’application et dans les heures suivantes (sensation de brûlure puis élancement). Chez l’enfant, c’est souvent difficile à réaliser. Les crèmes anesthésiantes (EMLA®) ont peu d’effet sur la douleur liée au froid. La cryothérapie peut être précédée d’une anesthésie locale par piqûre pour les verrues très douloureuses.
Une verrue peut-elle disparaître sans traitement ?
Oui, fréquemment. Chez l’enfant, 65% des verrues régressent spontanément en 2 ans et 78% en 3 ans. Chez l’adulte, la régression est plus lente. L’abstention thérapeutique est une option légitime pour les verrues asymptomatiques, non gênantes et peu nombreuses.
Pourquoi les verrues récidivent-elles après traitement ?
Parce que les traitements destruent la verrue visible mais ne neutralisent pas toujours le virus HPV qui peut persister dans les kératinocytes sains environnants ou dans la « racine » de la verrue. Une récidive ne signifie pas un échec du traitement — elle justifie simplement de reprendre le protocole. Les traitements immunostimulants (imiquimod, bléomycine, micro-ondes) visent précisément à renforcer l’immunité locale anti-HPV pour réduire les récidives.
Comment éviter de contaminer son entourage avec une verrue ?
Ne pas partager serviettes, chaussures ou accessoires de pédicurie. Porter des claquettes dans les vestiaires et piscines. Couvrir la verrue avec un pansement. Ne jamais utiliser la même lime à ongles pour la verrue et pour les ongles sains. Se laver les mains après avoir touché la verrue.
Les verrues génitales (condylomes) se traitent-elles différemment ?
Oui. Les condylomes sont dus à des HPV spécifiques (types 6, 11, 16, 18…) et sont transmis par voie sexuelle. Leur prise en charge inclut un bilan IST, un traitement par imiquimod, podophyllotoxine, cryothérapie ou laser, et une surveillance gynécologique ou urologique en cas de types oncogènes. Voir notre article sur les condylomes.
Références scientifiques
- 📚 Traitements des verrues cutanées : méta-analyse Cochrane — PubMed
- 📚 Laser Nd:YAG dans le traitement des verrues — PubMed
- 📚 Micro-ondes dans les verrues récalcitrantes — PubMed
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
VERRUES – MAINS PIEDS GENITALES…
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Acro keratose verruciforme
Acrokeratose verruciforme
L’acro keratose verruciforme est caractérisée par des lésions comme des verrues sur la face dorsale des mains et des doigts.
L’acrokératose verruciforme de Hopf a été décrite en 1931 comme une maladie de transmission autosomique dominante, cependant, des lésions verruqueuses pratiquement identiques peuvent se voir chez 70% des patients atteints de maladie de Darier et pour certains, elle constituerait constitue une forme de la maladie de Darier.
Signes de la maladie
Petites plaques planes, à surface verruqueuse, de couleur chair ou discrètement marron, parfois difficiles à voir, mieux perceptibles au toucher, comme des verrues planes sur la face dorsale des mains, des doigts et des pieds, plus rarement les avant-bras, les jambes, les coudes et les genoux.
Traitement
Abstention
Pas de traitement de référence : cryothérapie à l’azote liquide, excision superficielle, electrocoagulation, laser CO2
