Effacer les cicatrices du visage : types, traitements et résultats
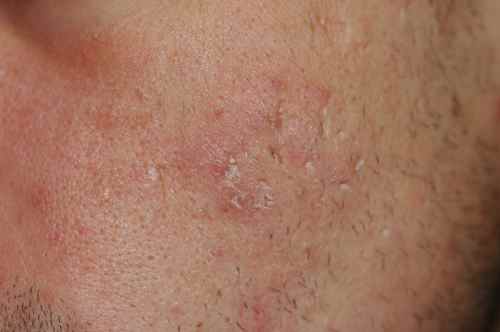
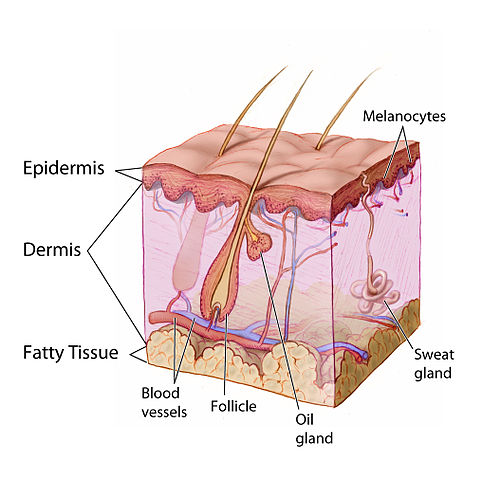
Les cicatrices du visage résultent d’un acte traumatique atteignant le derme profond — couche de la peau contenant le collagène et les fibroblastes. Contrairement aux simples rougeurs post-inflammatoires qui s’estompent seules en 1 à 2 ans, les cicatrices vraies correspondent à une destruction tissulaire irréversible sans traitement. On distingue deux grandes familles : les cicatrices en creux (hypotrophiques, dont les cicatrices d’acné) et les cicatrices en relief (hypertrophiques et chéloïdes). Chaque type répond à des traitements différents — un bilan dermatologique préalable est indispensable pour choisir la bonne approche.
Cicatrices d’acné, chéloïdes ou cicatrice après une plaie ? Besoin d’un avis spécialisé ?
📅 Téléconsultation avec le dermatologue
Sommaire :
Cicatrices en creux |
Types de cicatrices d’acné |
Traitements cicatrices d’acné |
Cicatrices en relief |
Tableau comparatif |
Questions fréquentes
Cicatrices en creux (hypotrophiques)
Les cicatrices en creux résultent d’une destruction du tissu conjonctif dermique lors d’une inflammation profonde. La peau, incapable de reconstituer le collagène détruit, forme une dépression permanente. Les cicatrices d’acné en sont l’exemple le plus fréquent — elles concernent environ 95 % des patients ayant eu une acné sévère non traitée précocement. Les autres causes sont les varicelles, les traumatismes, les chirurgies et certaines infections cutanées profondes.
💡 Rougeur post-acné ≠ cicatrice — Les taches rouges ou violacées planes après un bouton (macules érythémateuses post-inflammatoires) ne sont pas des cicatrices : elles disparaissent spontanément en 1 à 2 ans. Seules les dépressions ou reliefs persistants après 12-18 mois sont de vraies cicatrices nécessitant un traitement. Inutile de traiter avant — et les lasers sont contre-indiqués sur des lésions encore évolutives.
Les différents types de cicatrices d’acné
Un même visage présente souvent plusieurs types de cicatrices d’acné simultanément, ce qui impose une stratégie thérapeutique combinée. La classification en 3 types principaux guide le choix du traitement.
Cicatrices en cratère (boxcar scars)
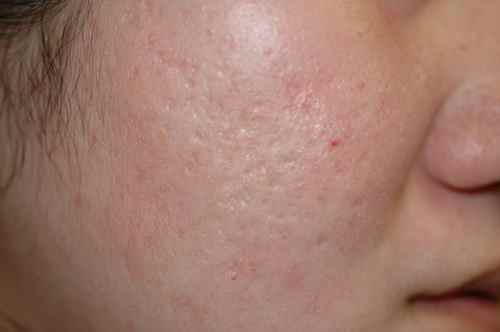
Larges et rondes, avec une dépression à fond plat et bords verticaux nets. Elles mesurent généralement 1,5 à 4 mm de diamètre. Ce sont les cicatrices qui répondent le mieux aux traitements car leur fond est accessible — subcision, acide hyaluronique, laser fractionné et peeling donnent de bons résultats sur ce type.
Cicatrices en pic à glace (icepick scars)
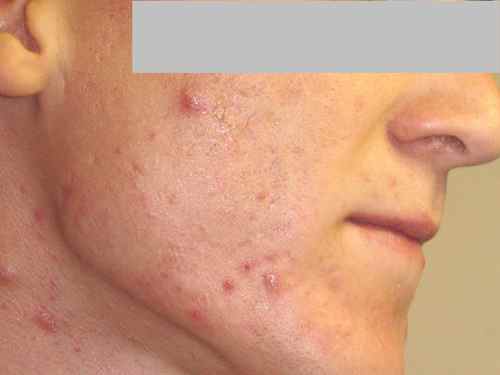
Petites (moins d’1 mm de diamètre), profondes, donnant l’impression que la peau a été piquée par un instrument pointu. Ce sont les plus difficiles à traiter car elles s’étendent jusqu’au derme profond voire à l’hypoderme. Le traitement de référence est l’excision à l’emporte-pièce (punch excision) suivie d’une suture ou d’une greffe, complétée par un laser fractionnel secondairement.
Cicatrices en pente douce (rolling scars)
Dépressions larges à bords évasés, donnant un aspect ondulé à la peau. Elles résultent d’adhérences fibreuses entre le derme superficiel et l’hypoderme. Ce sont les cicatrices qui répondent le mieux à la subcision — section des adhérences sous-cutanées — associée à l’injection d’acide hyaluronique ou de plasma riche en plaquettes (PRP).
Traitement des cicatrices d’acné
Deux conditions préalables indispensables
Avant d’envisager tout traitement des cicatrices d’acné, deux conditions doivent être réunies sans exception :
1. L’acné doit être complètement éteinte — traiter des cicatrices sur une acné encore active est inutile (de nouvelles cicatrices se formeront) et contre-indiqué (risque d’infection et d’aggravation). Attendre l’absence totale de lésions inflammatoires pendant au moins 3 mois.
2. L’isotrétinoïne doit être arrêtée depuis 6 à 12 mois minimum — les traitements par isotrétinoïne (Contracné®, Curacné®, Procuta®, Roaccutane®) altèrent la cicatrisation cutanée pendant plusieurs mois après l’arrêt. Tout acte laser ou peeling profond pendant cette période expose à des cicatrices paradoxales.
⚠️ Ne jamais triturer ses boutons — chaque manipulation d’un bouton d’acné multiplie par 3 à 5 le risque de cicatrice définitive en approfondissant l’inflammation et en diffusant les bactéries dans le derme.
Traitement en deux temps
Le protocole standard des cicatrices d’acné se déroule en deux phases complémentaires, généralement réalisées en hiver, à distance de toute exposition solaire, pour éviter les hyperpigmentations post-opératoires.
Temps 1 — Correction des dépressions : relever chaque cicatrice individuellement selon son type. La subcision (passage d’une aiguille en biais sous la cicatrice pour couper les adhérences fibreuses) traite les cicatrices en pente douce et les cratères adhérents. L’excision à l’emporte-pièce traite les pics à glace. L’acide trichloracétique (TCA) à 100% appliqué au pic en bois traite les petites cicatrices punctiformes profondes (technique CROSS). L’acide hyaluronique en injection comble les cratères en pente douce peu profonds.
Temps 2 — Homogénéisation de la surface : une fois les dépressions corrigées, une abrasion de la surface cutanée uniformise le grain de peau. Les options disponibles sont le peeling chimique de moyenne profondeur (TCA 15-30%), le laser ablatif fractionné CO2 ou Erbium (meilleure efficacité, cicatrisation 7-10 jours), la dermabrasion mécanique (opérateur-dépendante, résultats excellents dans les mains expertes) et la microdermabrasion (moins agressive, indiquée sur les cicatrices superficielles). Voir notre article sur le traitement des cicatrices par laser.
Téléchargez le guide complet
ACNE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →
Cicatrices en relief : hypertrophiques et chéloïdes
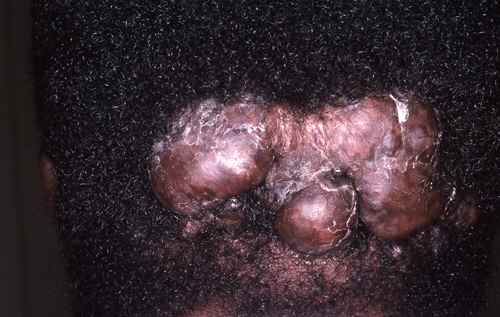
Les cicatrices en relief résultent d’une surproduction de collagène lors de la cicatrisation. On distingue deux types de gravité différente. La cicatrice hypertrophique reste limitée à la zone de la plaie initiale, est souvent prurigineuse et rouge, et peut s’atténuer spontanément en 1 à 3 ans. La cicatrice chéloïde dépasse les bords de la plaie, envahit la peau saine adjacente, ne régresse pas spontanément et récidive après exérèse simple. Elle est beaucoup plus fréquente sur les peaux noires et foncées, sur certaines zones anatomiques (sternum, épaules, lobes d’oreilles, nuque) et sur terrain génétique prédisposé.
Le traitement des chéloïdes est spécifique et différent de celui des cicatrices en creux. Voir notre article complet sur les cicatrices chéloïdes.
Tableau comparatif — types de cicatrices et traitements
| Type |
Aspect |
Traitement de référence |
Résultat attendu |
| Cratère (boxcar) |
Large, fond plat, bords nets |
Subcision + laser fractionné CO2 |
Amélioration 50-70% |
| Pic à glace (icepick) |
Étroite, profonde, < 1mm |
TCA CROSS + punch excision |
Amélioration 40-60% |
| Pente douce (rolling) |
Large, bords évasés, ondulée |
Subcision + AH + PRP |
Amélioration 60-80% |
| Macule érythémateuse |
Tache rouge/violacée plane |
Abstention ou laser vasculaire |
Disparition spontanée 1-2 ans |
| Hypertrophique |
Relief dans la zone de la plaie |
Dermocorticoïdes + silicone |
Régression possible 1-3 ans |
| Chéloïde |
Relief débordant la plaie, dur |
Infiltrations corticoïdes + laser |
Contrôle difficile, récidives |
Questions fréquentes sur les cicatrices du visage
À quel âge peut-on traiter les cicatrices d’acné ?
Il n’y a pas d’âge minimum — la condition n’est pas l’âge mais l’extinction complète de l’acné depuis au moins 3 mois et l’arrêt de l’isotrétinoïne depuis 6 à 12 mois. Certains jeunes adultes de 18-20 ans sont éligibles dès la fin de leur acné. À l’inverse, des patients de 50 ans consultent pour des cicatrices anciennes accentuées par les rides — ces cicatrices « reparaissent » car les rides d’involution accusent les dépressions préexistantes.
Combien de séances faut-il pour effacer des cicatrices d’acné ?
Un traitement complet nécessite en général 2 à 4 séances espacées de 2 à 3 mois, selon la profondeur et le nombre de cicatrices. Les cicatrices en pic à glace (les plus profondes) nécessitent souvent le plus grand nombre de séances. Aucun traitement ne donne un résultat parfait en une seule fois — l’amélioration est progressive et cumulée. L’objectif réaliste est une amélioration de 50 à 80%, pas une disparition totale.
Le laser fractionné est-il le meilleur traitement pour les cicatrices d’acné ?
Le laser fractionné CO2 ou Erbium est l’un des traitements les plus efficaces pour homogénéiser la surface cutanée après correction des dépressions. Mais il n’est pas adapté à tous les types : sur les cicatrices en pic à glace profondes, il est insuffisant seul. La meilleure approche combine souvent la subcision ou l’excision pour corriger d’abord la dépression, puis le laser pour lisser la surface. Un traitement au laser sans subcision préalable améliore la texture mais pas la profondeur des dépressions.
Les cicatrices d’acné peuvent-elles s’aggraver avec l’âge ?
Oui — certains patients ayant peu de cicatrices à 30 ans consultent à 45-50 ans car les rides d’involution naturelle « révèlent » des cicatrices peu visibles auparavant. Les dépressions préexistantes sont accentuées par la perte de volume facial liée à l’âge. Dans ce cas, les injections d’acide hyaluronique volumateur peuvent compléter utilement le traitement.
Peut-on traiter les cicatrices d’acné sur peaux noires et métissées ?
Oui, mais avec des précautions supplémentaires. Les peaux foncées (phototypes IV à VI) sont plus à risque d’hyperpigmentation post-inflammatoire après laser ou peeling. Le dermatologue adapte les paramètres et prescrit souvent une préparation à l’acide azélaïque ou à la vitamine C avant le traitement. Les peaux noires sont également plus à risque de cicatrices chéloïdes — un test préalable sur une zone cachée est recommandé avant tout traitement abrasif.
Est-ce que les crèmes anti-cicatrices vendues en pharmacie sont efficaces ?
Pour les vraies cicatrices en creux, non — aucune crème ne peut « combler » une dépression dermique. Les crèmes à base de silicone, vitamine C ou rétinol peuvent améliorer la texture et l’aspect des cicatrices récentes superficielles et des macules rouges post-inflammatoires, mais n’ont pas d’effet sur les dépressions constituées. Elles restent utiles en complément d’un traitement dermatologique ou en prévention (après un bouton profond) mais ne remplacent pas les procédures médicales.
📅 Consulter le Dr Rousseau en téléconsultation
Partagez et faites connaitre mon travail :