Lumière bleue des écrans et peau : photovieillissement, hyperpigmentation et protection

La lumière bleue — aussi appelée lumière à haute énergie visible (HEV, 380–500 nm) — est émise par le soleil, mais aussi par les écrans numériques (smartphones, ordinateurs, tablettes, TV). Avec l’explosion du temps passé devant les écrans, la question de ses effets sur la peau est devenue une préoccupation croissante. Photovieillissement, hyperpigmentation, perturbation de la synthèse de mélanine — voici ce que la science dit en 2025.
Taches brunes, teint terne ou peau sensible aux écrans ? Consultez le Dr Rousseau, dermatologue, en téléconsultation :
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
TACHES BRUNES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Qu’est-ce que la lumière bleue ?
| Type de rayonnement | Longueur d’onde | Sources | Pénétration cutanée |
| UVB | 280–315 nm | Soleil uniquement | Épiderme — coup de soleil, mutations ADN |
| UVA | 315–380 nm | Soleil, cabines UV | Derme profond — vieillissement, mélanogenèse |
| Lumière bleue / HEV | 380–500 nm | Soleil (50–60% de l’exposition quotidienne), écrans LED, smartphones, tubes fluorescents | Épiderme et derme superficiel — plus profonde que les UVB |
| Lumière visible rouge/IR | 600–1000 nm | Soleil, écrans | Derme profond — utilisée en photobiomodulation thérapeutique |
💡 Mise en perspective : l’intensité de la lumière bleue émise par un écran de smartphone est environ 500 à 1 000 fois moins puissante que celle du soleil. Une journée d’exposition solaire représente une dose de lumière bleue équivalente à des semaines ou mois d’écrans. Les effets cutanés des écrans seuls restent donc faibles en valeur absolue — mais l’accumulation sur plusieurs années, combinée à l’exposition solaire, mérite attention.
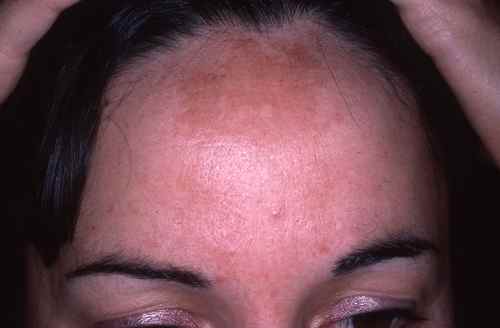
Lumière bleue et hyperpigmentation — le mécanisme le mieux documenté
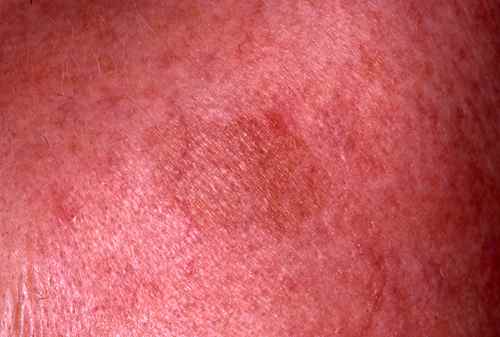
C’est l’effet le plus solidement établi de la lumière bleue sur la peau. Des études publiées notamment par Mahmoud et al. (Journal of Investigative Dermatology, 2010 et 2020) ont montré que la lumière bleue provoque une pigmentation cutanée visible et durable — contrairement aux UVB dont la pigmentation est plus transitoire.
Ce qui se passe
- La lumière bleue active l’opsine 3 (OPN3), un photorécepteur présent dans les mélanocytes cutanés
- Cette activation déclenche une synthèse de mélanine via une cascade calcium-dépendante
- La pigmentation induite est plus foncée et plus persistante que celle induite par les UVB — elle peut durer plusieurs mois
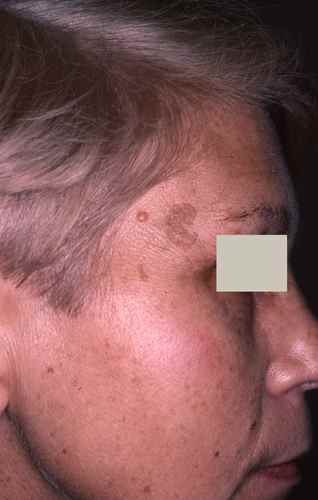
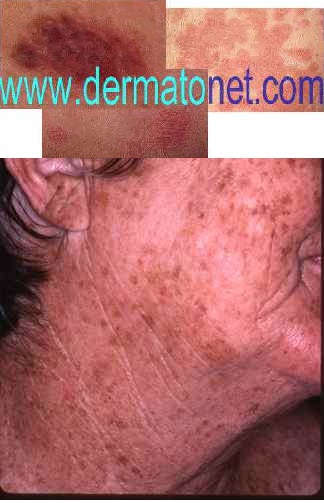
- Cet effet est particulièrement marqué sur les phototypes foncés (III–VI) — la lumière bleue solaire est d’ailleurs l’un des facteurs d’aggravation du mélasma et des hyperpigmentations post-inflammatoires sur peaux mates et noires
⚠️ Mélasma et peaux foncées : les patients atteints de mélasma ou présentant des hyperpigmentations post-inflammatoires persistantes ont un intérêt particulier à se protéger de la lumière bleue — y compris à l’intérieur. Un écran solaire couvrant les UVA/UVB ET la lumière bleue (avec des filtres à base d’oxydes métalliques — oxyde de zinc, dioxyde de titane, ou fer) est plus efficace sur ces profils que les filtres organiques seuls.
Lumière bleue et photovieillissement cutané
Stress oxydatif et dommages cellulaires
La lumière bleue génère des espèces réactives de l’oxygène (ROS) dans les cellules cutanées — kératinocytes et fibroblastes — par activation de chromophores endogènes (flavines, porphyrines). Ce stress oxydatif peut :
- Endommager l’ADN des kératinocytes (cyclobutane pyrimidine dimers — mêmes dommages que les UV, mais par voie oxydative)
- Dégrader le collagène et l’élastine via l’activation des métalloprotéinases matricielles (MMP-1, MMP-3)
- Perturber la fonction mitochondriale des fibroblastes dermiques
- Accélérer la glycation du collagène (formation de produits AGE)
Ce que disent les études in vivo
Les données in vivo chez l’humain sur le photovieillissement lié spécifiquement aux écrans restent limitées. Ce qui est établi :
- La lumière bleue solaire (380–500 nm) contribue au photovieillissement cutané — documenté depuis les années 2000
- Des études sur des volontaires montrent une augmentation de la production de MMP-1 (collagénase) après irradiation à 415 nm comparable à celle induite par les UVA
- La contribution spécifique des écrans au photovieillissement est difficile à isoler et reste probablement faible comparée à l’exposition solaire pour la majorité des personnes
Lumière bleue et perturbation du rythme circadien — effet indirect sur la peau
Un effet bien documenté de la lumière bleue des écrans est la suppression de la mélatonine nocturne, qui perturbe le rythme circadien. Ce lien est indirect mais important pour la peau :
- La réparation de l’ADN cutané se fait principalement la nuit — un sommeil de mauvaise qualité réduit cette réparation
- La synthèse de collagène est maximale pendant le sommeil profond
- La mélatonine est elle-même un puissant antioxydant cutané — sa réduction augmente le stress oxydatif nocturne
- Le cortisol, élevé en cas de privation de sommeil, favorise la dégradation du collagène et l’inflammation cutanée
💡 En pratique : pour la peau, arrêter les écrans 1 à 2 heures avant le coucher a probablement un effet cutané bénéfique via la restauration du sommeil et de la mélatonine — indépendamment de la lumière bleue directe.
Les crèmes solaires protègent-elles de la lumière bleue ?
| Type de filtre | Protection UV | Protection lumière bleue (HEV) |
| Filtres organiques seuls (avobenzone, octocrylène, ensulizole…) | ✅ UVA + UVB | ❌ Protection négligeable au-delà de 380 nm |
| Oxyde de zinc (ZnO) | ✅ UVA + UVB large spectre | ✅ Protection partielle jusqu’à ~450 nm |
| Dioxyde de titane (TiO₂) | ✅ UVB + UVA courts | ⚠️ Protection partielle et limitée sur le spectre visible |
| Oxydes de fer (pigments) | Protection UV faible seuls | ✅✅ Meilleure protection dans le visible (380–700 nm) — particulièrement efficaces contre la lumière bleue |
| Filtres « lumière bleue » dédiés (Tinosorb M, Bemotrizinol) | ✅ UVA + UVB | ✅ Couverture étendue jusqu’à 450–500 nm |
Recommandation pratique : pour les patients préoccupés par l’hyperpigmentation (mélasma, taches post-inflammatoires), un écran solaire teint contenant des oxydes de fer (fond de teint minéral, BB cream minérale avec pigments) offre la meilleure protection contre la lumière bleue visible — même à l’intérieur.
Actifs antioxydants contre la lumière bleue
En complément des écrans solaires, certains actifs topiques neutralisent les ROS générés par la lumière bleue :
- Vitamine C (acide ascorbique) — antioxydant puissant, inhibe aussi la mélanogenèse — idéale le matin sous l’écran solaire
- Niacinamide (vitamine B3) — réduit la transfert de mélanine aux kératinocytes, anti-inflammatoire
- Vitamine E (tocophérol) — agit en synergie avec la vitamine C
- Resvératrol, CoQ10, astaxanthine — antioxydants émergents avec données sur le stress oxydatif induit par le visible
- Niacinamide + zinc — association synergique pour les peaux séborrhéiques exposées
Sources
- Mahmoud BH et al. Effects of visible light on the skin — JID 2010
- Blue light skin pigmentation opsin — PubMed
- HEV light skin aging — PubMed
- Iron oxide sunscreen visible light — PubMed
- Société Française de Dermatologie — sfd.fr
Questions fréquentes sur la lumière bleue et la peau
Les écrans vieillissent-ils vraiment la peau ?
La lumière bleue des écrans peut théoriquement induire un stress oxydatif cutané et accélérer la dégradation du collagène — les mécanismes sont documentés in vitro. Mais en pratique, l’intensité lumineuse d’un écran est 500 à 1 000 fois inférieure à celle du soleil. La contribution des écrans seuls au photovieillissement est probablement faible comparée à l’exposition solaire. Ce qui est plus préoccupant, c’est l’effet combiné lumière bleue solaire + écrans + perturbation du sommeil sur le long terme. Le respect d’une bonne hygiène d’écran (règle 20-20-20, extinction des écrans avant le coucher) a des bénéfices cutanés indirects via le sommeil.
La lumière bleue aggrave-t-elle le mélasma ?
Oui — c’est l’un des effets les mieux documentés. La lumière bleue active l’opsine 3 des mélanocytes, déclenchant une synthèse de mélanine plus persistante que celle induite par les UVB. Pour les patients atteints de mélasma, la protection contre la lumière bleue est aussi importante que contre les UV — y compris en intérieur. Un écran solaire contenant des oxydes de fer (écran teint, fond de teint minéral SPF) est la protection la plus complète.
Les crèmes « anti-lumière bleue » valent-elles quelque chose ?
La pertinence dépend de leur formulation. Une crème anti-lumière bleue contenant des oxydes de fer, de l’oxyde de zinc et des antioxydants (vitamine C, niacinamide) peut apporter une protection réelle. En revanche, les crèmes de nuit « anti-écrans » sans filtres physiques ni antioxydants documentés reposent souvent sur du marketing plus que sur des preuves. La règle de base : vérifier la présence d’oxydes de fer dans la liste INCI et d’antioxydants actifs à des concentrations efficaces (vitamine C >10%, niacinamide >5%).
Faut-il mettre de la crème solaire quand on travaille toute la journée devant un écran ?
Pas nécessairement pour la protection UV — si vous ne vous exposez pas au soleil. Mais si vous êtes sujet au mélasma, aux taches post-inflammatoires persistantes ou si vous avez un phototype foncé (III–VI), l’application d’un écran solaire teint contenant des oxydes de fer même en intérieur est justifiée — pour se protéger de la lumière bleue solaire qui traverse les vitres ET de la lumière des écrans. Pour la majorité des personnes à phototype clair sans troubles de la pigmentation, l’application d’antioxydants le matin suffit.
Voir aussi : Taches brunes et mélasma / Hydratation et barrière cutanée / Trétinoïne et anti-âge / Microplastiques et peau
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
TACHES BRUNES
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…