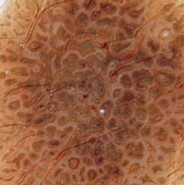
Stucco kératose : petites croûtes blanches de la cheville
Les stucco kératoses sont des tumeurs cutanées bénignes très fréquentes chez la personne âgée — petites papules blanches ou grises, sèches, situées principalement sur les chevilles, les jambes et les pieds. Asymptomatiques et sans risque de transformation maligne, elles peuvent néanmoins être traitées pour des raisons esthétiques.
Doute sur une lésion cutanée ou demande de traitement ?
📅 Téléconsultation avec le dermatologue
Sommaire :
Symptômes |
Diagnostic différentiel |
Causes |
Traitement |
Questions fréquentes
Symptômes et présentation
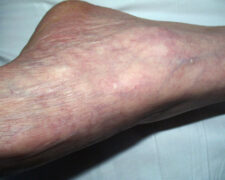
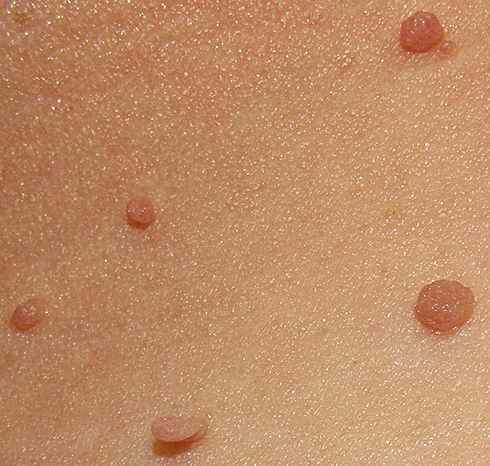
La stucco kératose se présente comme de petites papules blanches à gris-blanc, à surface sèche, verruqueuse et friable — elles s’enlèvent facilement au grattage, laissant une peau saine en dessous, sans saignement. C’est l’un des signes cliniques les plus évocateurs.
Localisation caractéristique : faces d’extension des membres inférieurs — chevilles, dos des pieds, jambes. Possible sur les mains et avant-bras. Exceptionnelle sur les paumes et les muqueuses.
Épidémiologie : quasi exclusivement chez les adultes caucasiens, prédominance masculine, prévalence pouvant atteindre 10 % chez les 65–75 ans dans les populations à fort ensoleillement (Australie). Décrite pour la première fois chez des sujets âgés australiens.
Les lésions sont indolores et asymptomatiques — découvertes souvent fortuitement ou signalées pour leur aspect inesthétique.
Diagnostic différentiel
La stucco kératose est bénigne mais doit être distinguée de lésions d’aspect proche :
| Lésion | Points communs | Différences clés |
|---|---|---|
| Kératose séborrhéique | Papule kératosique bénigne, personne âgée | Aspect « collé sur la peau », couleur brun-jaune, toutes localisations |
| Verrue vulgaire | Surface verruqueuse, membres | Points noirs (thromboses capillaires) à la dermoscopie, douleur à la pression, origine virale (HPV) |
| Carcinome basocellulaire superficiel | Lésion blanchâtre ou rosée sur membre | Bords perlés, télangiectasies, ne s’enlève pas au grattage — biopsie si doute |
| Lichen amyloïde | Papules prurigineuses membres inférieurs | Prurit intense, aspect brunâtre, dépôts d’amyloïde à la biopsie |
Signe clinique pathognomonique : la stucco kératose se détache proprement au grattage avec un ongle, sans saignement ni douleur — ce signe simple permet souvent d’éviter la biopsie. En cas de doute (lésion pigmentée, non friable, bords irréguliers), une biopsie cutanée est indiquée.
Causes
L’étiologie reste partiellement connue. Deux facteurs sont évoqués :
Exposition solaire cumulée : les lésions prédominent sur les zones photoexposées chez des sujets âgés — ce qui suggère un rôle des UV dans leur développement, par analogie avec la kératose séborrhéique. La prévalence élevée dans les populations à fort ensoleillement renforce cette hypothèse.
Papillomavirus humains (HPV) : certains types d’HPV ont été détectés dans les lésions de stucco kératose, mais leur rôle causal reste incertain — ils pourraient être des passagers innocents plutôt que des agents étiologiques. La stucco kératose n’est pas considérée comme une lésion transmissible.
Traitement
Le traitement n’est pas toujours nécessaire — les stucco kératoses sont bénignes et asymptomatiques. Il est proposé à la demande du patient pour des raisons esthétiques. Il n’existe pas de traitement validé par essais cliniques randomisés.
| Traitement | Mécanisme | Remarques |
|---|---|---|
| Curetage | Ablation mécanique directe | Simple, rapide, efficace sur les lésions isolées |
| Cryothérapie (azote liquide) | Destruction par congélation | Option courante en cabinet — quelques secondes par lésion |
| Électrocoagulation + curetage | Destruction thermique puis ablation | Adapté aux lésions multiples ou résistantes |
| Kératolytiques topiques (urée, acide salicylique, acide lactique) | Ramollissement et desquamation de la couche cornée | Traitement de fond pour les formes diffuses — application quotidienne |
| Émollients | Hydratation cutanée | Amélioration de l’aspect général — non curatif mais utile en association |
| Acide rétinoïque topique | Accélération du renouvellement cellulaire | Utilisé avec succès dans certains cas — irritant, à introduire progressivement |
La prévention des récidives passe par une hydratation cutanée régulière des membres inférieurs et une protection solaire — en cohérence avec le rôle supposé des UV dans leur formation.
Questions fréquentes
La stucco kératose peut-elle devenir cancéreuse ?
Non — c’est une lésion strictement bénigne sans potentiel de transformation maligne documenté. Elle ne nécessite pas de surveillance particulière une fois le diagnostic confirmé. En revanche, si une lésion change d’aspect (pigmentation, induration, bords irréguliers, saignement), une consultation dermatologique s’impose pour éliminer une autre pathologie.
Comment distinguer une stucco kératose d’une verrue ?
Le test du grattage est utile : la stucco kératose se détache proprement sans douleur ni saignement. La verrue est adhérente, douloureuse à la pression latérale, et présente des points noirs (thromboses capillaires) visibles à la dermoscopie ou après grattage léger. La localisation aide aussi : les verrues touchent tous les âges, toutes les zones y compris les paumes et les plantes, et sont contagieuses.
Faut-il traiter les stucco kératoses ?
Uniquement si elles gênent ou posent un problème esthétique — elles sont asymptomatiques et bénignes. Le curetage ou la cryothérapie en cabinet sont des options rapides et efficaces. Pour les formes diffuses sur les membres inférieurs, un traitement kératolytique quotidien (crème à l’urée 20–30 %) réduit leur nombre et leur aspect.
Les stucco kératoses sont-elles contagieuses ?
Non — malgré la détection occasionnelle d’HPV dans certaines lésions, les stucco kératoses ne sont pas considérées comme transmissibles et ne nécessitent aucune précaution particulière de contact.
Voir aussi :
Kératose séborrhéique |
Verrues |
Carcinome basocellulaire