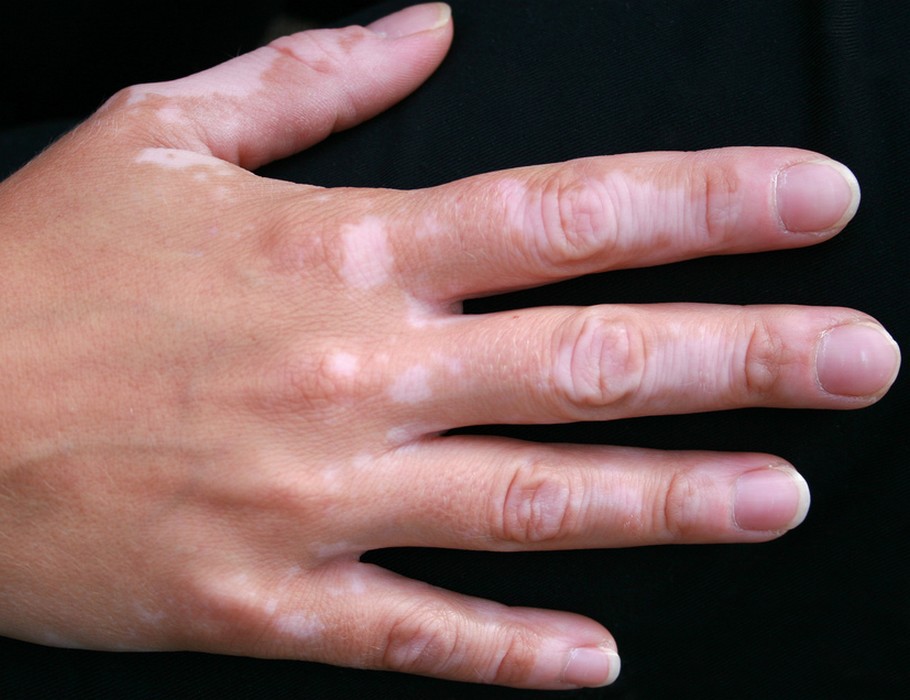
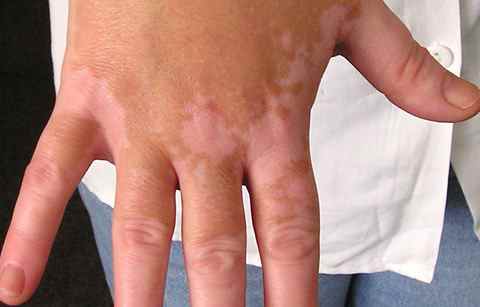
Conseils en cas de vitiligo : comment limiter son extension au quotidien
Le vitiligo évolue en partie sous l’influence de facteurs du quotidien que l’on peut contrôler. Si les traitements médicaux permettent de repigmenter les lésions existantes, adopter les bons gestes au quotidien ralentit l’extension du vitiligo et améliore l’efficacité des traitements. Ces conseils sont simples, sans risque et font partie intégrante de la prise en charge — au même titre que la crème ou la photothérapie.
Vitiligo qui s’étend malgré les précautions ? Traitement insuffisant ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
VITILIGO
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Éviter les microtraumatismes — phénomène de Koebner |
Conseils pour la toilette |
Vêtements et activités |
Soleil et UV — bénéfices et précautions |
Protection solaire des zones de vitiligo |
Tableau récapitulatif |
Questions fréquentes
Éviter les microtraumatismes — le phénomène de Koebner
Le vitiligo est une maladie qui peut être déclenchée ou aggravée par les traumatismes cutanés — c’est ce qu’on appelle le phénomène de Koebner : une friction répétée, un appui chronique ou une irritation de la peau peuvent provoquer l’apparition de nouvelles plaques de vitiligo précisément à l’endroit du traumatisme.
Ce phénomène est bien documenté et explique pourquoi certaines zones sont plus touchées chez des personnes ayant des activités ou des habitudes spécifiques — coudes et genoux chez les personnes qui s’appuient fréquemment, visage chez les personnes qui manipulent leurs lésions.
💡 Ce que dit le Dr Yvon Gauthier, spécialiste du vitiligo : « Il convient dans la mesure du possible de diminuer l’intensité et la fréquence des frictions sur la peau. Grâce à l’éviction des frictions, l’extension du vitiligo se ralentit et s’atténue, et les traitements médicaux sont plus efficaces. »
En pratique, diminuer les microtraumatismes a un double bénéfice : ralentir l’extension du vitiligo et rendre les traitements médicaux (photothérapie, crèmes, ruxolitinib) plus efficaces sur les lésions existantes.
Conseils pour la toilette quotidienne
La toilette est l’une des principales sources de friction quotidienne sur la peau. Quelques adaptations simples permettent de réduire significativement les microtraumatismes :
- Ne pas frotter en se lavant les mains — savonner doucement sans frotter, rincer à l’eau tiède
- Éviter les gants de toilette rugueux sur les zones atteintes — préférer la main ou un gant doux
- Sécher par tamponnement avec une serviette douce — jamais par frottement
- Éviter les produits irritants sur les zones de vitiligo — savons très parfumés, gommages, lotions alcoolisées
- Hydrater quotidiennement les zones atteintes avec un émollient doux — une peau bien hydratée résiste mieux aux microtraumatismes
- Ne pas manipuler ni gratter les lésions, en particulier au niveau du visage — un geste anodin répété peut déclencher de nouvelles plaques
Vêtements, appuis et activités
Au-delà de la toilette, de nombreuses situations du quotidien génèrent des frictions ou des pressions répétées sur la peau :
- Éviter l’appui répété sur les coudes ou les genoux s’ils sont atteints — s’ils ne sont pas encore touchés, la précaution reste valable pour prévenir l’apparition de nouvelles lésions
- Préférer des vêtements amples en matières douces (coton) sur les zones de vitiligo — les vêtements trop serrés ou synthétiques frottent à chaque mouvement
- Chaussures adaptées si le vitiligo touche les pieds — éviter tout ce qui frotte ou comprime
- Activités sportives : les sports générant des contacts répétés (judo, rugby, cyclisme…) peuvent aggraver un vitiligo actif. Cela ne signifie pas arrêter toute activité physique — mais protéger les zones atteintes avec des vêtements couvrants et doux
- Environnement professionnel : certains travaux manuels génèrent des frictions répétées sur les mains ou les avant-bras — des gants de protection adaptés peuvent limiter les traumatismes
Malgré ces précautions, de nouvelles plaques apparaissent ? Discutons d’une adaptation de votre traitement :
📅 Téléconsultation avec le dermatologue
Le soleil et les UV — bénéfice thérapeutique et précautions
Le soleil et les UV font partie intégrante du traitement du vitiligo — ils stimulent les cellules souches mélanocytaires des follicules pileux et favorisent la repigmentation. Mais cette médaille a un revers : les zones de vitiligo, dépourvues de mélanine protectrice, sont plus sensibles aux UV et ont plus tendance à développer des cancers de la peau en cas d’exposition excessive et non contrôlée.
Exposition solaire à visée thérapeutique — les règles
- L’exposition solaire n’est pas contre-indiquée dans le vitiligo — elle est même souhaitée à dose thérapeutique sous contrôle médical
- Elle doit être raisonnable et progressive — jamais une exposition prolongée sans protection des zones saines
- Respecter strictement les conseils du dermatologue sur la durée et la fréquence d’exposition
- Savoir s’arrêter en cas d’inefficacité — une exposition prolongée sans résultat ne fait qu’augmenter le risque cutané sans bénéfice
- La photothérapie en cabine (UVB à spectre étroit) reste plus contrôlée et plus sûre que l’exposition solaire libre — elle est préférable pour les traitements prolongés
Après l’exposition thérapeutique
Une fois la séance d’exposition solaire à visée thérapeutique terminée, l’application d’une protection solaire est indispensable sur l’ensemble des zones exposées — et en particulier sur les plaques de vitiligo qui restent vulnérables aux UV supplémentaires.
Protection solaire des zones de vitiligo
Les zones dépigmentées du vitiligo ne contiennent plus de mélanine — elles sont donc privées de leur protection naturelle contre les UV. Le risque de coup de soleil y est beaucoup plus élevé, et le risque de cancer cutané à long terme y est augmenté.
La protection solaire des zones de vitiligo répond à deux objectifs distincts :
- Protéger la peau dépigmentée des coups de soleil et du risque carcinologique
- Réduire le contraste entre zones claires et zones bronzées — une bonne photoprotection de la peau saine limite son bronzage et réduit visuellement l’aspect du vitiligo en été
Recommandations pratiques :
- Crème solaire SPF 50+ sur les zones de vitiligo exposées — y compris par temps nuageux (80 % des UV passent à travers les nuages)
- Vêtements couvrants sur les zones étendues — la protection vestimentaire est plus fiable que la crème seule
- Chapeau et lunettes si le visage ou le cuir chevelu sont touchés
- Éviter les expositions entre 11h et 16h l’été en dehors des séances thérapeutiques prescrites
→ Voir l’article complet : comment se protéger du soleil et choisir sa crème solaire.
Tableau récapitulatif — bons gestes au quotidien
| Situation | Ce qu’il faut faire | Ce qu’il faut éviter |
|---|---|---|
| Toilette quotidienne | Gant doux, savonnage délicat, séchage par tamponnement | Frottement, gant rugueux, produits irritants |
| Visage | Nettoyage doux, émollient, laisser les lésions tranquilles | Manipuler, gratter, frotter les lésions |
| Coudes / genoux | Protection par vêtements, coussin si nécessaire | Appui répété et prolongé sur les zones atteintes |
| Vêtements | Coton, matières douces, coupes amples | Synthétiques serrés, coutures abrasives sur zones atteintes |
| Soleil thérapeutique | Exposition progressive, durée prescrite, SPF 50+ après | Exposition prolongée non contrôlée, coups de soleil |
| Protection solaire | SPF 50+ sur les zones dépigmentées, vêtements couvrants | Oublier la protection des zones de vitiligo en été |
Questions fréquentes
Les frictions peuvent-elles vraiment déclencher de nouvelles plaques de vitiligo ?
Oui — c’est le phénomène de Koebner, bien documenté dans le vitiligo. Un traumatisme cutané répété — friction, appui chronique, irritation — peut déclencher l’apparition de nouvelles plaques précisément à l’endroit du traumatisme, chez les personnes génétiquement prédisposées. Ce phénomène est variable d’une personne à l’autre — tous les patients vitiligo ne sont pas Koebner-positifs — mais la prudence s’impose dans tous les cas car on ne peut pas le tester simplement.
Dois-je éviter totalement le sport si j’ai du vitiligo ?
Non — l’activité physique est bénéfique pour la santé générale et ne doit pas être abandonnée. L’objectif est de limiter les frictions répétées sur les zones atteintes, pas d’arrêter toute activité. Des vêtements adaptés et couvrants protègent efficacement pendant le sport. En cas de vitiligo actif en phase d’extension rapide, il peut être judicieux de limiter temporairement les sports de contact — mais cette décision se prend en concertation avec votre dermatologue.
Le soleil est-il bon ou mauvais pour le vitiligo ?
Les deux à la fois. Le soleil stimule les mélanocytes et fait partie du traitement du vitiligo — une exposition raisonnée et progressive peut favoriser la repigmentation. Mais les zones dépigmentées sont dépourvues de protection naturelle contre les UV et sont plus vulnérables aux coups de soleil et aux cancers cutanés. La règle est simple : exposition thérapeutique contrôlée et prescrite par le médecin, suivie d’une protection solaire SPF 50+ systématique.
Faut-il mettre de la crème solaire sur les zones de vitiligo même en hiver ?
Une protection solaire quotidienne sur le visage est recommandée toute l’année pour les personnes atteintes de vitiligo facial — les UV sont présents même par temps nuageux (80 % des UV traversent les nuages) et en hiver. Pour les zones couvertes par les vêtements, la protection vestimentaire suffit en dehors de l’exposition solaire directe.
Comment réduire visuellement le contraste du vitiligo en été ?
Protéger les zones de peau saine du bronzage par une crème SPF 50+ réduit le contraste entre peau claire dépigmentée et peau bronzée. L’autobronzant appliqué sur les plaques peut aussi rapprocher leur teinte de la peau environnante. Le maquillage couvrant reste la solution la plus immédiate et la plus efficace pour les occasions particulières.
📅 Consulter le Dr Rousseau en téléconsultation
→ Le vitiligo — causes et diagnostic |
→ Traitements du vitiligo |
→ Protection solaire |
→ Choisir sa crème solaire |
→ Taches blanches — autres causes
Téléchargez le guide complet
VITILIGO
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…