Minoxidil chez la femme : guide d’utilisation, efficacité et effets secondaires
Le minoxidil est le seul traitement médicamenteux topique ayant fait la preuve de son efficacité dans la calvitie féminine. Mais son utilisation chez la femme comporte des spécificités importantes — dosage, effets secondaires, grossesse, hypertrichose — que ce guide détaille.
Chute de cheveux ou calvitie féminine ? Consultez le Dr Rousseau, dermatologue, en téléconsultation :
📅 Téléconsultation avec le dermatologue

Téléchargez le guide complet
CHUTE DE CHEVEUX
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Pourquoi le minoxidil est-il prescrit à la femme ?
Le minoxidil est prescrit chez la femme principalement dans :
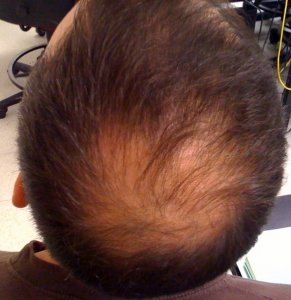
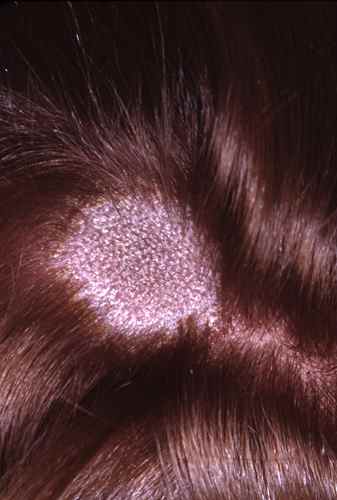
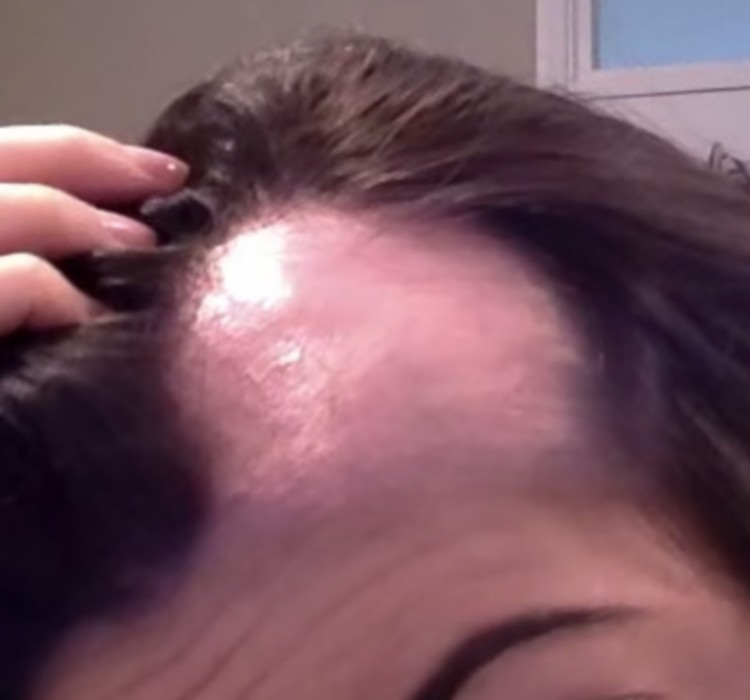
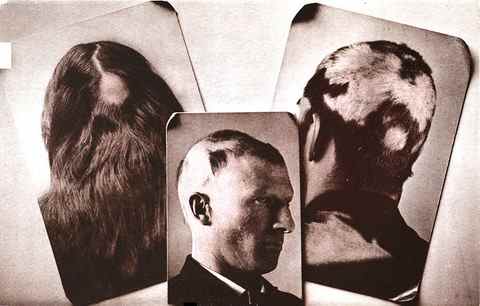
- L’alopécie androgénétique féminine (calvitie au vertex, raréfaction sur le dessus du crâne)
- L’effluvium télogène chronique résistant
- Certaines autres alopécies diffuses, en association à d’autres traitements
Son mécanisme d’action combine une vasodilatation périfolliulaire (amélioration de l’apport en oxygène et nutriments), une prolongation de la phase de croissance du cheveu (phase anagène), et un effet direct sur la cellule de la papille dermique via son métabolite actif, le sulfate de minoxidil.
💡 Pourquoi certaines femmes répondent mieux que d’autres ? L’activité de la sulfotransférase — l’enzyme qui convertit le minoxidil en sa forme active — varie d’une personne à l’autre. Les femmes avec une activité élevée répondent mieux. Il n’existe pas encore de test clinique disponible pour la mesurer en routine.
Minoxidil 2% ou 5% chez la femme ?
| Minoxidil 2% | Minoxidil 5% | |
| AMM chez la femme | ✅ Oui | ⚠️ Hors AMM (AMM homme uniquement) |
| Efficacité | Amélioration dans ~65% des cas | Supérieure au 2% dans les études récentes |
| Risque d’hypertrichose faciale | Faible | Plus élevé |
| Tolérance locale | Meilleure | Légèrement plus irritant |
| En pratique | 1er choix chez la femme | Discuté en cas de réponse insuffisante au 2% |
Efficacité attendue chez la femme
- Les premiers effets (ralentissement de la chute) sont perceptibles à partir de 3 mois
- Une repousse visible peut être observée entre le 4e et le 6e mois
- Amélioration globale dans 65 à 70% des cas
- Résultats optimaux obtenus chez les femmes ayant une alopécie récente (moins de 5 ans) et des follicules encore fonctionnels
💡 Traitement suspensif : les bénéfices s’estompent en 3 à 6 mois après l’arrêt. Le minoxidil ne guérit pas la calvitie — il la contrôle tant qu’il est appliqué.
Guide d’utilisation pratique — étape par étape
| Étape | Consigne | Pourquoi |
| Avant l’application | Cuir chevelu propre et bien sec | L’humidité dilue le produit et réduit l’efficacité |
| Quantité | 1 ml matin et soir (2 ml/jour maximum) | Dose validée par les études cliniques — plus n’est pas mieux |
| Zone d’application | Uniquement sur la zone raréfiée du cuir chevelu — pas sur tout le crâne | Limite le risque d’effets secondaires systémiques |
| Application le soir | Au moins 2 heures avant le coucher | Évite le contact avec l’oreiller → risque d’hypertrichose faciale |
| Après l’application | Se laver les mains immédiatement | Évite le dépôt sur le visage ou les yeux |
| Shampoing | Attendre 3 heures minimum après l’application | Laisse le temps au produit de pénétrer |
| Contact accidentel visage/yeux | Rincer immédiatement à grande eau | Prévient l’hypertrichose faciale |
| Durée avant résultats | Ne pas arrêter avant 6 mois | La repousse est lente — arrêt prématuré = faux échec |
Effets secondaires spécifiques à la femme
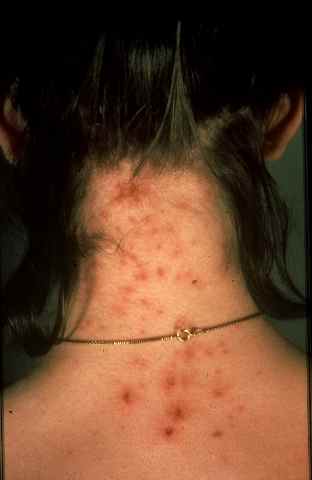
Hypertrichose faciale — l’effet secondaire le plus redouté
L’hypertrichose faciale (apparition ou aggravation de poils sur le visage — joues, tempes, front) est l’effet secondaire le plus préoccupant pour les femmes. Elle est liée à un contact accidentel du produit avec la peau du visage — par ruissellement, par les mains ou par contact avec l’oreiller la nuit.
Comment la prévenir :
- Appliquer au moins 2 heures avant le coucher
- Changer la taie d’oreiller fréquemment
- Laver les mains immédiatement après l’application
- Ne pas incliner la tête juste après l’application
- Éviter le 5% si vous avez déjà un duvet facial visible
💡 Bonne nouvelle : l’hypertrichose faciale régresse spontanément en quelques mois après l’arrêt du minoxidil. Elle ne laisse pas de séquelles permanentes.
Chute initiale transitoire
Dans les 4 à 6 premières semaines, une augmentation de la chute est normale et attendue. Le minoxidil fait entrer en phase de pousse des follicules en phase de repos, provoquant leur chute synchronisée. C’est un signe que le produit agit — ne pas arrêter le traitement à ce stade.
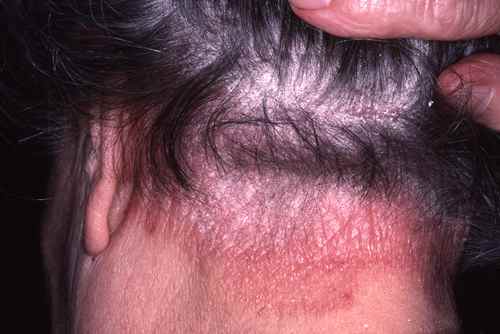
Irritation du cuir chevelu
L’irritation locale (rougeur, picotements, sécheresse) est souvent liée non au minoxidil lui-même mais à son solvant, le propylène glycol. Les formulations sans propylène glycol (disponibles en pharmacie) sont mieux tolérées chez les peaux sensibles.
Tableau récapitulatif des effets secondaires
| Effet secondaire | Fréquence | Conduite à tenir |
| Chute initiale augmentée | Fréquent (4–6 semaines) | Normal — persévérer |
| Hypertrichose faciale | Peu fréquent si précautions respectées | Régresse à l’arrêt — revoir technique d’application |
| Irritation du cuir chevelu | Peu fréquent | Essayer une formulation sans propylène glycol |
| Pellicules, dermite séborrhéique | Peu fréquent | Shampooing kétoconazolé si besoin |
| Eczéma de contact | Rare | Arrêter, consulter — patch-test possible |
| Palpitations, vertiges, baisse de tension | Rare (surtout 5%) | Arrêter et consulter en urgence |
Minoxidil et grossesse — point crucial
⚠️ Le minoxidil est contre-indiqué pendant la grossesse et l’allaitement. Les femmes en âge de procréer traitées par minoxidil doivent avoir une contraception efficace. En cas de grossesse survenant sous traitement, arrêter immédiatement le minoxidil et informer le médecin. Le risque fœtal des applications topiques est faible mais ne peut pas être exclu.
Minoxidil oral à faible dose chez la femme
Le minoxidil oral à très faible dose (0,25 à 1 mg/j chez la femme) est une option de plus en plus utilisée en dermatologie pour les femmes qui tolèrent mal le topique ou dont la réponse est insuffisante. Les avantages : meilleure observance, efficacité au moins équivalente, pas de contact avec le visage. Les inconvénients : effets systémiques potentiels (hypertrichose diffuse, rétention hydrique légère). Il s’agit d’un usage hors AMM, prescrit et surveillé par un dermatologue.
Noms commerciaux disponibles en France
- Alopexy® 2%
- Alostil® 2%
- Minoxidil générique 2% (disponible en pharmacie sans ordonnance)
Références scientifiques
- 📚 Minoxidil oral à faible dose : revue et indications — PubMed
- 📚 Mécanismes d’action du minoxidil — PubMed
- 📚 Minoxidil 5% vs 2% dans l’alopécie androgénétique — PubMed
Questions fréquentes — minoxidil femme
Le minoxidil fait-il vraiment pousser des poils sur le visage ?
Oui — si le produit entre en contact avec la peau du visage. C’est l’effet secondaire le plus fréquemment signalé chez la femme. Il survient surtout en cas d’application trop tardive le soir (contact avec l’oreiller), de ruissellement, ou de contact avec les mains. Il est entièrement réversible à l’arrêt du traitement en quelques mois. En respectant scrupuleusement les consignes d’application — cuir chevelu sec, 2 heures avant le coucher, lavage des mains immédiat — ce risque est très faible.
Peut-on utiliser le minoxidil en même temps qu’une coloration ou un shampoing traitant ?
Oui — il n’y a pas de contre-indication connue à l’association avec les colorations ou shampoings traitants. Il est simplement conseillé de ne pas laver les cheveux dans les 3 heures suivant l’application de minoxidil, et d’appliquer le minoxidil sur un cuir chevelu propre et sec. En cas de cuir chevelu irrité par une coloration, attendre la disparition de l’irritation avant de reprendre le minoxidil.
Le minoxidil est-il efficace après la ménopause ?
Oui — le minoxidil reste efficace après la ménopause. La chute de cheveux s’accélère souvent autour de la ménopause en raison de la chute des œstrogènes, et le minoxidil peut aider à la contrôler. Son efficacité n’est pas inférieure à celle observée chez les femmes plus jeunes. Il peut être combiné à un traitement hormonal de la ménopause si celui-ci est indiqué pour d’autres raisons.
Combien de temps faut-il utiliser le minoxidil ?
Le minoxidil est un traitement à vie si l’on souhaite maintenir ses bénéfices. L’arrêt du traitement entraîne la perte progressive des cheveux regagnés en 3 à 6 mois, et la chute reprend au niveau qu’elle aurait atteint sans traitement. Cela dit, certaines femmes choisissent de l’utiliser pendant quelques années pour stabiliser leur calvitie, puis d’arrêter en acceptant une évolution naturelle. La décision doit être discutée avec le dermatologue.
Voir aussi : Calvitie chez la femme / Chute de cheveux chez la femme / Effluvium télogène / Alopécie frontale fibrosante
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
CHUTE DE CHEVEUX
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…

.jpg)

.jpg)