Botriomycome (granulome pyogénique) : causes, symptômes et traitements
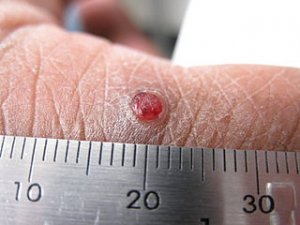
Le botriomycome, ou granulome pyogénique, est une tumeur vasculaire bénigne de la peau et des muqueuses, à croissance rapide, se manifestant comme une petite boule rouge qui saigne facilement au moindre contact.
Malgré son nom évocateur, il ne s’agit ni d’un granulome infectieux à proprement parler, ni d’une lésion liée au pus (pyogénique) : ces termes sont historiquement inexacts mais restent d’usage courant.
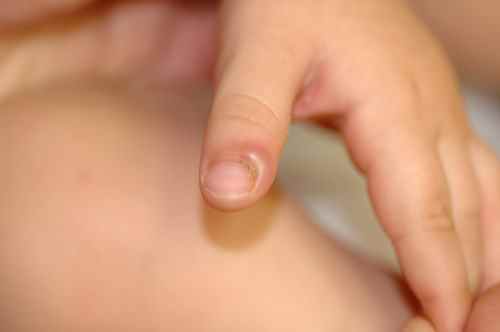
Le botriomycome est fréquent, survient à tout âge — mais préférentiellement chez l’enfant de moins de 5 ans et la femme enceinte — et ne régresse pas spontanément, ce qui le distingue d’autres lésions vasculaires bénignes.
Son principal risque est d’être confondu avec un mélanome amelanotique ou un carcinome : toute lésion nodulaire rouge à croissance rapide doit être évaluée par un dermatologue.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
Causes et mécanisme
La cause exacte du botriomycome reste inconnue.
Il s’agit histologiquement d’une prolifération capillaire lobulaire dans un stroma œdémateux infiltré de cellules inflammatoires (polynucléaires neutrophiles), ressemblant à un tissu de granulation exubérant.
Facteurs déclenchants identifiés :
– Traumatisme cutané : coupure, piqûre, écorchure, corps étranger — le botriomycome apparaît souvent sur le site d’une blessure ancienne ou récente, parfois minime et oubliée,
– Grossesse : imprégnation hormonale (œstrogènes et progestérone) stimulant l’angiogenèse. Localisation caractéristique sur les gencives (épulis gravidique), les lèvres ou les doigts,
– Médicaments angiogéniques : isotrétinoïne orale (traitement de l’acné sévère), inhibiteurs de protéases (traitement antirétroviral du VIH), certains chimiothérapies (EGFR inhibiteurs, sorafénib),
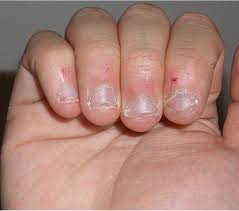
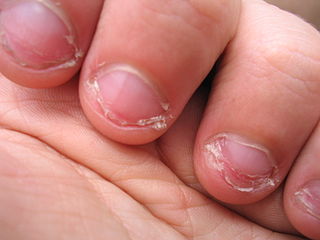
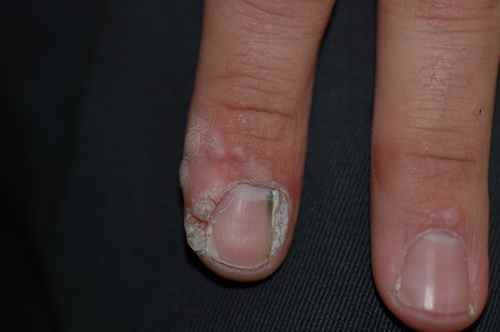
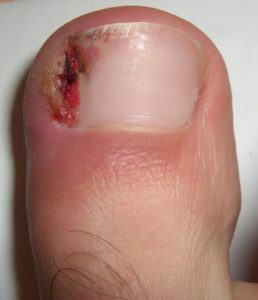
– Infections locales chroniques : bords d’un ongle incarné, plaie chronique.
Une origine infectieuse au papillomavirus (HPV) a été évoquée mais n’est pas prouvée.
Symptômes : reconnaître un botriomycome
Le botriomycome présente une évolution très caractéristique en deux phases :
Phase d’apparition et de croissance rapide :
– Apparition d’une petite papule rouge vif, luisante, indolore, souvent après un traumatisme local,
– croissance rapide en 1 à 3 semaines pour atteindre 0,5 à 2 cm de diamètre,
– aspect de petite boule rouge brillante, parfois pédiculée (portée par un pédicule étroit).
Phase de lésion constituée :
La lésion peut prendre différents aspects selon son âge et ses complications :
– surface lisse et rouge vif (lésion jeune),
– surface érodée, suintante, croûteuse,
– saignement facile et abondant au moindre contact ou frottement — signe clinique très évocateur,
– parfois surface noirâtre en raison d’un saignement intra-lésionnel,
– lésion parfois épidermisée en surface (lésion ancienne).
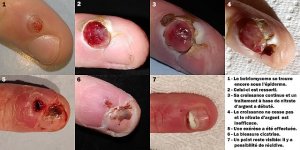
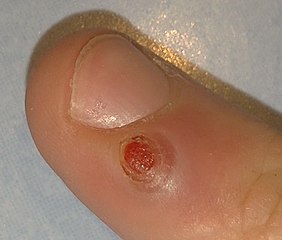
Localisations préférentielles :
– Doigts (zone péri-unguéale, pulpe des doigts) : localisation la plus fréquente,
– joues et lèvres du visage,
– mains, pieds, orteils,
– gencives pendant la grossesse (épulis gravidique),
– muqueuse buccale, langue,
– conjonctive oculaire (rare).
Populations particulièrement concernées :
– Enfants de moins de 5 ans,
– femmes enceintes (2e et 3e trimestre),
– patients sous isotrétinoïne ou inhibiteurs de protéases,
– personnes avec plaies chroniques ou ongle incarné.
Diagnostic différentiel : avec quoi ne pas confondre ?
Le botriomycome peut mimer plusieurs lésions dont certaines sont graves :
Mélanome amélanotique :
Mélanome sans pigmentation, peut ressembler à un botriomycome rouge. C’est la confusion la plus dangereuse. Toute lésion nodulaire rouge à croissance rapide doit être biopsiée pour éliminer formellement un mélanome.
Carcinome basocellulaire nodulaire :
Nodule rosé à surface luisante avec télangiectasies, croissance plus lente que le botriomycome.
Carcinome épidermoïde :
Lésion kératosique infiltrée, généralement sur fond de kératose actinique ou de cicatrice chronique.
Hémangiome infantile :
Tumeur vasculaire bénigne du nourrisson, mais apparaît dans les premières semaines de vie avec une phase de croissance puis d’involution spontanée — contrairement au botriomycome qui ne régresse pas.
Verrue vulgaire (verruca vulgaris) :
Surface kératosique, rugueuse, non saignante spontanément.
Kyste mucoïde digital :
Nodule translucide péri-unguéal, contenu liquidien.
⚠️ La règle EFG (Élevé, Ferme, Grossit) s’applique : tout nodule rouge à croissance rapide doit être évalué par un dermatologue et idéalement biopsiéé ou excisé.
Examens complémentaires
Dermoscopie :
Examen non invasif réalisé par le dermatologue. Le botriomycome présente en dermoscopie un aspect caractéristique :
– fond rouge homogène ou zones blanches réticulées (stroma fibromyxoïde),
– collerette épidermique périphérique blanche caractéristique,
– vaisseaux en points ou glomérulaires.
La dermoscopie aide à distinguer le botriomycome du mélanome amélanotique dans la majorité des cas.
Histologie (biopsie ou exérèse-biopsie) :
L’examen anatomopathologique reste l’examen de référence pour le diagnostic de certitude.
Il montre une prolifération de capillaires néoformés organisés en lobules dans un stroma œdémateux, infiltré de polynucléaires neutrophiles, recouvert d’un épiderme aminci et souvent ulcéré.
L’examen histologique est indispensable pour éliminer formellement un mélanome ou un carcinome, notamment chez l’adulte.
Traitement du botriomycome
Le botriomycome ne régresse pas spontanément et doit être traité. Le choix du traitement dépend de l’âge du patient, de la localisation et de la taille de la lésion.
Chez l’enfant
Cryothérapie à l’azote liquide en première intention :
Application d’azote liquide directement sur la lésion en une ou plusieurs séances espacées de 2 à 4 semaines. Bonne efficacité pour les petites lésions pédiculées. Peut nécessiter 2 à 4 séances pour une régression complète.
En cas d’échec de la cryothérapie ou de lésion volumineuse :
– Exérèse chirurgicale au bistouri avec suture,
– électrocoagulation à la base de la lésion après curetage,
– laser CO2 ou Nd:YAG : alternative efficace, précise et à faible risque cicatriciel.
Chez l’adulte
Exérèse chirurgicale avec analyse histologique systématique de la pièce opératoire : traitement de référence.
L’exérèse doit être complète (emportant la base d’implantation) pour éviter la récidive locale.
Les techniques alternatives (cryothérapie, électrocoagulation, laser) peuvent être proposées mais présentent un taux de récidive plus élevé qu’une chirurgie bien conduite.
Cas particulier : botriomycome de la grossesse
Le botriomycome gingival (épulis gravidique) régresse spontanément dans la majorité des cas dans les semaines suivant l’accouchement. Une abstention thérapeutique est donc recommandée pendant la grossesse sauf en cas de saignement très abondant, de gêne fonctionnelle importante ou de doute diagnostique. Si un traitement est nécessaire pendant la grossesse : laser CO2 ou électrocoagulation sous anesthésie locale.
Cas particulier : botriomycome sous isotrétinoïne
Les botriomycomes apparus sous isotrétinoïne régressent souvent spontanément à la réduction de dose ou à l’arrêt du traitement. Une surveillance attentive est recommandée avant de proposer un geste chirurgical, sauf si la lésion saigne abondamment.
En cas de récidive
La récidive locale est possible (10 à 15 % des cas) avec toutes les techniques. L’exérèse chirurgicale large emportant la base d’implantation est le traitement de référence en cas de récidive, avec analyse histologique systématique.
Surveillance après traitement
Après traitement, une surveillance à 4 à 6 semaines est recommandée pour s’assurer de l’absence de récidive locale.
En cas de récidive ou d’évolution inattendue, une biopsie est indispensable pour éliminer une lésion maligne.
Questions fréquentes sur le botriomycome
Mon enfant a une boule rouge qui saigne sur le doigt : est-ce grave ?
Le botriomycome est une lésion bénigne et ne présente aucun risque de transformation cancéreuse. Cependant, il ne disparaît pas seul et doit être traité pour éviter les saignements répétés. Une consultation dermatologique est recommandée pour confirmation diagnostique et traitement adapté. Il ne faut surtout pas tenter de l’arracher ou de le faire saigner volontairement.
Pourquoi un botriomycome saigne-t-il autant ?
Le botriomycome est constitué d’une multitude de capillaires néoformés très fragiles, regroupés dans un stroma conjonctif lâche et recouverts d’un épiderme très mince. Le moindre contact rompt ces capillaires et provoque un saignement qui peut sembler disproportionné par rapport à la taille de la lésion. C’est ce saignement facile et abondant qui est le signe clinique le plus caractéristique.
Le botriomycome peut-il réapparaître après traitement ?
Oui, des récidives locales sont possibles dans 10 à 15 % des cas, quelle que soit la technique utilisée. Le risque est plus élevé si la base d’implantation n’a pas été entièrement détruite ou excisée. En cas de récidive, l’exérèse chirurgicale avec marge est le traitement le plus fiable.
Faut-il faire analyser un botriomycome après l’avoir enlevé ?
Oui, systématiquement chez l’adulte. L’analyse histologique de la pièce opératoire est indispensable pour confirmer le diagnostic de botriomycome et éliminer formellement un mélanome amélanotique ou un carcinome épidermoïde, qui peuvent avoir un aspect très similaire cliniquement.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur les cancers cutanés et le mélanome,
le hémangiome infantile,
la kératose actinique,
le traitement de l’acné par isotrétinoïne,
la dermatoscopie
et l’ongle incarné.