Peau et ménopause : modifications cutanées, chute de cheveux, sécheresse et traitements
La ménopause ne se joue pas qu’en profondeur — elle s’inscrit sur la peau, les cheveux et les ongles. Sécheresse cutanée qui s’installe en quelques mois, rides qui semblent s’accélérer, chute de cheveux diffuse, poils de menton qui apparaissent : autant de signaux dermatologiques directement liés à l’effondrement des œstrogènes. Cet article fait le point sur ce qui se passe réellement dans la peau après la ménopause, pourquoi, et ce que la dermatologie peut proposer — y compris sur la question du traitement hormonal de substitution (THS).

Votre peau change depuis la ménopause ?
Sécheresse, chute de cheveux, taches, relâchement — ces modifications ont des solutions concrètes. Consulter le Dr Rousseau en téléconsultation →
Sommaire
- Œstrogènes et peau : un lien biologique direct
- Sécheresse cutanée, perte de collagène et rides
- Chute de cheveux et alopécie androgénétique féminine
- Pilosité du visage, acné tardive et hyperandrogénie relative
- Taches brunes, mélasma et hyperpigmentation
- Prurit, sécheresse vulvaire et peau sensible
- THS et peau : ce que disent les études
- Traitements dermatologiques spécifiques à la ménopause
- Routine skincare adaptée à la peau ménopausée
- Pour aller plus loin
- FAQ
1. Œstrogènes et peau : le lien biologique direct
Les œstrogènes ne sont pas de simples hormones reproductrices. Ce sont de véritables régulateurs cutanés qui agissent sur pratiquement tous les compartiments de la peau via des récepteurs spécifiques (ERα et ERβ) présents dans les kératinocytes, les fibroblastes, les mélanocytes, les glandes sébacées et les follicules pileux.
Leurs effets sur la peau sont multiples et coordonnés :
- Stimulation de la synthèse de collagène I et III par les fibroblastes dermiques — les œstrogènes maintiennent littéralement l’architecture du derme
- Régulation de la production d’acide hyaluronique — ce qui explique en partie la sécheresse cutanée postménopausique
- Maintien de l’épaisseur épidermique et du renouvellement des kératinocytes
- Régulation de la vascularisation cutanée — les œstrogènes maintiennent la microcirculation, ce qui explique le teint terne après la ménopause
- Modulation de la réponse inflammatoire cutanée
- Action sur le cycle pilaire — les œstrogènes prolongent la phase anagène (croissance) des cheveux
- Contrôle de la mélanogenèse — via les récepteurs aux œstrogènes des mélanocytes
Chiffre clé
La femme ménopausée sans THS perd environ 2 % du collagène dermique par an dans les premières années suivant l’arrêt des œstrogènes — un rythme bien plus rapide que le vieillissement chronologique normal. Sur dix ans, cela représente une perte de 20 à 30 % du collagène total du derme. Source : Brincat et al., Climacteric.
La périménopause — cette période de transition qui précède l’arrêt définitif des règles, parfois sur plusieurs années — est souvent la phase où les modifications cutanées commencent à devenir perceptibles, bien avant la ménopause officielle. Les fluctuations hormonales y sont en réalité plus brutales que lors de la ménopause installée.
2. Sécheresse cutanée, perte de collagène et rides accélérées
La plainte dermatologique la plus fréquente à la ménopause est sans conteste la sécheresse cutanée (xérose), souvent décrite comme une transformation soudaine de la texture de la peau — une peau qui était « normale » ou légèrement grasse peut devenir sèche et tiraillante en quelques mois.
Mécanismes de la sécheresse postménopausique
Trois phénomènes se conjuguent :
- Chute de la production de sébum — les glandes sébacées sont régulées en partie par les œstrogènes. Leur raréfaction réduit le film hydrolipidique protecteur de surface.
- Diminution de l’acide hyaluronique dermique — l’AH est le principal « éponge à eau » du derme. Les œstrogènes stimulent sa synthèse ; leur absence entraîne une déshydratation progressive des couches profondes.
- Altération de la fonction barrière épidermique — la production de céramides (lipides essentiels de la couche cornée) diminue, augmentant la perte insensible en eau (TEWL).
La perte de collagène et ses conséquences visibles
| Modification | Mécanisme | Délai d’apparition | Impact visible |
|---|---|---|---|
| Perte de collagène I et III | Réduction activité fibroblastique + hausse métalloprotéinases | Dès la 1re année post-ménopause | Rides plus profondes, peau moins ferme |
| Amincissement épidermique | Ralentissement du renouvellement des kératinocytes | Progressif sur 5–10 ans | Peau « papier », transparente, hématomes faciles |
| Perte d’élastine | Dégradation par les UV + déficit œstrogénique | Accentuation à la ménopause | Relâchement cutané, ovale du visage modifié |
| Réduction de l’AH dermique | Moindre stimulation des fibroblastes producteurs d’AH | Dès la périménopause | Teint terne, joues creusées, sillons nasogéniens |
| Altération de la microvascularisation | Réduction de l’angiogenèse œstrogéno-dépendante | Progressif | Teint cireux, perte de « glow » naturel |
Source : Verdier-Sévrain.
Ces modifications s’ajoutent au photovieillissement accumulé. La ménopause n’est pas la seule cause du vieillissement cutané, mais elle en constitue un accélérateur brutal et identifiable. Notre article sur le vieillissement de la peau détaille l’ensemble des mécanismes impliqués.
3. Chute de cheveux à la ménopause : alopécie androgénétique et effluvium télogène
La chute de cheveux est l’une des plaintes les plus fréquentes et les plus angoissantes des femmes en période de ménopause. Elle peut prendre deux formes principales, souvent intriquées :
L’alopécie androgénétique féminine (AAF)
La baisse des œstrogènes fait que le peu d’hormones masculines présentes dans le sang s’exprime davantage. C’est ce qu’on appelle l’hyperandrogénie relative : non pas que le taux d’androgènes augmente, mais que, le taux d’œstrogènes s’effondrant, le rapport œstrogènes/androgènes bascule en faveur des androgènes.
L’AAF se manifeste typiquement par un éclaircissement diffus sur le dessus du crâne (vertex et couronne), avec préservation relative de la ligne frontale — à la différence de la calvitie masculine. La calvitie de la femme peut évoluer assez rapidement lors de changements hormonaux. Le minoxidil en lotion reste le traitement local proposé en première intention chez la femme, exclusivement à 2 %, à raison de 1 ml deux fois par jour.
L’effluvium télogène chronique
Distinct de l’AAF, l’effluvium télogène survient dans les mois qui suivent la ménopause comme réponse à un « choc hormonal » : une grande proportion de follicules basculent simultanément en phase télogène (chute). Il se manifeste par une chute diffuse et brutale, avec des cheveux retrouvés en quantité importante sur les brosses, dans la douche, sur les oreillers. Contrairement à l’AAF, il est potentiellement réversible.
| Type d’alopécie | Aspect clinique | Réversibilité | Traitement principal |
|---|---|---|---|
| Alopécie androgénétique féminine | Éclaircissement diffus vertex, lignes frontales préservées | Non (stabilisation possible) | Minoxidil 2 % lotion, minoxidil oral faible dose |
| Effluvium télogène chronique | Chute diffuse et brutale, densité globalement réduite | Partielle à totale | Supplémentation (fer, zinc, vitamine D), THS |
| Alopécie frontale fibrosante (AFF) | Recul de la lisière frontale, disparition du lanugo | Non (cicatricielle) | Hydroxychloroquine, antimalariques, inhibiteurs 5-AR |
Ne pas confondre avec l’alopécie frontale fibrosante (AFF)
L’AFF touche classiquement la femme ménopausée (âge moyen au diagnostic : 70 ans). C’est une alopécie cicatricielle irréversible — les cheveux perdus ne repoussent pas. L’objectif du traitement est uniquement de stopper la progression. Tout recul de la lisière frontale ou raréfaction des sourcils doit conduire à consulter rapidement un dermatologue. Voir notre article dédié : alopécie frontale fibrosante.
Pour un bilan complet de la chute de cheveux chez la femme ménopausée, voir aussi : chute de cheveux chez la femme et calvitie de la femme.
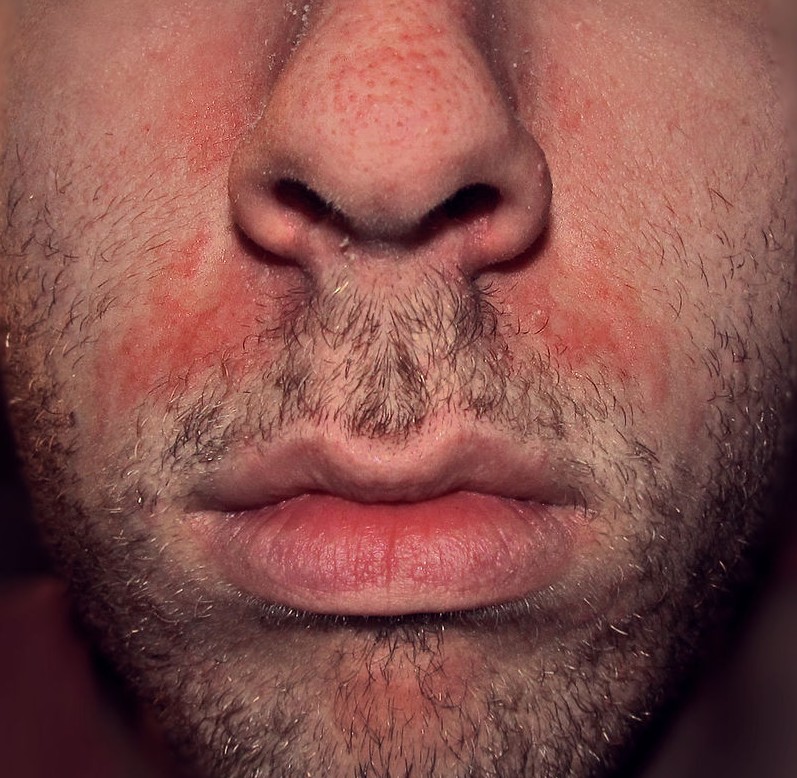
4. Pilosité du visage, acné tardive et hyperandrogénie relative
Paradoxalement, alors que les cheveux s’éclaircissent sur le cuir chevelu, des poils apparaissent ou s’épaississent sur certaines zones du visage — particulièrement le menton et la lèvre supérieure. Ce phénomène contre-intuitif s’explique par l’hyperandrogénie relative : les follicules pileux du visage sont très sensibles aux androgènes, et leur expression est désormais désinhibée.
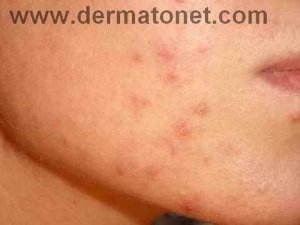
De la même façon, une acné tardive peut apparaître ou réapparaître après la ménopause — sous forme de papules inflammatoires sur la zone mandibulaire et le cou, souvent aggravées par le stress. L’acné tardive de la femme adulte répond parfois moins bien aux traitements classiques et nécessite souvent une approche hormonale.
| Manifestation | Localisation typique | Mécanisme | Options thérapeutiques |
|---|---|---|---|
| Hypertrichose faciale | Menton, lèvre supérieure, joues | Hyperandrogénie relative post-ménopausique | Épilation laser définitive, crème Vaniqa® (éflornithine) |
| Acné tardive post-ménopausique | Mâchoire, cou, menton | Séborrhée androgénique, stress | Rétinoïdes topiques, doxycycline, spironolactone |
| Séborrhée / peau grasse localisée | Zone T, sillons nasogéniens | Déséquilibre androgènes/œstrogènes | Soins kératorégulateurs, niacinamide |
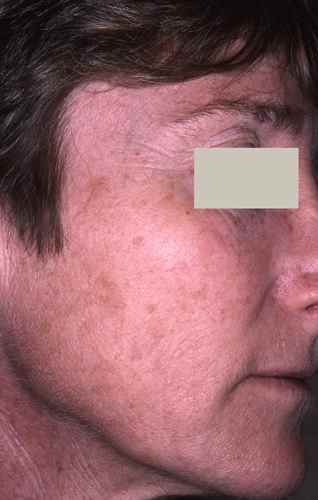
5. Taches brunes, mélasma et hyperpigmentation postménopausique
Les troubles de la pigmentation sont fréquents à la ménopause et souvent plurifactoriels. On distingue :
- Le mélasma (masque de grossesse) : paradoxalement, il peut réapparaître ou s’aggraver en périménopause sous l’effet des fluctuations hormonales, puis s’atténuer après la ménopause si une photoprotection rigoureuse est appliquée. Il peut aussi être entretenu ou déclenché par un THS œstrogénique, surtout sous forme orale.
- Les lentigos solaires (taches de vieillesse) : leur accumulation est accélérée par les UV antérieurs. Ils apparaissent sur le dos des mains, le décolleté, le visage. La ménopause, en diminuant la réparation de l’ADN mélanocytaire, favorise leur apparition.
- Les kératoses séborrhéiques : excroissances bénignes brunâtres dont la fréquence augmente nettement après la ménopause, indépendamment des UV.
Important
Tout lentigo solaire qui change de couleur, de taille, de forme ou de relief doit être montré à un dermatologue pour éliminer un lentigo malin (mélanome in situ), dont la fréquence augmente avec l’âge et l’exposition antérieure aux UV. La page sur le vieillissement de la peau détaille les signes d’alerte.
Le traitement des taches brunes chez la femme ménopausée repose sur la photoprotection quotidienne SPF50+, les dépigmentants topiques (acide azélaïque, niacinamide, acide tranexamique, trétinoïne, hydroquinone prescrite), et en seconde intention les peelings chimiques (acide glycolique, TCA) ou le laser pigmentaire. Voir notre article sur les peelings du visage.
6. Prurit postménopausique, sécheresse vulvaire et peau sensible
Le prurit postménopausique est souvent sous-estimé. Il peut se manifester de façon diffuse sur le tronc et les membres, sans lésion cutanée visible (sine materia), ou de façon plus localisée sur certaines zones.
Sa physiopathologie est triple :
- Xérose sévère — la peau sèche en elle-même est prurigineuse ; les récepteurs pruriceptifs de la couche épidermique superficielle sont activés en l’absence de film lipidique protecteur
- Modification des fibres nerveuses cutanées — les œstrogènes modulent le seuil de sensibilité des fibres C pruriceptives
- Fluctuations thermiques — les bouffées de chaleur créent des cycles chaud-froid qui irritent et dessèchent la peau
Voir l’article peau sèche après la ménopause.
Sécheresse vulvo-vaginale et lichen scléreux
La sécheresse vulvaire (atrophie vulvo-vaginale ou syndrome génito-urinaire de la ménopause) est l’une des conséquences les plus invalidantes sur le plan dermatologique et fonctionnel. La muqueuse vulvaire, riche en récepteurs aux œstrogènes, s’atrophie progressivement, entraînant sécheresse, brûlures, dyspareunie et vulvodynie.
Il faut également savoir que la ménopause est une période à risque accru de lichen scléreux vulvaire — une dermatose inflammatoire auto-immune qui provoque une atrophie blanchâtre et un prurit intense. Son diagnostic précoce est important car il peut, s’il n’est pas traité, évoluer vers des modifications architecturales irréversibles. Toute leucoplasie vulvaire ou prurit vulvaire chronique après la ménopause mérite une consultation dermatologique.
Prurit inexpliqué, sécheresse vulvaire ou taches qui changent ?
Ces manifestations méritent un avis dermatologique spécialisé. Prendre rendez-vous avec le Dr Rousseau →
7. THS et peau : ce que disent réellement les études
La question du traitement hormonal de substitution (THS) dans ses effets sur la peau est l’une des plus importantes — et l’une des plus mal comprises des patientes. Voici ce que la littérature établit clairement.
Effets cutanés documentés du THS
| Effet sur la peau | THS œstrogénique | Niveau de preuve | Remarque |
|---|---|---|---|
| Préservation du collagène dermique | Ralentissement de la perte (–30 % vs sans THS sur 5 ans) | Fort (RCT) | Effet dose-dépendant, plus marqué si THS débuté tôt |
| Épaisseur cutanée | Augmentation ou maintien de l’épaisseur épidermique | Fort | Étude Collaborative European Study |
| Hydratation cutanée | Amélioration de la teneur en eau et du film lipidique | Modéré à fort | Effet plus marqué avec œstrogènes transdermiques |
| Rides et relâchement | Atténuation modeste des rides fines, amélioration de l’élasticité | Modéré | Pas de disparition complète des rides établies |
| Chute de cheveux | Réduction de l’effluvium télogène, effet variable sur l’AAF | Modéré | Certains progestatifs androgéniques peuvent aggraver l’AAF |
| Mélasma | Risque de déclenchement ou aggravation (surtout THS oral) | Fort | Préférer le THS transdermique si antécédent de mélasma |
| Sécheresse vulvaire | Amélioration significative avec œstrogènes locaux | Très fort | Œstrogènes locaux seuls suffisent pour la sphère génitale |
Sources : Brincat 2000 (PMID 11390831) ; Verdier-Sévrain 2007 (PMID 18071262) ; Lephart 2018 (PMID 30205428).
Le rôle du progestatif dans le THS
Tous les THS ne se valent pas pour la peau. Les progestatifs androgéniques (noréthistérone, lévonorgestrel) peuvent contrecarrer les effets bénéfiques des œstrogènes sur la peau et aggraver l’AAF, l’acné et la pilosité faciale. La progestérone naturelle micronisée (Utrogestan®) est généralement préférée en cas d’antécédent d’AAF, d’acné hormonale ou de pilosité excessive. La décision du THS et de sa formulation revient au médecin traitant ou au gynécologue, après évaluation du rapport bénéfice/risque individuel.
8. Traitements dermatologiques spécifiques à la peau ménopausée
Indépendamment ou en complément du THS, la dermatologie propose un arsenal thérapeutique spécifiquement efficace sur la peau ménopausée.
| Traitement | Cible principale | Efficacité | Remarques |
|---|---|---|---|
| Rétinoïdes topiques (trétinoïne 0,025–0,05 %) | Rides, collagène, taches, texture | Très bonne (gold standard) | Irritation initiale ; résultats en 3–6 mois ; sur ordonnance |
| Skinbooster / AH injectable (Juvederm Volite®, Profhilo®) | Sécheresse profonde, qualité de peau | Bonne sur 6–12 mois | Hydratation intrinsèque + stimulation collagénique |
| Toxine botulique | Rides dynamiques (front, pattes d’oie, lion) | Excellente sur rides d’expression | Durée 4–6 mois ; pas d’effet sur relâchement cutané |
| Laser CO2 fractionné / Fraxel | Relâchement, texture, rides moyennes | Bonne à très bonne | Évictions solaires strictes ; 1–2 séances/an |
| Peelings chimiques (TCA, glycolique) | Taches, teint, rides fines, texture | Bonne à très bonne selon profondeur | Photoprotection indispensable après |
| Radiofréquence / HIFU | Relâchement cutané facial et cervical | Modérée à bonne | Alternative non invasive à la chirurgie |
| Minoxidil 2 % lotion ou oral faible dose | Alopécie androgénétique féminine | Bonne (stabilisation ~70 %) | Traitement suspensif au long cours |
| Laser pigmentaire / IPL | Lentigos solaires, taches brunes | Très bonne | Bilan dermoscopique préalable indispensable |
Pour les peelings : peeling du visage. Pour les injections d’AH : skinbooster et hydratation profonde.
9. Routine skincare adaptée à la peau ménopausée : les actifs qui comptent vraiment
La peau ménopausée n’a pas besoin d’une trousse de soins plus lourde — elle a besoin d’une trousse mieux ciblée. Les principes actifs validés scientifiquement pour les problématiques spécifiques de cette période :
| Actif | Action sur la peau ménopausée | Comment l’utiliser |
|---|---|---|
| Rétinoïdes (rétinol, rétinal, trétinoïne) | Stimulation collagène, réduction rides, dépigmentation, renouvellement cellulaire | Soir, sur peau sèche ; commencer à faible concentration ; photoprotection le matin |
| Vitamine C (acide ascorbique ≥10 %) | Antioxydant, stimulation collagène, dépigmentation | Matin, avant SPF |
| Niacinamide (vitamine B3, 5–10 %) | Hydratation barrière, séborrhée, anti-taches, anti-inflammatoire | Matin et/ou soir ; excellente tolérance |
| Acide hyaluronique topique | Hydratation superficielle (couche cornée) | Sur peau légèrement humide ; associer un émollient par-dessus |
| Peptides (Matrixyl®, palmitoyl tripeptide-1) | Stimulation synthèse collagène I et III, densité cutanée | Sérum ou crème de jour/nuit ; bonne tolérance |
| Émollients riches (céramides, squalane) | Restauration barrière lipidique, anti-xérose | Crème corps quotidienne ; indispensable à la ménopause |
| SPF 50+ quotidien | Prévention photovieillissement, taches, kératoses, cancers cutanés | Chaque matin, toute l’année ; geste le plus important |
Notre article détaillé sur les actifs skincare : routine skincare validée par un dermatologue.
Ce qui ne sert à rien (ou presque)
Les crèmes à base de phytœstrogènes (isoflavonoïdes du soja, de la grenade, du houblon) sont largement commercialisées pour « nourrir hormonalement la peau ». Leurs effets cutanés documentés sont très modestes et non comparables au THS. Les crèmes « anti-âge » à la DHEA, à la mélatonine ou aux extraits de placenta manquent de preuves solides. La priorité reste : rétinoïdes, SPF50+, hydratation adaptée.
Pour aller plus loin
Cheveux et hormones
Un bilan dermatologique à la ménopause ?
Chute de cheveux, taches, sécheresse, acné tardive — la ménopause mérite une consultation dermatologique dédiée. Le Dr Rousseau propose des téléconsultations rapides pour évaluer l’ensemble de vos manifestations cutanées et vous proposer un plan de prise en charge personnalisé. Prendre rendez-vous en téléconsultation →
FAQ — Questions fréquentes sur la peau et la ménopause
À partir de quand la peau commence-t-elle à changer à la ménopause ?
Les premières modifications cutanées peuvent débuter dès la périménopause, parfois 3 à 5 ans avant l’arrêt définitif des règles. Les fluctuations hormonales y sont en réalité plus brutales que lors de la ménopause installée. Sécheresse cutanée, modifications de la chevelure et variation de l’éclat du teint sont souvent les premiers signaux. La perte de collagène s’accélère nettement dans les 5 années suivant la ménopause.
Le THS peut-il vraiment améliorer la peau ?
Oui, les études montrent que le THS œstrogénique ralentit significativement la perte de collagène (jusqu’à –30 % par rapport aux femmes sans THS sur 5 ans), améliore l’hydratation cutanée et l’épaisseur épidermique, et réduit l’effluvium télogène. Ces effets sont plus marqués si le THS est débuté tôt après la ménopause. Cependant, le THS est une décision médicale globale — son indication, sa formulation et sa durée doivent être évaluées avec un médecin.
Pourquoi ai-je des poils de menton depuis la ménopause alors que mes cheveux tombent ?
Ce paradoxe s’explique par l’hyperandrogénie relative : en l’absence des œstrogènes qui « masquaient » les androgènes, ces derniers s’expriment davantage. Les follicules du cuir chevelu et les follicules du visage répondent de façon opposée aux androgènes — ils stimulent la pousse sur le visage et l’inhibent au vertex. C’est pourquoi la même modification hormonale peut provoquer simultanément une chute de cheveux et une pilosité faciale accrue.
Quelle crème anti-rides privilégier après la ménopause ?
Les données scientifiques désignent les rétinoïdes (rétinol en cosmétique, trétinoïne sur ordonnance) comme les seuls actifs anti-âge dont l’efficacité sur le collagène est solidement établie. Ils doivent être utilisés le soir, avec une montée progressive en concentration et une photoprotection matin indispensable. La vitamine C le matin, le niacinamide et des émollients riches complètent un protocole cohérent. Les crèmes aux phytœstrogènes ont des effets documentés très modestes.
Prurit après la ménopause : est-ce normal ?
Le prurit postménopausique est fréquent et souvent multifactoriel (xérose, fluctuations thermiques liées aux bouffées de chaleur, modification des fibres nerveuses cutanées). Un prurit diffus sans lésion visible, persistant, doit néanmoins faire éliminer d’autres causes — dysthyroïdie, anémie, insuffisance rénale, cholestase, lymphome. Un bilan médical est recommandé. Localement, un prurit vulvaire chronique doit faire rechercher un lichen scléreux vulvaire.
Voir aussi :
Vieillissement de la peau —
Calvitie de la femme —
Alopécie frontale fibrosante —
Routine skincare —
Peau et grossesse —
À propos du Dr Rousseau
Mis à jour le 24 mars 2026 par le Dr Ludovic Rousseau, dermatologue.