Mycose d’ongle (onychomycose) : symptômes, diagnostic et traitement
Cet article en vidéo
La mycose d’ongle (ou onychomycose) est une infection très fréquente, le plus souvent due à un champignon appelé dermatophyte, touchant préférentiellement l’ongle du gros orteil. Elle donne un aspect d’ongle friable, blanchi ou jauni, souvent épaissi et décollé de la peau. Attention : plus de la moitié des anomalies d’ongles ne sont pas des mycoses — un avis médical est indispensable. Le traitement repose sur un vernis antifongique si la matrice de l’ongle n’est pas atteinte, ou sur des médicaments par voie orale dans le cas contraire.
Besoin de l’avis d’un spécialiste ? Délais de RDV trop longs ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
ONYCHOMYCOSE (MYCOSE DES ONGLES)
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Qu’est-ce que c’est |
Facteurs favorisants |
Diagnostic |
Types de mycoses |
Prévention |
Traitement |
Ongles verts, candida… |
Questions fréquentes
Qu’est-ce que la mycose des ongles ?
L’onychomycose est une infection des ongles par un champignon, fréquente à partir de 45 ans et très commune chez les personnes âgées : près d’une personne de 70 ans sur deux est atteinte. Les ongles les plus touchés sont ceux du gros et du dernier orteil.
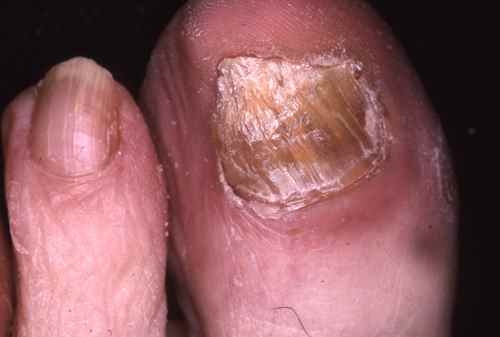
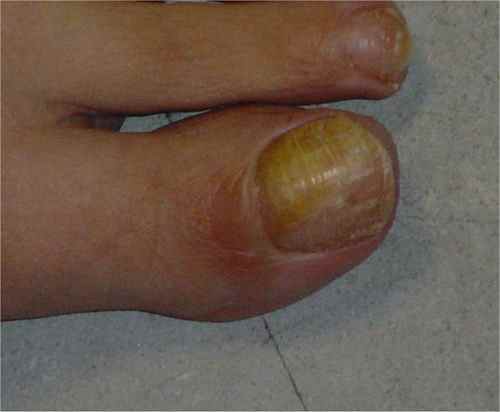
Les champignons les plus fréquemment en cause sont les dermatophytes (80% des cas, principalement Trichophyton rubrum).
📚 Référence scientifique : Épidémiologie des onychomycoses — revue internationale — PubMed
Facteurs favorisant la mycose des ongles
Les facteurs de risque sont les mêmes que pour les mycoses des pieds :
- Macération et humidité persistante des pieds
- Prêt de chaussures
- Fréquentation de lieux collectifs à pieds nus (piscines, vestiaires, douches…)
Les personnes à risque accru sont : les personnes âgées, celles ayant déjà des mycoses des pieds, les diabétiques, les immunodéprimés et les personnes souffrant de transpiration excessive des pieds.
Diagnostic de la mycose des ongles
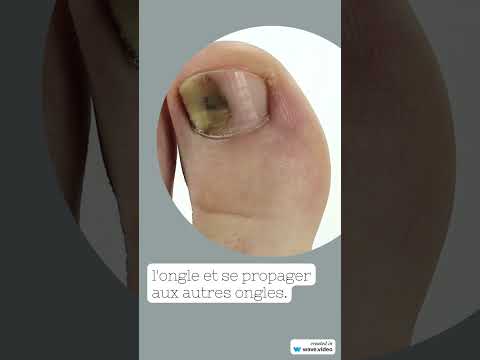
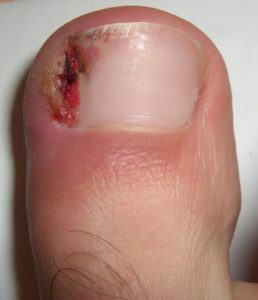
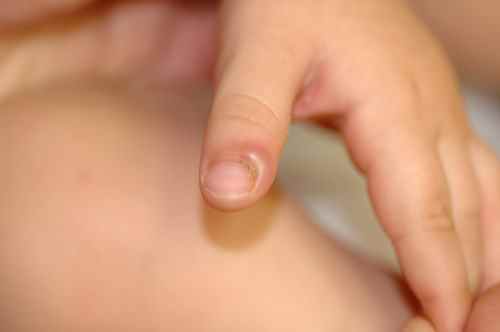
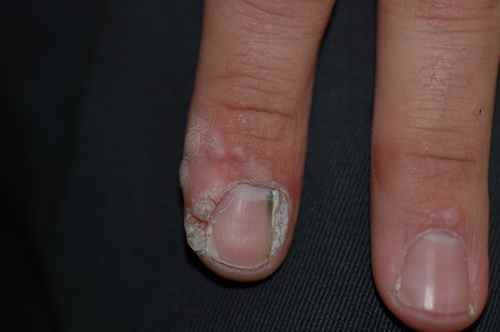
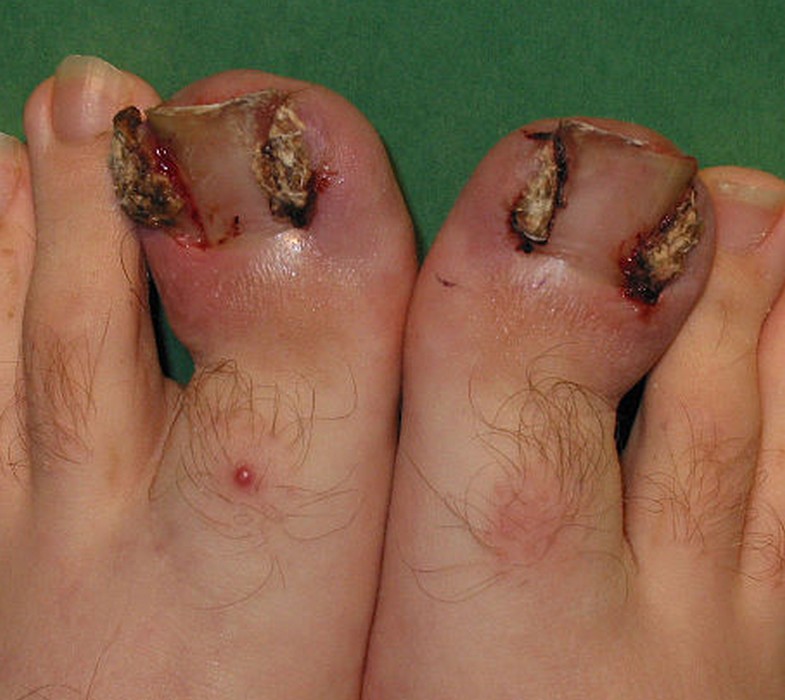
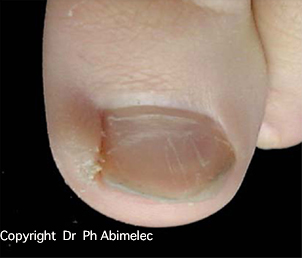
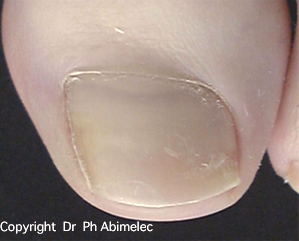
La forme la plus fréquente est un épaississement de l’ongle qui prend une couleur jaunâtre ou blanchâtre, progressant vers la base de l’ongle. À son extrémité, l’ongle peut devenir friable et se décoller de la peau.
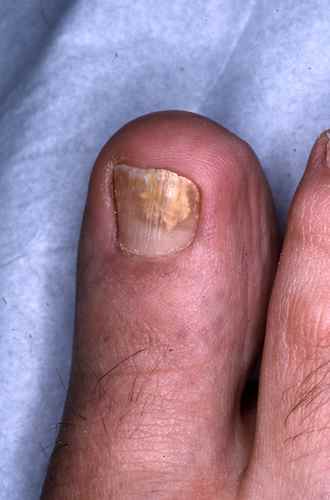
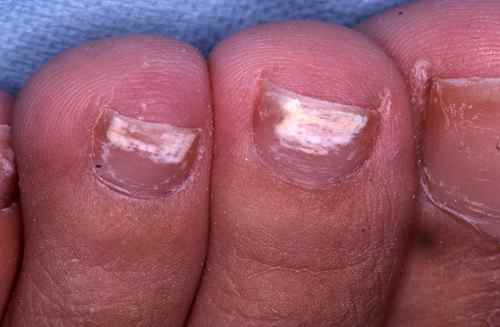
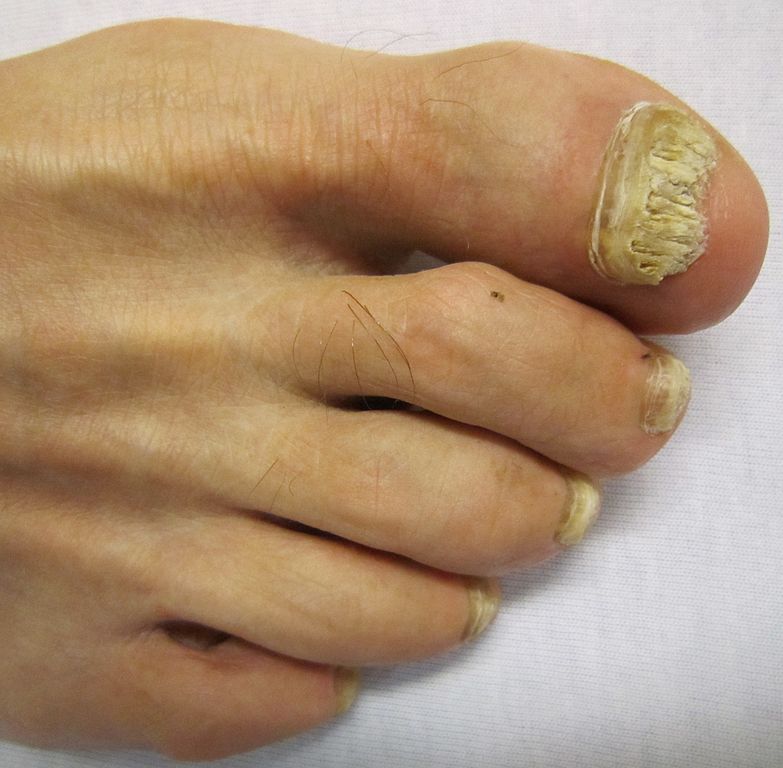
Le diagnostic est souvent possible à l’œil nu. En dermatoscopie, on observe des bords déchiquetés, des stries longitudinales, une couleur jaune et des bords effrités — à distinguer de l’onycholyse traumatique dont le bord est linéaire.
Un prélèvement de l’ongle avec examen direct et mise en culture au laboratoire permet de confirmer le diagnostic et d’identifier le champignon responsable — ce qui conditionne le traitement.
⚠️ Attention : plus de la moitié des anomalies d’ongles ne sont PAS des mycoses. Traumatisme, psoriasis unguéal, lichen plan… peuvent donner un aspect similaire. Un avis médical s’impose avant tout traitement.
Types de mycoses d’ongles
Onychomycoses à dermatophytes
Les plus fréquentes, touchant un ou plusieurs orteils, souvent associées à une mycose des pieds (pied d’athlète) ou à des mycoses cutanées. Le champignon le plus fréquent est Trichophyton rubrum (80% des cas).
Onychomycoses à levures (candida)
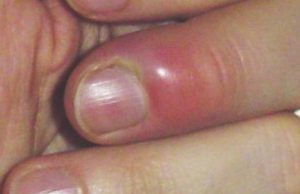
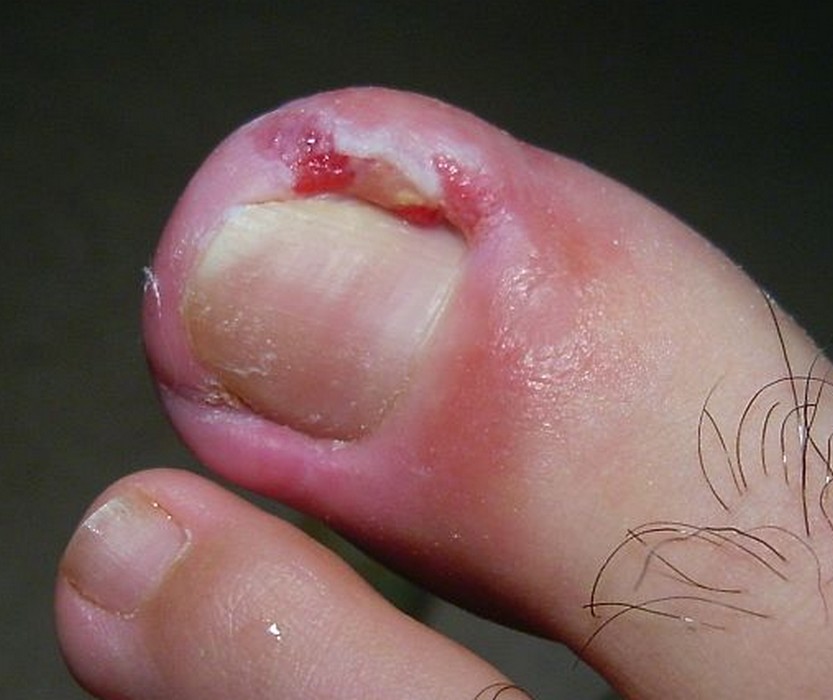
Moins fréquentes, elles concernent essentiellement les ongles des mains. Elles se manifestent souvent par un périonyxis (pourtour de l’ongle gonflé et rouge) et touchent particulièrement les diabétiques.
Onychomycoses à moisissures
Il s’agit souvent d’une atteinte isolée d’un seul ongle, parfois post-traumatique, réfractaire aux traitements habituels. Les agents en cause sont Fusarium sp., Acremonium sp. et Aspergillus sp. Une moisissure doit être retrouvée au minimum deux fois pour confirmer son rôle pathogène.
Prévenir la mycose des ongles
- Couper les ongles régulièrement
- Porter des chaussures ouvertes en été, des chaussettes en coton (fil d’Écosse idéalement) changées tous les jours
- Laver les pieds une fois par jour et bien sécher les espaces inter-orteils
- Porter des claquettes dans les lieux collectifs (piscines, douches, vestiaires…)
- En cas de mycoses récidivantes, des poudres antifongiques (Mycoster®, Econazole®…) peuvent être pulvérisées dans les chaussures
Traitement de la mycose des ongles
Avant tout traitement : enlever le maximum de partie malade (podologie, crème à l’urée) et désinfecter les chaussures.
Si la matrice de l’ongle est atteinte → traitement oral
La matrice est la zone de l’ongle située sous la peau qui le produit. Si elle est atteinte, un traitement par voie orale est nécessaire, le plus souvent la Terbinafine (Lamisil®, Fungster®…).
Le traitement oral est recommandé en cas de :
- Atteinte de plus de 50% de la tablette unguéale
- Atteinte matricielle ou tablette de plus de 2 mm d’épaisseur
- Onychomycose sous-unguéale proximale
- Plus de trois ongles atteints
Ce traitement nécessite un prélèvement mycologique préalable, une prise de sang et la vérification de l’absence de contre-indications.
📚 Référence scientifique : Recommandations pour le traitement des onychomycoses — PubMed
Si la matrice n’est pas atteinte → traitement local
Un vernis antifongique suffit généralement. Un ongle de pied poussant d’environ 1,5 mm par mois, il faut souvent plus de 6 mois de traitement pour obtenir la guérison complète.
Vernis prescrits sur ordonnance :
- Amorolfine (Loceryl®, Curanail®…) : 1 à 2 applications par semaine
- Ciclopirox (Mycoster vernis®, Onytec®…) : 1 application par jour
Vernis disponibles sans ordonnance (après avis médical ou pharmaceutique)
⚠️ Ne vous improvisez pas médecin ! Consultez votre médecin traitant avant tout traitement. Ces vernis ne peuvent être utilisés que si la mycose ne touche pas plus des 3/4 de l’ongle ni plus de 5 ongles.
AMOROLFINE / LOCÉRYLPRO : 1 à 2 applications par semaine jusqu’à guérison (6 mois pour les mains, 9 mois pour les pieds). Limer la zone atteinte avant la première application. Enlever le vernis précédent avec du dissolvant avant chaque nouvelle application. Ne pas utiliser les mêmes limes sur les ongles sains.
CICLOPIROX / MYCONAIL : 1 application par soir sur l’ongle et les 5 mm de peau bordant l’ongle. Ne pas laver les ongles dans les 6 heures suivant l’application. Ne pas appliquer d’autre vernis à ongles sur les zones traitées. Par temps froid (sous 15°C), réchauffer le flacon entre les mains si le vernis se gèle.
Laser pour les mycoses des ongles
Les lasers Nd:YAG et CO2 fractionnel peuvent être proposés, mais les données sur leur efficacité restent limitées (études majoritairement non contrôlées). La FDA américaine les a approuvés uniquement pour un éclaircissement temporaire de l’ongle, non pour traiter la mycose. Leur utilisation n’est pas recommandée en première intention.
📚 Laser et onychomycoses : revue des données — PubMed
Traitement des mycoses à moisissures
Les moisissures sont peu sensibles aux antifongiques classiques. Les Aspergillus peuvent répondre à la terbinafine ou à l’itraconazole ; les Fusarium seront plutôt traités par itraconazole. L’avulsion chimique (urée : Onyster®, Amycor Onychoset®) ou chirurgicale reste souvent efficace, encadrée par des antifongiques locaux et oraux.
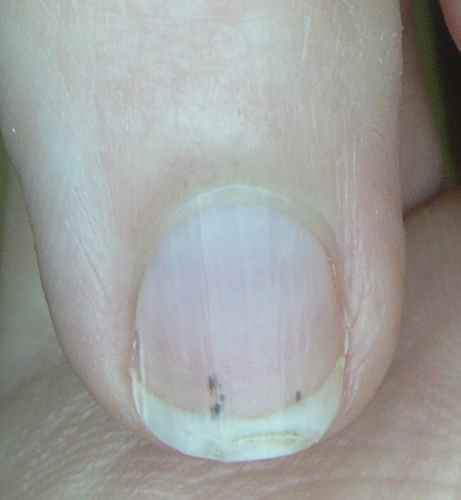
Ongles verts, bleus, marrons — cas particuliers
Ongles verts et bleu-noirs
Souvent liés à une surinfection à Pseudomonas aeruginosa (pyocyanique). Traitement : Bétadine® solution dermique et bains de Dakin®.
Mycose des ongles à Candida
Elle se manifeste par un périonyxis (pourtour de l’ongle gonflé et rouge à Candida albicans), notamment chez le diabétique, évoluant vers une atteinte de l’ongle prenant une teinte irrégulière jaune verdâtre, marron ou noire, surtout dans les zones latérales.
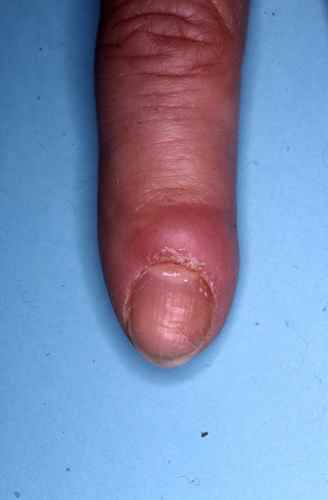
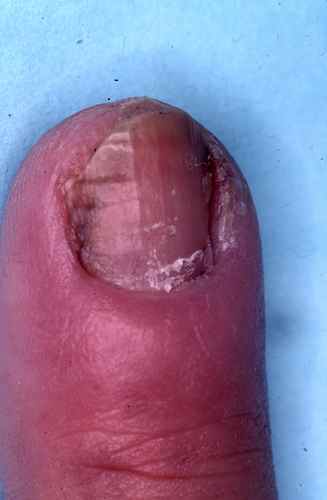
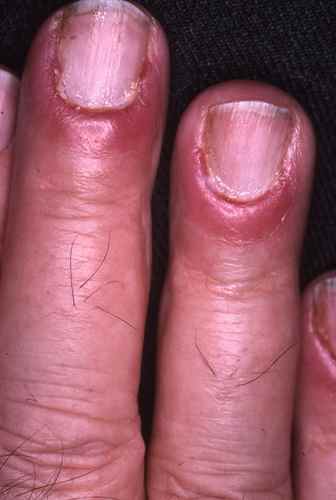
Le traitement associe :
- Contrôle du diabète si présent
- Lutte contre l’humidité : séchage soigneux des mains, éviction des détergents et traumatismes mécaniques (manucurie…)
- Traitement des foyers de candidose associés (muqueuse, digestif, génital)
- Bains de doigts antiseptiques : Bétadine® dermique, chlorhexidine (Plurexid®, Hibidil®), Hexomédine®
- Application d’un antifongique local en gel ou lotion plusieurs fois par jour
Ces traitements doivent être poursuivis jusqu’à guérison complète, soit 4 à 6 mois en moyenne. En cas d’échec, un traitement oral peut être envisagé : fluconazole (Triflucan®) ou itraconazole (Sporanox®) avec surveillance hépatique.
Vous pensez avoir une mycose d’ongle ? Un dermatologue peut confirmer le diagnostic et prescrire le traitement adapté en téléconsultation :
📅 Prendre rendez-vous en visio
Questions fréquentes sur la mycose des ongles
Comment savoir si c’est bien une mycose et pas autre chose ?
Plus de la moitié des anomalies d’ongles ne sont pas des mycoses. Un ongle épaissi ou jauni peut être dû à un traumatisme, un psoriasis unguéal, un lichen plan… Seul un médecin peut poser le diagnostic, confirmé si nécessaire par un prélèvement mycologique en laboratoire.
Combien de temps dure le traitement ?
Un ongle de pied pousse d’environ 1,5 mm par mois. Il faut généralement 6 à 9 mois de traitement local (vernis) pour obtenir un ongle entièrement sain. Le traitement oral est plus court mais nécessite un suivi médical.
Peut-on traiter une mycose d’ongle sans ordonnance ?
Des vernis à base d’amorolfine (Locéryl Pro®) ou de ciclopirox (Myconail®) sont disponibles en pharmacie sans ordonnance. Mais ils ne doivent être utilisés qu’après avis médical ou pharmaceutique, uniquement si la mycose touche moins des 3/4 de l’ongle et moins de 5 ongles. En cas de doute, consultez votre médecin traitant.
La mycose des ongles est-elle contagieuse ?
Oui. Elle peut se transmettre à d’autres ongles du même pied, aux proches par contact cutané ou partage de chaussures/chaussettes, et dans les lieux collectifs (piscines, vestiaires). Des mesures d’hygiène strictes sont essentielles pendant et après le traitement.
Faut-il traiter une mycose d’ongle qui ne fait pas mal ?
Oui. Même indolore au début, l’onychomycose peut progresser et détruire l’ongle, atteindre d’autres ongles et se transmettre à l’entourage. Un traitement précoce est plus efficace et plus court.
Le laser peut-il guérir une mycose d’ongle ?
Le laser (Nd:YAG, CO2 fractionnel) n’est pas recommandé en première intention : les études disponibles sont insuffisantes pour prouver son efficacité. La FDA l’a approuvé uniquement pour un éclaircissement temporaire de l’ongle, non comme traitement curatif de la mycose.
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
ONYCHOMYCOSE (MYCOSE DES ONGLES)
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…