Phototypes de Fitzpatrick : guide complet avec implications dermatologiques pratiques

La classification des phototypes de Fitzpatrick est l’une des échelles les plus utilisées en dermatologie mondiale. Développée en 1975 par le Dr Thomas B. Fitzpatrick, dermatologue à Harvard, elle classe les peaux humaines en six phototypes (I à VI) selon leur réaction à l’exposition solaire initiale : capacité à bronzer et sensibilité aux coups de soleil.
Bien au-delà de la simple description de la couleur de peau, les phototypes de Fitzpatrick ont des implications pratiques majeures dans de nombreux domaines de la dermatologie : protection solaire, risque de cancer cutané, traitements laser, peelings chimiques, dépigmentation, cicatrisation et gestion des dermatoses inflammatoires.
Connaître son phototype permet de mieux adapter ses soins, d’anticiper les risques dermatologiques et de dialoguer efficacement avec son dermatologue.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
Les six phototypes de Fitzpatrick : description et caractéristiques

Phototype I : peau très claire, toujours brûle, ne bronze jamais
Description physique :
Peau très pâle, souvent laiteuse, avec des taches de rousseur fréquentes. Cheveux roux ou blonds très clairs. Yeux bleus, verts ou gris. Origine celtique, irlandaise, écossaise ou nordique prédominante.
Réaction au soleil :
– Coup de soleil systématique, même après une exposition courte (15 à 20 minutes),
– aucune capacité de bronzage,
– rougeur intense et douloureuse après toute exposition non protégée.
Risque de cancer cutané :
Risque le plus élevé de tous les phototypes. Incidence de mélanome 10 à 20 fois supérieure à celle des phototypes V-VI. Risque maximal de carcinomes basocellulaires et épidermoïdes.
Protection solaire recommandée :
SPF 50+ obligatoire, renouvellement toutes les 2 heures, vêtements anti-UV, chapeau, évitement de l’exposition entre 11h et 16h. Le phototype I ne devrait jamais s’exposer au soleil sans protection complète.
Phototype II : peau claire, brûle facilement, bronze légèrement
Description physique :
Peau claire, parfois quelques taches de rousseur. Cheveux blonds, châtain clair ou roux. Yeux bleus, verts, gris ou noisette. Origines nord-européenne ou centre-européenne.
Réaction au soleil :
– Coup de soleil fréquent après exposition modérée,
– bronzage léger possible après exposition prolongée,
– peeling fréquent après le coup de soleil.
Risque de cancer cutané :
Risque très élevé. Deuxième phototype le plus exposé aux cancers cutanés induits par les UV.
Protection solaire recommandée :
SPF 50+, renouvellement régulier, évitement des heures de forte insolation.
Phototype III : peau intermédiaire, brûle parfois, bronze progressivement
Description physique :
Peau légèrement mate ou beige, sans taches de rousseur ou rares. Cheveux châtains à bruns. Yeux noisette, bruns ou verts. Origines méditerranéenne, sud-européenne, latine ou moyen-orientale.
Réaction au soleil :
– Coup de soleil possible lors des premières expositions de la saison ou en cas d’exposition intense,
– bronzage progressif et régulier après acclimatation,
– phototype le plus représenté en France.
Risque de cancer cutané :
Risque intermédiaire. Reste significatif — le mélanome survient à tous les phototypes.
Protection solaire recommandée :
SPF 30 à 50+ selon l’intensité de l’exposition et la latitude. Ne pas négliger la photoprotection même avec un bronzage établi.
Phototype IV : peau mate, brûle rarement, bronze facilement
Description physique :
Peau mate à olivâtre, pas de taches de rousseur. Cheveux bruns à noirs. Yeux bruns ou noirs. Origines méditerranéenne (Maghreb, Moyen-Orient), asiatique ou latino-américaine.
Réaction au soleil :
– Coup de soleil rare, surtout en début de saison ou lors d’expositions extrêmes,
– bronzage facile, rapide et homogène,
– photoprotection naturelle significative (équivalent SPF 4 à 8 environ).
Risque de cancer cutané :
Risque plus faible que les phototypes I à III, mais non nul. Mélanome acral lentigineux (paumes, plantes, ongles) présent indépendamment du phototype.
Spécificités dermatologiques :
– Risque élevé d’hyperpigmentation post-inflammatoire après toute agression cutanée,
– risque modéré de cicatrices chéloïdes,
– mélasma plus fréquent et plus sévère.
Phototype V : peau foncée, brûle très rarement, bronze toujours
Description physique :
Peau brune foncée. Cheveux noirs. Yeux noirs ou bruns très foncés. Origines africaine, afro-antillaise, indienne, sud-asiatique ou latino-américaine.
Réaction au soleil :
– Coup de soleil exceptionnel,
– bronzage systématique et intense,
– photoprotection naturelle importante (équivalent SPF 8 à 15 environ).
Spécificités dermatologiques :
– Risque très élevé d’hyperpigmentation post-inflammatoire (HPI) après toute lésion, inflammation ou agression cutanée,
– risque élevé de cicatrices chéloïdes (3 à 18 fois plus fréquentes que chez les phototypes I-III),
– mélasma fréquent et sévère,
– mélanome acral lentigineux : forme de mélanome diagnostiquée tardivement en raison d’une vigilance insuffisante.
Phototype VI : peau très foncée ou noire, ne brûle jamais, bronze toujours intensément
Description physique :
Peau noire. Cheveux et yeux noirs. Origines africaine subsaharienne ou afro-américaine.
Réaction au soleil :
– Aucun coup de soleil dans les conditions habituelles,
– bronzage permanent et intense,
– photoprotection naturelle maximale (équivalent SPF 13 à 15 environ).
Spécificités dermatologiques :
– Risque maximal d’hyperpigmentation post-inflammatoire,
– risque maximal de cicatrices chéloïdes,
– mélanome acral lentigineux plus fréquent que le mélanome classique,
– vieillissement cutané photo-induit retardé de 10 à 15 ans par rapport aux phototypes I-II,
– sécheresse cutanée (xérose) fréquente en climat tempéré.
En savoir plus sur les spécificités de la peau noire en dermatologie.
Comment déterminer son phototype de Fitzpatrick ?
Le phototype est évalué par le dermatologue sur la base de l’examen clinique et d’un questionnaire standardisé. Voici les questions clés :
Question 1 — Couleur naturelle de votre peau non exposée (intérieur du bras) :
– Ivoire ou très pâle → phototype I-II,
– beige ou légèrement dorée → phototype III,
– mate ou olivâtre → phototype IV,
– brune → phototype V,
– noire → phototype VI.
Question 2 — Que se passe-t-il après votre première exposition solaire de l’été sans protection ?
– Coup de soleil intense, jamais de bronzage → phototype I,
– coup de soleil, bronzage minime → phototype II,
– coup de soleil léger, bronzage progressif → phototype III,
– rarement coup de soleil, bronzage facile → phototype IV,
– très rarement coup de soleil, bronzage intense → phototype V,
– jamais de coup de soleil, bronzage toujours maximal → phototype VI.
Question 3 — Avez-vous des taches de rousseur naturelles ?
Les taches de rousseur sont caractéristiques des phototypes I et II.
Note importante :
Le phototype est une caractéristique constitutionnelle et génétique, indépendante du bronzage acquis. Un phototype II bronzé en été reste un phototype II — son risque de cancer cutané n’est pas réduit par le bronzage.
Phototypes et protection solaire : adapter le SPF
La protection solaire doit être adaptée au phototype, à l’activité et à l’intensité de l’exposition :
Phototype I :
SPF 50+ obligatoire en toutes circonstances. Vêtements anti-UV (UPF 50+), chapeau à larges bords, lunettes UV 400. Éviter toute exposition entre 11h et 16h. Ne jamais utiliser de cabines UV ou de bronzage artificiel.
Phototype II :
SPF 50+ recommandé, notamment en été, à la mer, en montagne ou sous les tropiques. Renouvellement toutes les 2 heures et après chaque baignade.
Phototype III :
SPF 30 à 50+ selon la latitude et l’intensité de l’exposition. SPF 50+ pour les expositions intenses (mer, neige, montagne, pays tropicaux).
Phototype IV :
SPF 20 à 30 pour les expositions quotidiennes. SPF 50+ pour les expositions intenses et prolongées.
Point crucial : malgré une photoprotection naturelle meilleure, le SPF quotidien reste indispensable pour prévenir l’hyperpigmentation post-inflammatoire et le mélasma, très fréquents dans ce phototype.
Phototypes V et VI :
SPF 30 à 50+ recommandé malgré la photoprotection naturelle, pour deux raisons principales :
– prévention et traitement de l’hyperpigmentation post-inflammatoire et du mélasma,
– prévention du mélanome acral (paumes, plantes, ongles) même si ce dernier n’est pas UV-dépendant.
Règle fondamentale valable pour tous les phototypes :
Aucun bronzage n’est un bronzage sain. Chaque coup de soleil, quelle que soit la couleur de peau, génère des mutations génétiques dans les cellules cutanées contribuant au risque cumulatif de cancer cutané.
Phototypes et traitements laser : un facteur déterminant
Le phototype est le paramètre le plus important dans la sécurité des traitements laser dermatologiques. La mélanine cutanée absorbe l’énergie lumineuse des lasers : plus le phototype est élevé, plus le risque de complications est important avec les lasers conventionnels.
Lasers et photoépilation
La mélanine est le chromophore cible des lasers d’épilation. En phototype élevé, la mélanine épidermique entre en compétition avec la mélanine du follicule pileux pour l’absorption de l’énergie laser, augmentant le risque de :
– brûlures épidermiques,
– hypopigmentation (taches blanches) ou hyperpigmentation post-traitement,
– cicatrices.
Lasers adaptés selon le phototype :
– Phototypes I-II : tous les lasers d’épilation conviennent. Alexandrite (755 nm) et diode (810 nm) très efficaces.
– Phototypes III-IV : laser diode (810 nm) avec paramètres adaptés, ou Nd:YAG 1064 nm avec précautions.
– Phototypes V-VI : laser Nd:YAG 1064 nm exclusivement. La longueur d’onde plus longue pénètre plus profondément avec moins d’absorption épidermique. Les lasers alexandrite et rubis sont contre-indiqués (risque de brûlures et d’hypopigmentation irréversible).
En savoir plus sur l’épilation laser pour peau noire et mate.
Lasers fractionnés et resurfacing
Les lasers fractionnés (CO2 fractionné, Er:YAG, 1550 nm non ablatif) sont utilisés pour le traitement des rides, cicatrices, taches et amélioration de la texture cutanée.
– Phototypes I-III : excellent profil bénéfice/risque. Lasers ablatifs (CO2, Er:YAG) très efficaces.
– Phototypes IV : laser fractionné non ablatif préférable au laser ablatif. Paramètres conservateurs. Risque d’hyperpigmentation post-traitement à gérer avec dépigmentants topiques.
– Phototypes V-VI : laser fractionné non ablatif uniquement, à très faible densité. Risque significatif d’hyperpigmentation post-inflammatoire. Le micro-needling est souvent préféré aux phototypes élevés pour le traitement des cicatrices et des vergetures, avec moins de risque de séquelles pigmentaires.
Lasers vasculaires (couperose, angiomes)
Le laser à colorant pulsé (PDL 585-595 nm) et le laser KTP (532 nm) ciblent l’oxyhémoglobine des vaisseaux.
– Phototypes I-III : excellents résultats pour la rosacée, la couperose et les angiomes.
– Phototypes IV-VI : risque de compétition avec la mélanine épidermique. Paramètres très ajustés nécessaires, risque d’hyperpigmentation post-traitement. Le laser Nd:YAG 1064 nm est préféré pour les lésions vasculaires sur peau foncée.
Lasers et taches pigmentées
Le laser Q-switched et le laser picoseconde ciblent la mélanine des taches et des tatouages.
– Phototypes I-III : très efficaces sur les lentigos solaires, taches de rousseur, kératoses séborrhéiques.
– Phototypes IV-VI : risque paradoxal d’aggravation de la pigmentation (hyperpigmentation post-traitement) sur peau foncée. Une dépigmentation topique préparatoire (rétinol, acide azélaïque) et une photoprotection stricte sont indispensables avant et après toute séance.
Phototypes et peelings chimiques
Les peelings chimiques (exfoliations profondes par acides) sont classés par profondeur : superficiels (AHA, acide salicylique), moyens (TCA 20-35 %) et profonds (phénol).
Phototypes I-III :
Tous les niveaux de peelings sont envisageables avec le rapport bénéfice/risque habituel.
Phototype IV :
Peelings superficiels à faible concentration (glycolique 20-30 %, mandélique, salicylique 20 %) bien tolérés. Peelings moyens à aborder prudemment, en préparant la peau avec un dépigmentant topique 4 à 6 semaines avant. Les peelings profonds au phénol sont contre-indiqués.
Phototypes V-VI :
Seuls les peelings très superficiels (acide glycolique ≤ 20 %, acide mandélique, acide kojique) sont envisageables.
Le risque d’hyperpigmentation post-peeling est majeur et peut paradoxalement aggraver les taches que l’on souhaitait traiter.
Une préparation cutanée rigoureuse (dépigmentants topiques pendant 4 à 8 semaines, photoprotection stricte) est indispensable.
Les peelings au TCA et au phénol sont contre-indiqués sur ces phototypes.
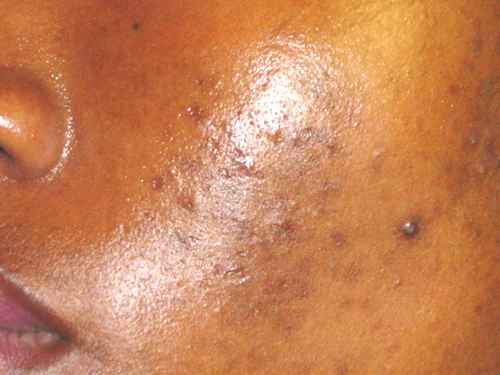
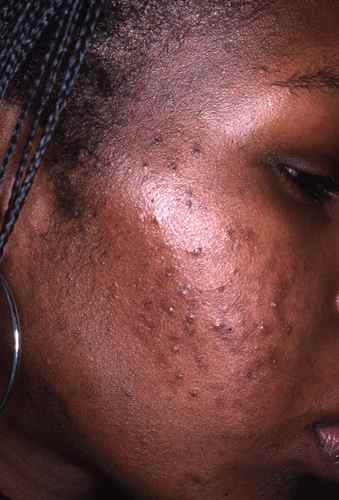
Phototypes et dépigmentation : spécificités des peaux foncées
Les phototypes IV à VI sont particulièrement exposés aux troubles de la pigmentation : hyperpigmentation post-inflammatoire, mélasma, acanthosis nigricans, taches post-acné.
Spécificités biologiques expliquant cette vulnérabilité :
– Mélanocytes plus actifs et mélanosomes plus nombreux,
– réaction inflammatoire cutanée stimulant directement la mélanogenèse,
– mélanose dermique (mélanine profonde dans le derme) plus fréquente, plus résistante aux traitements.
Agents dépigmentants adaptés aux phototypes IV-VI :
– Acide azélaïque (Skinoren® 20 %, Finacea® 15 %) : inhibiteur sélectif de la tyrosinase des mélanocytes hyperactivés, sans dépigmenter les zones saines. Traitement de première intention sur peau foncée pour l’HPI et le mélasma.
– Niacinamide (vitamine B3, 4-10 %) : inhibe le transfert des mélanosomes, très bien toléré.
– Vitamine C topique (acide L-ascorbique 10-15 %) : antioxydant inhibant la mélanogenèse.
– Rétinoïde topique (trétinoïne, adapalène) : accélère le renouvellement épidermique, disperse la mélanine. Introduire très progressivement sur peau foncée pour éviter l’irritation génératrice d’HPI.
– Triple association de Kligman (hydroquinone 4 % + trétinoïne + corticoïde faible) : efficace sur le mélasma mais utilisation limitée dans le temps (risque d’ochronose avec l’hydroquinone au long cours).
⚠️ L’hydroquinone en automédication prolongée sur peau noire peut provoquer une ochronose exogène : pigmentation bleu-gris paradoxale et irréversible. Utilisation uniquement sous supervision médicale.
Règle fondamentale pour tout traitement dépigmentant :
La photoprotection SPF 50+ quotidienne est non négociable pendant tout traitement dépigmentant sur peau foncée. Sans elle, la mélanogenèse est restimulée à chaque exposition solaire et tout traitement est inefficace.
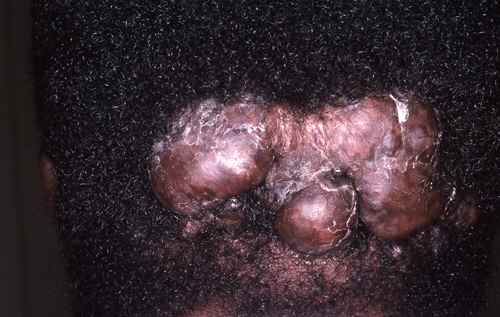
Phototypes et cicatrisation : risque de chéloïdes
Le risque de cicatrices hypertrophiques et de chéloïdes augmente significativement avec le phototype :
– Phototypes I-III : risque faible à modéré selon les localisations (sternum, épaules plus à risque).
– Phototype IV : risque modéré à élevé.
– Phototypes V-VI : risque élevé (3 à 18 fois supérieur aux phototypes I-II selon les études). Toute cicatrice — acné, piercing, vaccination, intervention chirurgicale — peut devenir chéloïdienne.
Implications pratiques :
– Toujours informer le chirurgien ou le dermatologue de son phototype avant toute intervention,
– appliquer des feuilles de silicone sur les cicatrices dès la cicatrisation initiale (phototypes IV-VI),
– éviter les piercings et tatouages sur les zones à risque (sternum, épaules, lobes d’oreilles) pour les phototypes V-VI.
Phototypes et risque de cancer cutané : surveillance adaptée
Phototypes I-II :
Surveillance dermatologique annuelle systématique recommandée dès l’âge adulte. Dermoscopie de tous les grains de beauté lors de chaque consultation. Photoprotection maximaliste toute l’année.
Phototypes III-IV :
Surveillance dermatologique tous les 2 ans en l’absence de facteur de risque particulier (antécédents personnels ou familiaux de mélanome, grand nombre de naevi, expositions professionnelles).
Phototypes V-VI :
Vigilance spécifique sur les zones où le mélanome acral lentigineux se développe, indépendamment des UV :
– paumes des mains et plantes des pieds : toute tache évolutive doit être montrée à un dermatologue,
– sous les ongles : toute bande pigmentée longitudinale (mélanonychie) évolutive impose une consultation,
– muqueuses buccales et génitales : toute tache pigmentée muqueuse mérite un avis dermatologique.
Questions fréquentes sur les phototypes de Fitzpatrick
Mon phototype peut-il changer avec l’âge ?
Non. Le phototype est une caractéristique génétique constitutionnelle, déterminée par le nombre, la taille et l’activité des mélanocytes. Il reste stable toute la vie. En revanche, la sensibilité cutanée aux UV et la capacité de réparation de l’ADN diminuent avec l’âge, augmentant le risque de cancers cutanés chez tous les phototypes.
Le bronzage artificiel (cabine UV) est-il moins dangereux que le soleil ?
Non — il est au moins aussi dangereux, voire plus. Les cabines UV émettent principalement des UVA qui pénètrent plus profondément dans la peau et induisent des mutations génétiques sans provoquer de coup de soleil visible. L’OMS classe les appareils de bronzage artificiel comme cancérogènes certains (groupe 1 du CIRC) pour tous les phototypes. Les cabines UV sont interdites aux mineurs en France depuis 2012.
Un phototype VI a-t-il besoin de crème solaire ?
Oui, pour deux raisons essentielles malgré la photoprotection naturelle :
– prévenir et traiter l’hyperpigmentation post-inflammatoire et le mélasma, très fréquents dans ce phototype et aggravés par les UV,
– protéger les zones non pigmentées (paumes, plantes, muqueuses) et surveiller le risque de mélanome acral.
Comment expliquer à son dermatologue son phototype avant un traitement laser ?
Indiquer sa couleur de peau naturelle (non bronzée), sa réaction habituelle au soleil (coup de soleil ou bronzage facile), ses origines géographiques et ethniques, et tout antécédent de cicatrice hypertrophique ou chéloïde. Ces informations permettent au dermatologue d’adapter les paramètres du laser et de prévenir les complications.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur la dermatologie de la peau noire,
les cancers cutanés et le mélanome,
la épilation laser pour peau noire,
les cicatrices chéloïdes,
le mélasma,
l’hyperpigmentation post-inflammatoire,
la dermatologie laser
et la protection solaire.