Pelade de la barbe : causes, diagnostic et traitements
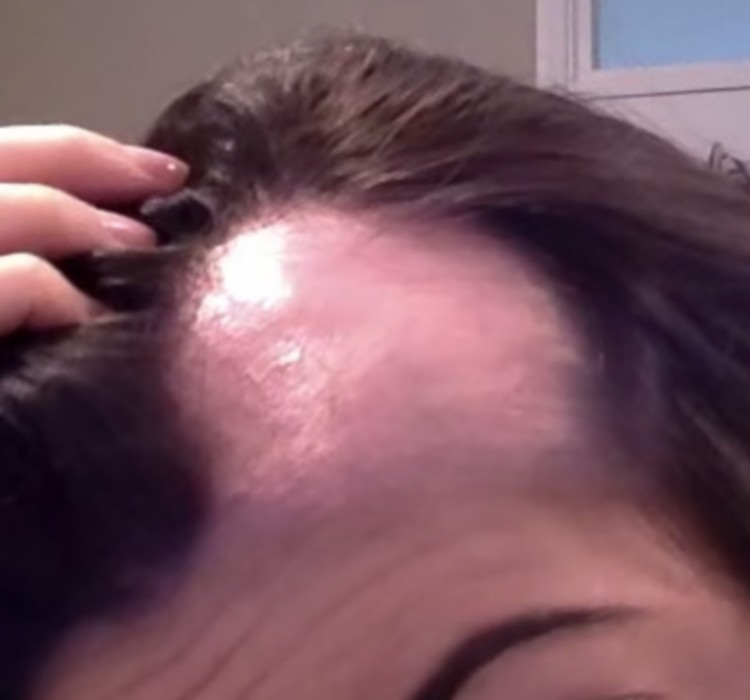
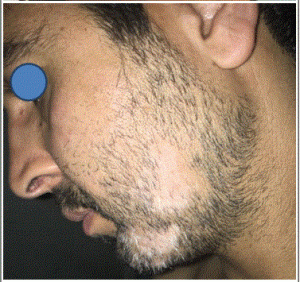
Une zone ronde sans poils qui apparaît dans la barbe, sans rougeur ni squames — c’est la présentation typique de la pelade de la barbe. Maladie auto-immune touchant 1 % de la population, elle peut survenir à tout âge et affecter les deux sexes. Son évolution est imprévisible mais le pronostic des formes localisées est favorable : environ 80 % des pelades localisées repoussent spontanément en un an.
Zone sans poils dans la barbe, chute de cheveux ou question sur le traitement ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
PELADE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Causes |
Diagnostic |
Bilan |
Pronostic |
Traitements |
Questions fréquentes
Causes de la pelade
La pelade résulte d’une destruction des bulbes pileux par les cellules du système immunitaire. La cause exacte reste partiellement élucidée :
Mécanisme auto-immun : les lymphocytes CD8 produisent de l’interféron gamma en excès, qui augmente la sécrétion d’IL-15 par les cellules folliculaires via les Janus kinases (JAK) 1. Ce processus déclenche une boucle d’auto-activation inflammatoire par la voie JAK 1/3 qui cible spécifiquement le follicule pileux. Les maladies auto-immunes associées (thyroïdites, vitiligo, lupus) sont plus fréquentes chez les patients pelades.
Composante génétique : environ un tiers des patients ont un antécédent familial. Chez les jumeaux homozygotes, la concordance est d’environ 50 % — le risque est multiplié par 5 à 10 quand un parent du premier degré est atteint. La pelade survient donc sur un terrain génétique prédisposé mais ne suit pas une hérédité simple.
Facteurs déclenchants : le rôle du stress et des chocs émotionnels est souvent évoqué mais difficile à prouver formellement. Le microbiote intestinal et cutané pourrait également jouer un rôle — des repousses partielles ont été observées après transplantation fécale dans des cas rapportés. Certains médicaments peuvent induire une pelade de manière rare : anti-TNF, ustékinumab, dupilumab, anti-PD-1 (nivolumab, pembrolizumab).
Diagnostic — reconnaître la pelade de la barbe
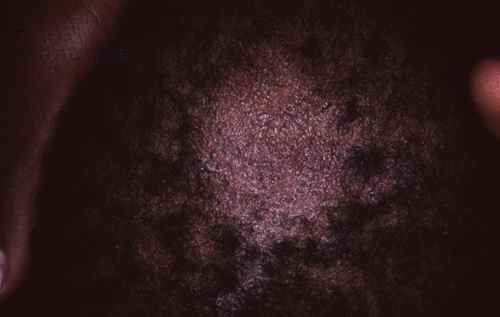
La pelade de la barbe se présente le plus souvent comme des zones rondes, de quelques centimètres de diamètre, sans poils. Plusieurs éléments permettent de la distinguer des autres causes d’alopécie localisée :
| Caractéristique | Pelade | Teigne (mycose) | Cicatricielle |
|---|---|---|---|
| Peau dans la zone | Normale, lisse | Squames, inflammation | Atrophiée, fibreuse |
| Squames | Absentes | Présentes | Variables |
| Repousse possible | Oui — 80 % des formes localisées | Oui après traitement | Non |
| Contours | Nets, arrondis | Irréguliers | Variables |
Dermoscopie : le dermatoscope permet de visualiser des signes spécifiques — poils en points d’exclamation (signe pathognomonique), poils dystrophiques, points jaunes, points noirs, poils coudés, lignes de Pohl-Pinkus. Ces éléments confirment le diagnostic et orientent le pronostic.
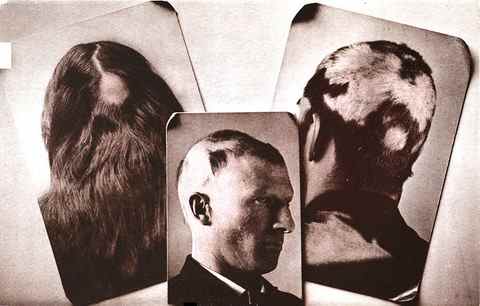
Autres localisations : la pelade peut toucher simultanément les cheveux, les sourcils, les cils et les ongles (dépressions ponctuées en dé à coudre, trachyonychie, érythème lunulaire). La pelade universelle — perte complète de tous les poils et cheveux — est la forme la plus sévère et la moins réversible.
La pelade apparaît dans plus de 50 % des cas avant l’âge de 20 ans. Elle évolue par poussées dont le déclenchement peut paraître aléatoire, parfois rythmé par les saisons.
Bilan biologique
Dans la grande majorité des formes localisées simples, aucun bilan n’est justifié. Un bilan est indiqué en cas de signes cliniques évocateurs d’une maladie auto-immune associée :
— Dosage des hormones thyroïdiennes (TSH) et anticorps anti-thyroïdiens (anti-TPO, anti-thyroglobuline) en cas de symptômes thyroïdiens ou d’antécédents familiaux de thyroïdite.
— Bilan auto-immun élargi si d’autres maladies sont suspectées (lupus, anémie de Biermer) selon le tableau clinique.
— Prélèvement mycologique si un doute diagnostique persiste avec une teigne.
Pronostic
Bon pronostic : forme localisée, étendue limitée, début récent, pas d’atteinte unguéale. Environ 80 % des pelades localisées repoussent spontanément en un an.
Signes de mauvais pronostic :
| Facteur | Impact |
|---|---|
| Début tôt dans la vie avec forme étendue | Pronostic défavorable |
| Ancienneté de l’épisode (> 1 an) | Repousse spontanée moins probable |
| Surface atteinte étendue (pelade totale ou universelle) | Pronostic défavorable |
| Trachyonychie, érythème lunulaire | Marqueur de sévérité |
Traitements de la pelade de la barbe
Il n’existe pas de traitement standardisé ni de consensus établi — les options sont nombreuses et leur efficacité variable selon les patients. Voici les principales :
Dermocorticoïdes (traitement de première intention)
Les dermocorticoïdes en gel ou en crème appliqués sur les plaques représentent le traitement de première intention. Ils peuvent déclencher une repousse dans la zone traitée dans près d’un tiers des cas. Utilisés en cures, avec des fenêtres thérapeutiques pour limiter l’atrophie cutanée.
Minoxidil
Le minoxidil topique (2 % ou 5 %) est un vasodilatateur qui potentialise la repousse spontanée ou celle induite par un autre traitement. Il est souvent utilisé en association, notamment avec les dermocorticoïdes.
Inhibiteurs de JAK (traitement de référence des formes sévères)
Les inhibiteurs de Janus kinase (baricitinib, ritlecitinib) ciblent directement la voie JAK 1/3 impliquée dans le mécanisme auto-immun de la pelade. Ils représentent la principale avancée thérapeutique récente — efficaces dans les formes modérées à sévères, notamment la pelade totale et universelle. Traitement systémique soumis à prescription spécialisée, avec surveillance biologique.
Immunothérapie de contact
Des substances allergisantes (diphencyprone / DPCP, acide squarique dibutylester / SADBE) sont appliquées pour induire un eczéma de contact contrôlé sur la zone — ce processus détourne la réponse immunitaire et peut permettre une repousse. Traitement réservé aux centres spécialisés en raison des risques de réaction sévère.
Photothérapie
La PUVAthérapie (psoralène + UVA) peut être efficace mais les rechutes sont fréquentes à l’arrêt. La photothérapie UVB TL01 semble d’efficacité inférieure. Le laser Excimer à 308 nm donne des résultats intéressants dans les pelades en plaques localisées. Contre-indications : mélanome ou antécédent de cancer cutané, médicaments photosensibilisants — informer le médecin de tous les antécédents avant de débuter.
Dithranol (dioxyanthranol / anthraline)
Dérivé de goudron à effet irritant utilisé en contact bref (short contact therapy) chez l’adulte et l’enfant. Effet co-carcinogène : ne doit pas être associé à la PUVAthérapie.
Corticothérapie systémique
Rarement utilisée dans les pelades de la barbe en raison du rapport bénéfice/risque défavorable sur le long terme — effets secondaires généraux sans garantie de résultat durable.
Biologiques — efficacité non démontrée
Aucun traitement biologique classique (étanercept, infliximab, adalimumab, sécukinumab…) utilisé dans la biothérapie du psoriasis n’a démontré d’efficacité valable dans la pelade. À distinguer des inhibiteurs de JAK, qui ont eux une efficacité prouvée.
Questions fréquentes
La pelade de la barbe est-elle contagieuse ?
Non — la pelade est une maladie auto-immune, pas infectieuse. Elle ne se transmet pas par contact, ni entre partenaires ni aux enfants. Le risque familial est lié à la composante génétique (terrain prédisposé), non à une contagion.
La pelade de la barbe repousse-t-elle toujours ?
Dans les formes localisées, environ 80 % des pelades repoussent spontanément en un an, avec ou sans traitement. La repousse peut être partielle ou totale. Les formes étendues, anciennes ou associées à une atteinte unguéale ont un pronostic moins favorable. L’évolution reste imprévisible pour chaque patient — des récidives sont possibles même après une repousse complète.
Peut-on confondre une pelade avec une teigne ?
Oui, et c’est l’un des diagnostics différentiels essentiels. La teigne (infection fongique) se distingue par la présence de squames, une peau légèrement enflammée et des poils cassés courts. La pelade donne une peau lisse et normale dans la zone dépilée, sans squames. En cas de doute, un prélèvement mycologique tranche le diagnostic — important car le traitement est radicalement différent (antifongique pour la teigne, corticoïdes/immunothérapie pour la pelade).
Le stress déclenche-t-il la pelade ?
Le lien est fréquemment évoqué par les patients et les médecins, mais difficile à prouver formellement dans les études. Le stress peut agir comme facteur déclenchant chez des sujets génétiquement prédisposés, sans en être la cause unique. À l’inverse, la pelade elle-même — par son impact esthétique — est souvent source d’anxiété et de troubles psychologiques qui entretiennent un cercle vicieux.
Quand faut-il consulter un dermatologue ?
Dès qu’une zone sans poils apparaît dans la barbe, une consultation dermatologique est recommandée pour confirmer le diagnostic (écarter une teigne, un lichen plan pilaire ou une alopécie cicatricielle), évaluer l’étendue et discuter l’opportunité d’un traitement. Une pelade localisée récente peut être simplement surveillée si elle ne progresse pas — mais une forme qui s’étend rapidement ou touche les cheveux et les sourcils simultanément justifie une prise en charge active.
Voir aussi :
Inhibiteurs JAK — traitements des maladies inflammatoires |
Mycoses cutanées |
Vitiligo |
Minoxidil
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
PELADE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…