Méfiez-vous du glucose…

La médecine fonctionnelle et micronutritionnelle est un domaine émergent de la médecine, fondé sur des connaissances scientifiques, qui vise à identifier et traiter les causes sous-jacentes des maladies chroniques plutôt que de simplement traiter les symptômes. Elle intègre des approches de médecine conventionnelle, de micronutrition, de santé mentale, d’exercice et de médecines alternatives pour offrir une approche plus globale de la santé. Nous allons nous intéresser au glucose…
Besoin de l’avis d’un spécialiste ? d’un traitement ? Délais de rdv trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue
Notre mode de vie a changé ces dernières décennies
Changements dans l’alimentation
La révolution agroalimentaire a changé les aliments que nous consommons et notamment leur contenance en sucres :
– la sélection génétique des végétaux donne un meilleur rendement au détriment de leur qualité nutritive. Par exemple le blé donne plus de grain et il est plus riche en gluten donc en sucre.
– le raffinage des céréales, en enlevant l’enveloppe externe des graines, les prive de vitamines, minéraux et fibres et les produits ultratransformés sont riches en calories, à index glycémique élevé, est pauvre en micronutriments.
Moins d’activité physique
Par ailleurs, l’absence d’activité physique joue un rôle important dans nos troubles de santé. Il faut comprendre que nos gènes n’ont évolué que de 0,5 % depuis le Paléolithique alors que notre alimentation et nos habitudes de vie ont été radicalement transformés : il y a une inadéquation entre nos gènes et notre nouvel environnement, favorisant des maladies de civilisation (maladies inflammatoires, auto-immunes, diabète, acné, psoriasis, eczéma, rosacée, athérosclérose, Alzheimer…).
Nos ancêtres chasseurs-cueilleurs marchaient plus de 20 kms/jour, récoltaient les antioxydants dans les fruits et les baies colorées, mangeaient peu de viande et avaient un régime pauvre et frugal… Notre organisme est constitué pour lutter contre les disettes en faisant des stocks dès que possible. L’insuline a pour but de stocker des lipides de réserve pour permettre à l’espèce humaine de se reproduire et de survivre. Actuellement, la population mondiale souffre d’hyperinsulinisme.

Mais pour bien comprendre, reprenons quelques bases
Glucides, glucose… quesako?
C’est quoi le glucose?
Le glucose (encore appelé dextrose lorsqu’il est sous sa forme de D Glucose, la plus fréquente) est un sucre simple de formule chimique C6H12O6. Il contient 6 carbones donc c’est un hexose. C’est l’une des principales sources d’énergie pour les cellules de notre corps, en particulier pour le cerveau et les muscles. Son taux dans le sang est appelé glycémie.
Le glucose est présent dans de nombreux aliments que nous consommons, en particulier les glucides. Les glucides sont décomposés en glucose lors de la digestion, puis absorbés dans le sang pour être utilisés comme source d’énergie.
Le glucose peut également être stocké dans le foie et les muscles sous forme de glycogène pour une utilisation ultérieure lorsque l’organisme a besoin d’une source d’énergie rapide.
Le glucose est essentiel pour le fonctionnement normal du corps. Il est utilisé dans divers processus biologiques, notamment la production d’ATP (adénosine triphosphate), qui est la principale molécule d’énergie cellulaire. Le glucose est également nécessaire pour la synthèse de l’ADN, l’activité musculaire et le fonctionnement du cerveau.
Glucose, glucides quelle est la différence?
Les glucides, également appelés hydrates de carbone, sont l’un des trois principaux macronutriments présents dans l’alimentation, les deux autres étant les protides et les lipides. Les glucides sont composés de carbone, d’hydrogène et d’oxygène, avec une formule chimique générale de (CH2O)n, où « n » représente le nombre de répétitions de cette unité de base. Dans le glucose, n=6.
Les glucides se présentent sous différentes formes et structures, allant des sucres simples aux glucides complexes. Voici quelques catégories de glucides :
Sucres simples (glucides simples)
Ce sont des glucides composés de molécules de sucre simples (monosaccharides) ou de paires de sucres simples (disaccharides). Les principaux sucres simples comprennent le glucose, le fructose (sucres des fruits) et le saccharose (sucre de table, composé de glucose et de fructose). Ils sont rapidement absorbés dans le sang et fournissent une source d’énergie immédiate.
Glucides complexes
Amidons
Les amidons sont des glucides complexes composés de longues chaînes de glucose. Ils sont présents dans les aliments d’origine végétale tels que les céréales, les légumineuses, les pommes de terre et les légumes. Les amidons sont digérés en glucose et servent de source d’énergie à libération plus lente.
Fibres alimentaires
Les fibres sont également des glucides complexes, mais ils ne peuvent pas être digérés par l’organisme. Les fibres sont présentes dans les aliments d’origine végétale, comme les fruits, les légumes, les céréales complètes et les légumineuses. Elles ont un rôle essentiel dans la régulation de la digestion, le maintien d’un bon transit intestinal et la réduction des risques de maladies cardiovasculaires.
Les glucides sont une source essentielle d’énergie pour le corps, en particulier pour le cerveau et les muscles. Cependant, la qualité et la quantité de glucides consommés peuvent avoir un impact significatif sur la santé. Les régimes riches en sucres ajoutés et en glucides raffinés peuvent contribuer à des problèmes de santé tels que l’obésité, le diabète de type 2 et les maladies cardiovasculaires. Il est important de privilégier des glucides complexes provenant de sources telles que les céréales complètes, les légumes et les fruits, tout en limitant la consommation de sucres ajoutés.
D’où vient le glucose dans notre alimentation?
Le glucose que nous trouvons dans notre alimentation provient principalement de sources de glucides.
Les glucides
Nous avons déjà vu les glucides :
Les glucides simples :
Ce sont des glucides rapidement digérés et absorbés par l’organisme, ce qui les rend rapidement disponibles sous forme de glucose. Les principales sources de sucres simples comprennent le sucre de table (saccharose), le sucre de canne, le sucre de betterave, le miel, le sirop d’érable . Ils sont quasiment exclusivement composés de glucides simples
Les fruits :
Les fruits contiennent des sucres naturels, principalement sous forme de fructose. En plus du fructose, les fruits fournissent également du glucose et du saccharose, en fonction de leur composition.
1 pomme moyenne (150 g): 17 g de glucides
1 orange moyenne (120 g): 10 g
½ barquette de fraises (125 g): 8 g
1 poignée de cerises (100 g): 13 g
1 grosse pêche (120 g): 11 g
1 grappe de raisin (150 g): 24 g
Les sucreries et les boissons sucrées :
Les aliments transformés, les confiseries, les boissons gazeuses et les jus de fruits sucrés contiennent souvent des quantités importantes de glucose ou d’autres sucres ajoutés, ce qui augmente l’apport en glucose.
1 cuil à soupe de confiture (30 g): 18 g de glucides
2 grands carrés plats de chocolat au lait (20 g): 12 g
2 grands carrés plats de chocolat noir (20 g): 7 g
1 barre chocolatée (45 g): 32 g
1 part de tarte aux fruits (150 g): 60 g
2 boules de crème glacée (100 ml): 17 g
1 canette de soda ou de jus de fruits (33 cl): 33 g
Les produits céréaliers
tels que le pain, les céréales, les pâtes, le riz et les produits de boulangerie, contiennent de l’amidon, qui est un polysaccharide complexe. Lorsque nous digérons ces aliments, l’amidon est décomposé en glucose, qui est ensuite absorbé dans le sang.
¼ de baguette (60 g): 35 g de glucides
3 tranches de pain complet (60 g): 27 g
bol de corn-flakes (60 g): 50 g
1 assiette moyenne de pâtes ou de riz (150 g): 40 g
Les légumes
en particulier les pommes de terre, les carottes et les maïs, ainsi que les légumineuses comme les haricots et les lentilles, contiennent également des glucides sous forme d’amidon. Ces aliments sont une source de glucose dans notre alimentation.
1 pomme de terre moyenne (100 g): 16 g
1 assiette moyenne de lentilles cuites (150 g): 24 g
Mais pas que…
Les produits laitiers
Le lactose est un sucre naturellement présent dans le lait et les produits laitiers. Il est composé de glucose et de galactose. Lorsque nous consommons des produits laitiers, le lactose est décomposé en glucose, qui peut être absorbé.
1 bol de lait (25 cl): 12 g de glucides
1 pot de yaourt nature (125 g): 5 g
1 pot de fromage blanc (100 g): 4 g
1 pot de crème-dessert sucrée (120 g): 17 g
De nombreux produits industriels à saveur salée
Sauces (l’équivalent d’1 morceau de sucre par cuillère à soupe de sauce barbecue), charcuteries (1 morceau par tranche de pâté de campagne), pains de mie…
Les repas préparés en usine et les aliments transformés sont souvent riches en sucres. Le sucre y est utilisé comme exhausteur de goût.
Qu’est ce qu’un aliment à index glycémique élevé?
Un aliment à index glycémique élevé est un aliment qui provoque une élévation rapide et significative de la glycémie (taux de glucose sanguin) après sa consommation. L’index glycémique est une échelle qui classe les aliments en fonction de leur capacité à augmenter la glycémie par rapport à un aliment de référence, généralement le glucose ou le pain blanc.
Les aliments à index glycémique élevé sont généralement composés de glucides qui sont rapidement digérés et absorbés par l’organisme, entraînant une augmentation rapide du taux de glucose dans le sang. Cela peut entraîner des pics de glycémie suivis de chutes brutales (hypoglycémies réactionnelles).
Exemples d’aliments à index glycémique élevé :
Pain blanc
Céréales de petit-déjeuner sucrées
Pâtes blanches
Riz blanc
Pommes de terre bouillies
Bonbons et sucreries
Boissons sucrées comme les sodas
Ces aliments sont souvent riches en sucres simples, ce qui signifie qu’ils sont rapidement digérés, entraînant une augmentation rapide de la glycémie. Cependant, il est important de noter que l’index glycémique est une mesure relative et que la réponse glycémique peut varier d’une personne à l’autre en fonction de facteurs tels que le métabolisme individuel, la composition de repas et d’autres facteurs.
Quelle différence entre glucose et fructose
Le glucose et le fructose sont deux types de sucres simples (monosaccharides) que l’on trouve dans notre alimentation. Ils diffèrent à la fois par leur structure chimique et leur métabolisme dans l’organisme.
Voici les principales différences entre le glucose et le fructose :
Structure chimique :
Le glucose est un hexose, ce qui signifie qu’il est composé de six atomes de carbone, douze atomes d’hydrogène et six atomes d’oxygène. Sa formule chimique est C6H12O6.
Le fructose est également un hexose, mais sa structure chimique diffère de celle du glucose. Il a la même formule chimique (C6H12O6), mais les atomes sont disposés différemment, ce qui donne au fructose une structure en anneau.
Origine :
Le glucose est couramment présent dans de nombreux aliments, en particulier les produits céréaliers, les pommes de terre, les légumineuses et le miel. Il est également le principal sucre circulant dans le sang.
Le fructose se trouve principalement dans les fruits, le miel et le saccharose (sucre de table), où il est lié au glucose pour former le saccharose.
Digestion et métabolisme :
Le glucose est rapidement absorbé dans le sang après avoir été digéré dans l’intestin. Il stimule la libération d’insuline, une hormone qui permet aux cellules d’absorber le glucose pour une utilisation immédiate ou son stockage sous forme de glycogène.
Le fructose est également absorbé dans l’intestin, mais son métabolisme est principalement traité par le foie. Le fructose ne stimule pas la libération d’insuline de la même manière que le glucose. Le foie convertit le fructose en glucose, en glycogène ou en graisse, selon les besoins de l’organisme.
Saveur :
Le glucose a un goût sucré, mais il est moins sucré que le fructose.
Le fructose est plus sucré que le glucose, ce qui le rend populaire en tant qu’édulcorant dans de nombreux produits alimentaires et boissons sucrées.
En résumé, bien que le glucose et le fructose soient tous deux des glucides simples, ils diffèrent par leur structure chimique, leur origine alimentaire, leur métabolisme et leur douceur. Le glucose est essentiel pour l’énergie cellulaire, tandis que le fructose, bien qu’il puisse être métabolisé pour l’énergie, est principalement métabolisé dans le foie et peut contribuer à des problèmes de santé (foie gras) s’il est consommé en excès.
Insuline, insulinorésistance, diabète, prédiabète… quesako?
La régulation de la glycémie est cruciale pour maintenir un équilibre entre l’apport en glucose et son utilisation. Lorsque la glycémie augmente, par exemple après un repas, le pancréas libère de l’insuline, une hormone qui permet au glucose d’entrer dans les cellules. Lorsque la glycémie est basse, le pancréas libère du glucagon, une autre hormone, qui stimule la libération de glucose stocké dans le foie pour le maintenir à des niveaux appropriés.
En résumé, le glucose est un sucre simple essentiel à la vie, car il sert de principale source d’énergie pour les cellules et est impliqué dans de nombreux processus métaboliques et biologiques de l’organisme.
Qu’est ce que l’insuline?
L’insuline est une hormone produite par le pancréas, une glande située derrière l’estomac. Elle joue un rôle essentiel dans la régulation de la glycémie (taux de glucose sanguin) et le métabolisme des glucides, des lipides et des protéines dans l’organisme. L’insuline exerce plusieurs fonctions importantes :
Régulation de la glycémie :
L’un des rôles principaux de l’insuline est de faire baisser la glycémie. Lorsque vous consommez des aliments contenant des glucides, tels que le glucose, le pancréas détecte l’augmentation de la glycémie et libère de l’insuline dans la circulation sanguine. L’insuline permet aux cellules du corps d’absorber le glucose du sang et de le stocker pour une utilisation ultérieure.
Stockage du glucose :
L’insuline favorise le stockage du glucose sous forme de glycogène dans le foie et les muscles. Le glycogène est une forme de glucose qui peut être rapidement convertie en glucose lorsque l’organisme en a besoin.
Inhibition de la production de glucose :
L’insuline diminue la production de glucose par le foie. Elle empêche le foie de libérer trop de glucose dans la circulation sanguine lorsque la glycémie est déjà suffisamment élevée.
Stimulation de la croissance cellulaire et du métabolisme :
L’insuline stimule la croissance cellulaire, la synthèse des protéines et le métabolisme. Elle est importante pour la croissance et la réparation des tissus corporels.
Stockage des graisses :
L’insuline favorise également le stockage des graisses dans les cellules adipeuses (tissu adipeux). Lorsque l’insuline est élevée, les cellules adipeuses stockent les graisses et réduisent la libération de graisse dans la circulation sanguine.
Lorsque la régulation de l’insuline est perturbée, cela peut entraîner des problèmes de santé. Par exemple, une résistance à l’insuline se produit lorsque les cellules du corps deviennent moins sensibles à l’insuline, ce qui peut entraîner une augmentation de la glycémie et, éventuellement, le développement du diabète de type 2.
De plus, des taux élevés d’insuline, souvent associés à une alimentation riche en sucres et en glucides raffinés, peuvent contribuer à l’obésité et à d’autres problèmes métaboliques. La régulation adéquate de l’insuline est donc essentielle pour maintenir une bonne santé métabolique.
Insulinorésistance (le prédiabète) et l’inflammation de bas grade…
Ainsi, notre mode de vie sédentaire avec apports élevés en glucides nous prédispose à un hyperinsulinisme et petit à petit, à une insulinorésistance (les récepteurs à insuline, trop stimulés, deviennent moins sensibles à son action. Ceci finit pas engendrer un diabète de type 2, aux conséquences redoutables sur les vaisseaux, les nerfs…
La médecine traditionnelle détecte le diabète lorsqu’il est établi (glycémie à jeûn élevée).
La médecine fonctionnelle va chercher des indices d’hyperinsulinisme prédictifs de diabète à venir, ce qui permet de faire de la prévention :
De nombreuses maladies dermatologiques inflammatoires sont d’ailleurs liées à l’insulinorésistance
L’insulinorésistance est une résistance à l’insuline faisant que les cellules n’arrivent plus à répondre à des niveaux de plus en plus élevés d’insuline (hyperinsulinisme). La cellule a du mal à faire entrer le glucose en intracellulaire, celui-ci devient trop concentré dans le sang : c’est l’hyperglycémie.
L’insulinorésistance est souvent associée à une surcharge pondérale et à une hypertension, dues à une inactivité physique, aggravant le risque vasculaire, et à un syndrome métabolique qui précède de nombreuses années l’apparition du diabète et des maladies cardiovasculaires : augmentation du tour de taille (traduisant une obésité abdominale) : celui-ci doit être inférieur à 94 cm chez l’homme et 80 cm chez la femme. La mesure du périmètre abdominal est un paramètre de contrôle lors des consultations ; une hypertension artérielle au-delà de 13/8, une glycémie à jeun élevée au-delà de 1,10 g/L, traduisant déjà un prédiabète, des triglycérides au-dessus de 1,5 g/L , un HDL-cholestérol (« le bon cholestérol ») trop bas en dessous de 40 g/L chez l’homme et de 60 g/L chez la femme, une inflammation chronique systémique de bas grade, révélée par une CRP ultrasensible au-dessus de 1, une insulinorésistance caractérisée par un index de HOMA au-dessus de 2,2.
La présence de 3 critères signe le syndrome métabolique.
Or, quand la voie de l’insuline est activée, celle-ci active indirectement la voie de l’inflammation, entrainant une inflammation de bas grade, souvent mal détectée par la médecine traditionnelle, et aggravée par nombreux facteurs environnementaux pro-inflammatoires : le tabagisme, l’alcool, l’excès de fer, un rapport oméga-6/oméga-3 trop élevé avec un excès de graisses et de sucres (Western diet), le manque de sommeil, le stress et la sédentarité…
Ainsi en médecine fonctionnelle on cherche non seulement la glycémie à jeûn comme en médecine traditionnelle mais aussi l’insulinémie à jeun, et le HOMA, ainsi que la CRP ultrasensible
L’index de HOMA-IR (Homeostasis Model Assessment of Insuline Resistance) assure le dépistage précoce du risque diabétique chez un patient. Cet examen est pris en charge par la Sécurité sociale. Il a été développé à partir d’une modélisation mathématique des réponses quantitatives des principaux organes du métabolisme du glucose. Il s’obtient par des valeurs plasmatiques de la glycémie et de l’insuline à jeun. L’insulinémie est comprise entre 10 et 20 mU/L. Sa mesure, couplée à celle de la glycémie, nous donne une idée de la capacité de l’insuline à promouvoir l’entrée du glucose dans les tissus.
– HOMA < 1,6 : résultat normal ;
– HOMA entre 1,7 et 2,3 : début d’insulinorésistance ;
– HOMA > 2,4 : insulinorésistance importante.
Le patient doit être à jeun depuis 12 h et ne pas être diabétique. Il est très fréquent d’avoir une glycémie normale mais ce sera au prix d’une quantité élevée d’insuline et le HOMA sera élevé.
Par ailleurs le médecin fonctionnel peut demander à doser le profil des acides gras érythrocytaires permettra de constater un excès d’oméga-6 (acide arachidonique) et une carence en oméga-3 (acide eicosapentaénoïque) à l’origine d’une inflammation de bas grade.
Qu’est-ce qui est recommandé?
Pas la peine de tomber dans les régimes de type « glucose révolution »avec une cuillère de vinaigre le matin à jeun… il suffit de pondérer sa consommation de sucres simples et d’aliments à index glycémique élevé.
L’alimentation méditerranéenne est recommandée :
riche en pains et céréales complètes, en fruits et légumes par jour, en huiles de colza, de noix et d’olive, en poissons gras (anchois, sardines, maquereaux,
saumon), pauvre en sel et en sucre.
Se méfier des sucres cachés (aliments transformés, repas préparés par l’industrie alimentaire…)
Favoriser l’apport de glucides complexes et accompagnés de fibres.
Ainsi, le petit déjeuner sucré « à la française » (jus d’orange, viennoiseries, confiture…) engendre un pic glycémique suivi par une hypoglycémie réactionnelle qui crée une fringale en fin de matinée et l’envie de reprendre… du sucre. Alors qu’un petit déjeuner riche en fibre (pain complet, céréales complètes…) n’a pas cet inconvénient.
Et on recommande de lutter contre les comportements sédentaires.
Impacts sur la peau
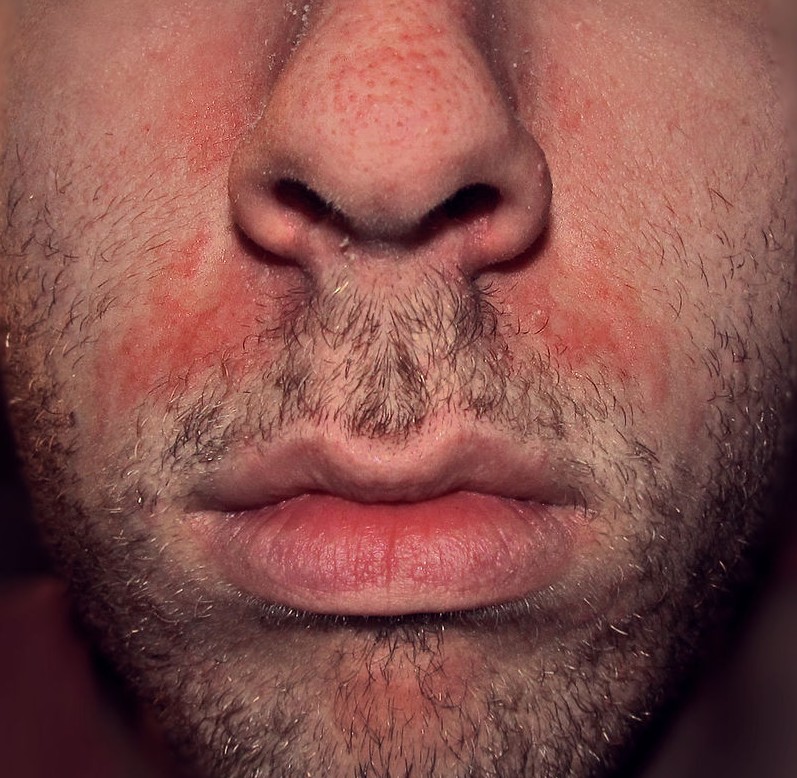
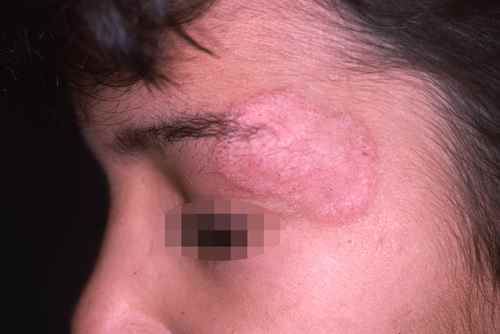
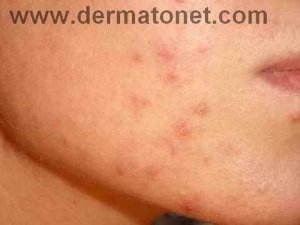
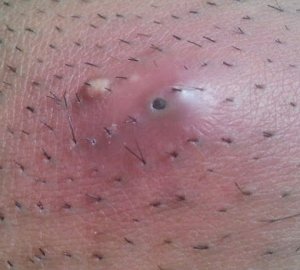
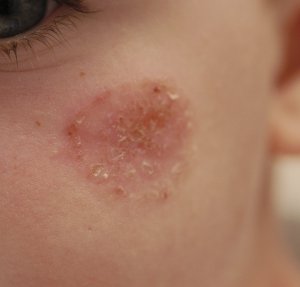
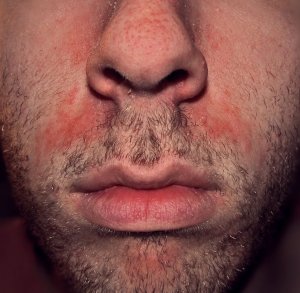
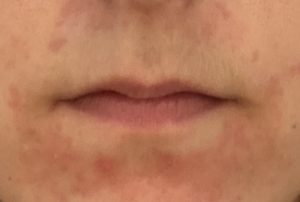
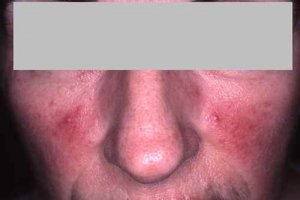
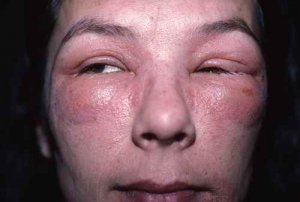
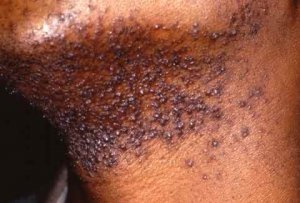
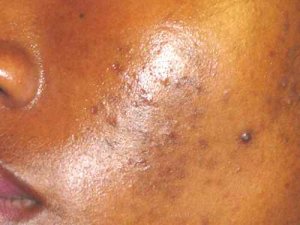
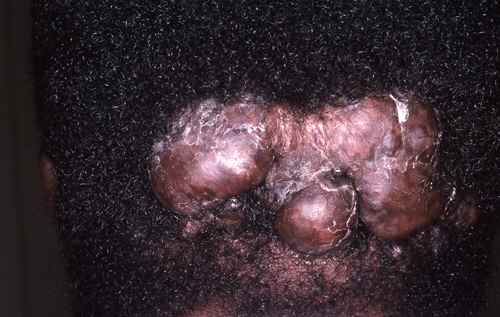
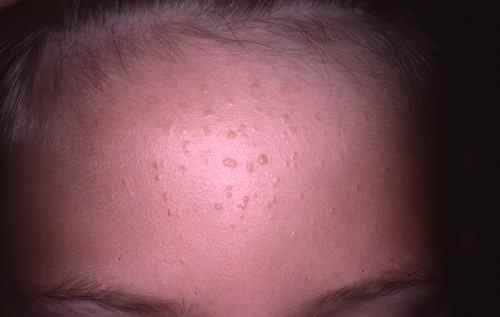
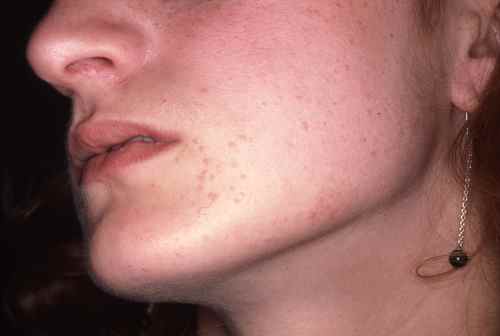
La nutrition a un impact prononcé en dermatologie, notamment dans des pathologies telles que : acné, psoriasis, eczéma, voire rosacée
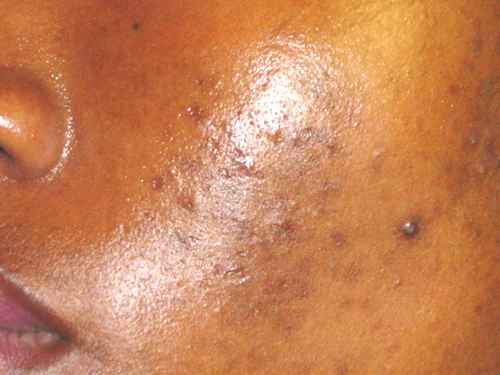
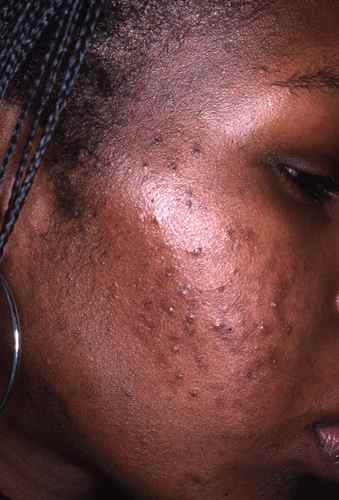
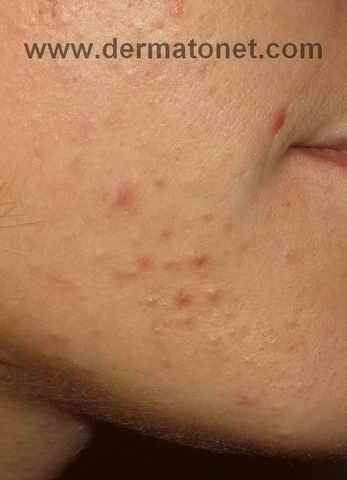
acné : On dit qu’il n’y a pas d’acné dans les peuples premiers au mode de vie non industrialisé, sans vache, sans blé… La thérapie nutritionnelle peut être utilisée pour aider à réduire l’inflammation et l’oxydation, qui sont des facteurs clés de l’acné. Des études ont montré que l’utilisation de compléments alimentaires tels que les acides gras oméga-3, les antioxydants et les probiotiques peuvent aider à réduire l’inflammation et à améliorer la santé de la peau chez les personnes atteintes d’acné (voir régime acné).
psoriasis : Des études ont montré que les modifications alimentaires, y compris l’augmentation de la consommation de fruits et légumes riches en antioxydants, peuvent aider à réduire les symptômes du psoriasis. Des suppléments nutritionnels tels que les acides gras oméga-3 et la vitamine D peuvent également être bénéfiques pour les personnes atteintes de psoriasis (voir régime psoriasis).
eczéma : Les allergies alimentaires peuvent jouer un rôle dans le développement de l’eczéma. Des études ont montré que l’élimination des allergènes alimentaires peut aider à réduire les symptômes de l’eczéma chez certains patients. Les compléments alimentaires tels que les acides gras oméga-3 et les probiotiques peuvent également être bénéfiques pour les personnes atteintes d’eczéma. Voir traitement naturel de l’eczema
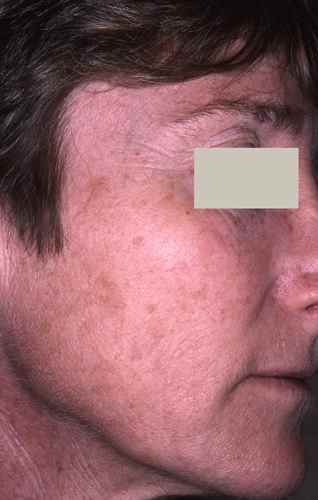
Vieillissement cutané : Les antioxydants peuvent aider à réduire les effets du vieillissement cutané en protégeant les cellules de la peau contre les dommages oxydatifs. Des études ont montré que la consommation de compléments alimentaires riches en antioxydants tels que les vitamines A, C et E peut aider à réduire les rides et à améliorer la texture de la peau (voir garder une peau saine). On peut aussi recourir aux compléments alimentaires anti age
Besoin de l’avis d’un spécialiste ? d’un traitement ? Délais de rdv trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue
En conclusion, nous voyons que si le glucose est indispensable au fonctionnement de notre cerveau et à notre énergie, il est apporté en trop grande quantité dans notre alimentation, engendrant des risques métaboliques. Il est donc judicieux de limiter notre consommation d’aliments à saveur sucrée, d’adopter un régime méditerranéen (riche en pains et céréales complètes, en fruits et légumes par jour, en huiles de colza, de noix et d’olive, en poissons gras (anchois, sardines, maquereaux,
saumon), pauvre en sel et en sucre), de se méfier des sucres cachés (aliments transformés, repas préparés par l’industrie alimentaire…) et de favoriser l’apport de glucides complexes et accompagnés de fibres.
Voir aussi : le microbiote
Partagez et faites connaitre mon travail :