Mycose des pieds
Cet article en vidéo :
La mycose ou champignon des pieds est une affection dermatologique très courante, notamment en période chaude. Elle est liée à l’infestation sur les plantes des pieds et les espaces situés entre les orteils par un champignon appelé dermatophyte qui se développe souvent à cause de l’humidite ou de la macération des pieds et qui s’attrape souvent en marchant pieds nus dans des salles d’eau, des vestiaires, des piscines… Elle se traite au moyen d’antifongiques en crèmes, poudre, lait etc. prescrits par le médecin
Besoin de l’avis d’un spécialiste ? d’un traitement ? Délais de rdv trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue
Comment attrape-t-on une mycose des pieds?
La mycose des pieds est le plus souvent due a un champignon de la peau appelé dermatophyte. La contamination par le dermatophyte peut se faire lors de la marche à pieds nus dans les piscines, les salles de sport, la salle de bain familiale… Le champignon est présent sur la peau à l’état de spore et devient pathogène (il se « réveille » et « pousse » en faisant des filaments) le plus souvent au décours d’une macération ou d’une humidité constante au niveau des pieds (transpiration dans les chaussures, pieds constamment mouillées…)
Comment reconnaitre la mycose des pieds ? Symptomes
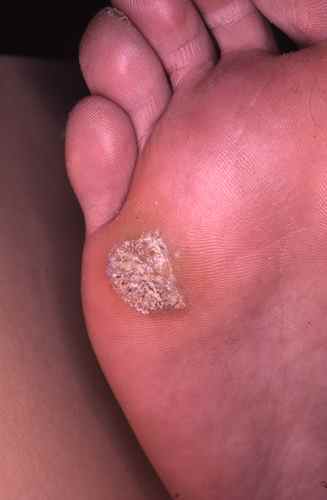
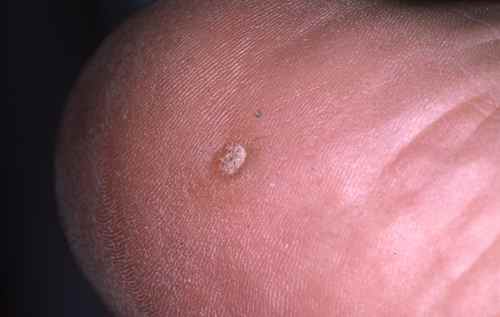
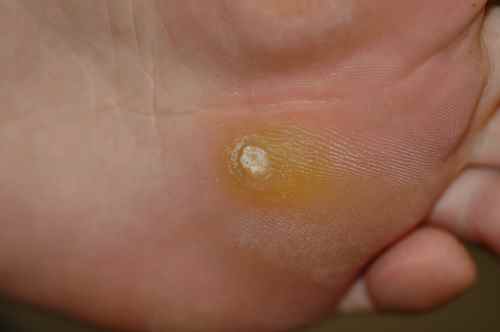
La mycose des pieds provoque le plus souvent une fissure et des démangeaisons entre les orteils, avec de petites peaux qui se décollent. Elle peut aussi provoquer des sécheresses des pieds et des cloques d’eau.
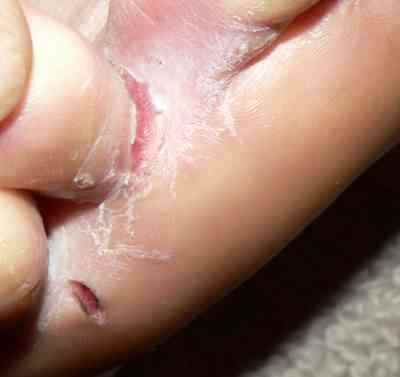
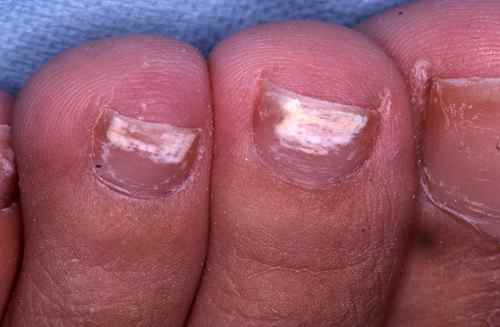
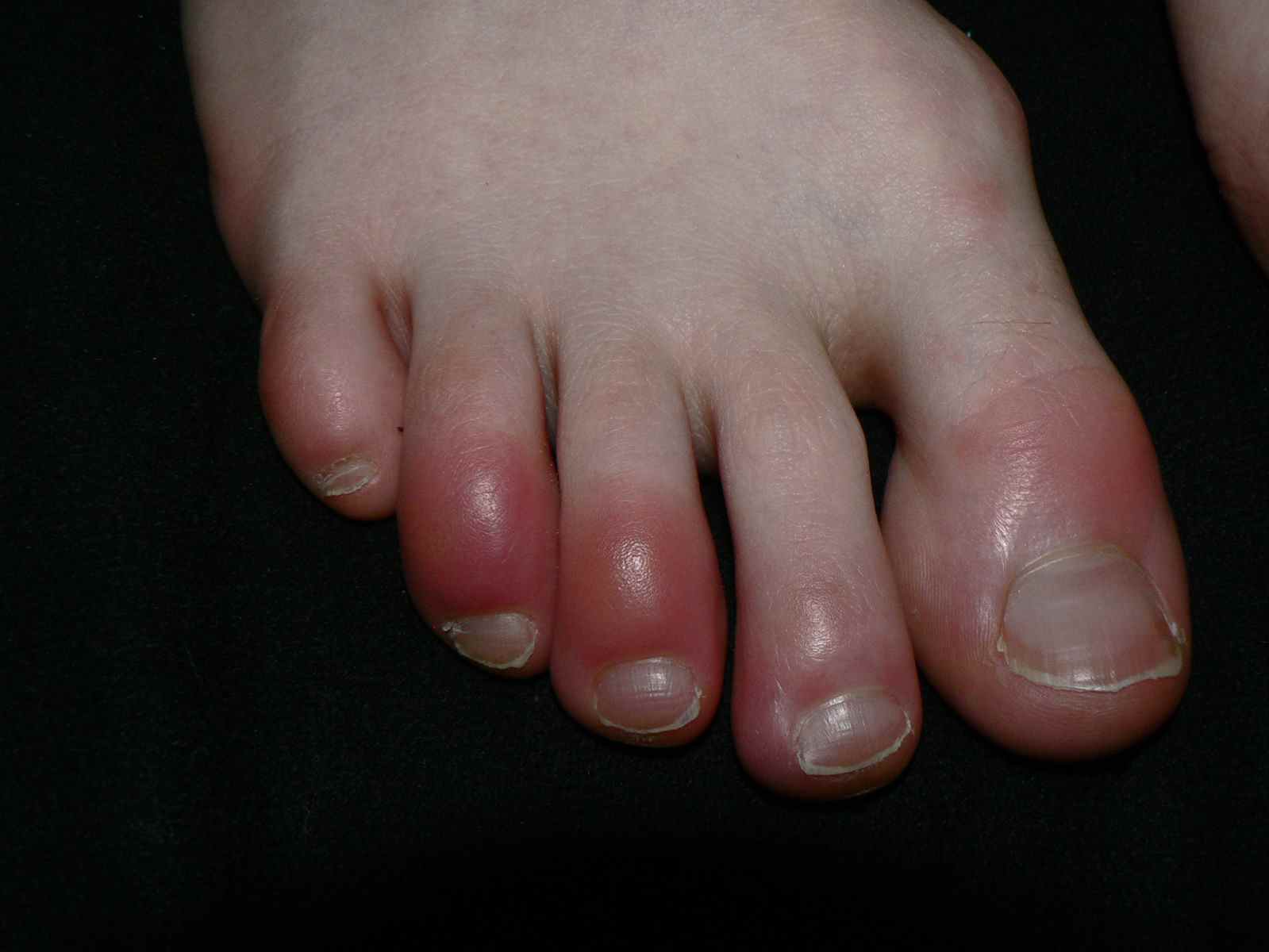
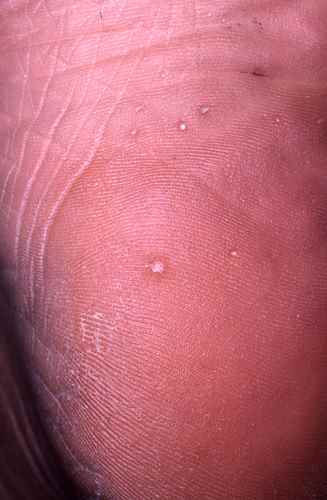
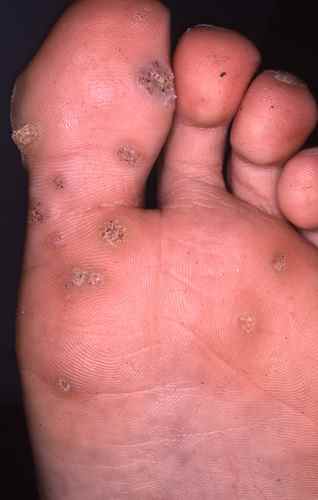
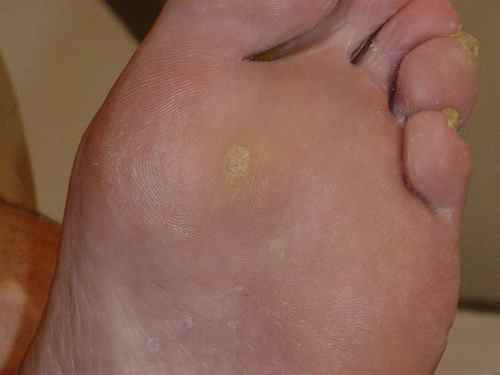
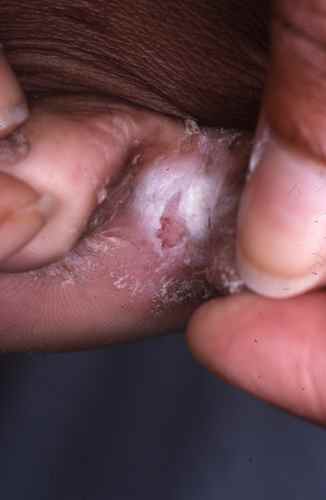
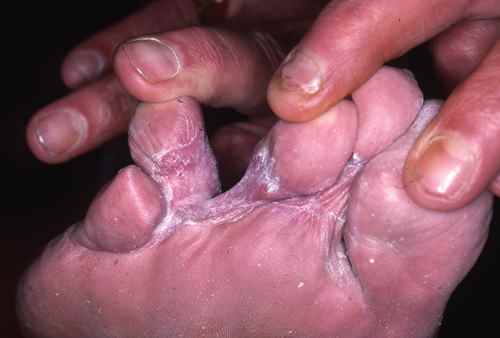
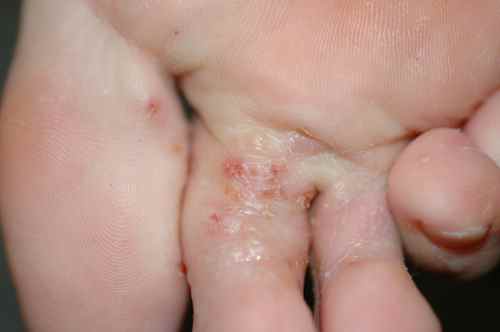
La mycose des pieds la plus fréquente est la mycose située entre les orteils
Mycose entre les orteils
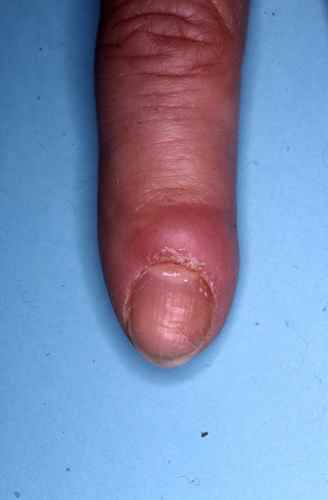
Tout petit orteil : pied d’athlète
La mycose située entre les derniers (les plus petits) orteils porte encore le nom de pied d’athlete, car il est fréquent chez les sportifs, caractérisé par une atteinte du dernier espace interorteil
La mycose entre les orteils forme une fissure rosée ou rouge bordée par une macération donnant à la peau un aspect humide et blanchâtre, qui démange. Elle peut s’étendre ensuite sur le dos du pied ou la plante du pied, macérer, donner des vésicules…
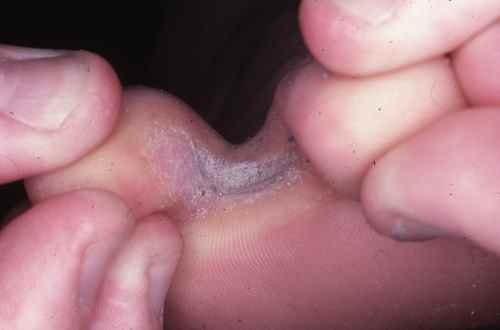
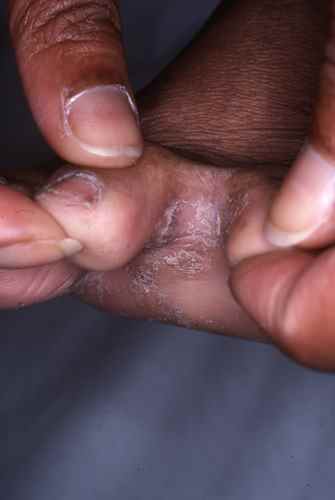
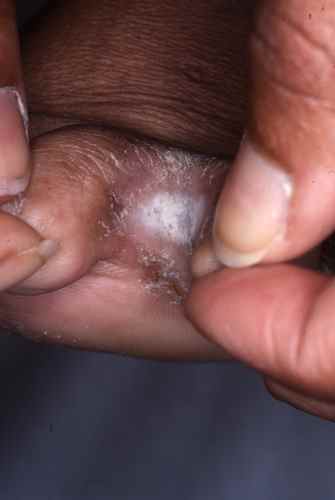
Autres orteils
La mycose des pieds peut toucher les autres espaces interorteils par contamination à partir du dernier espace ou initialement dans un des espaces interorteils, il s’agit alors parfois d’une atteinte à candida, plus fréquente chez le diabétique.
La mycose des pieds peut démanger.
Téléchargez le guide complet
INTERTRIGO – ROUGEURS DES PLIS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
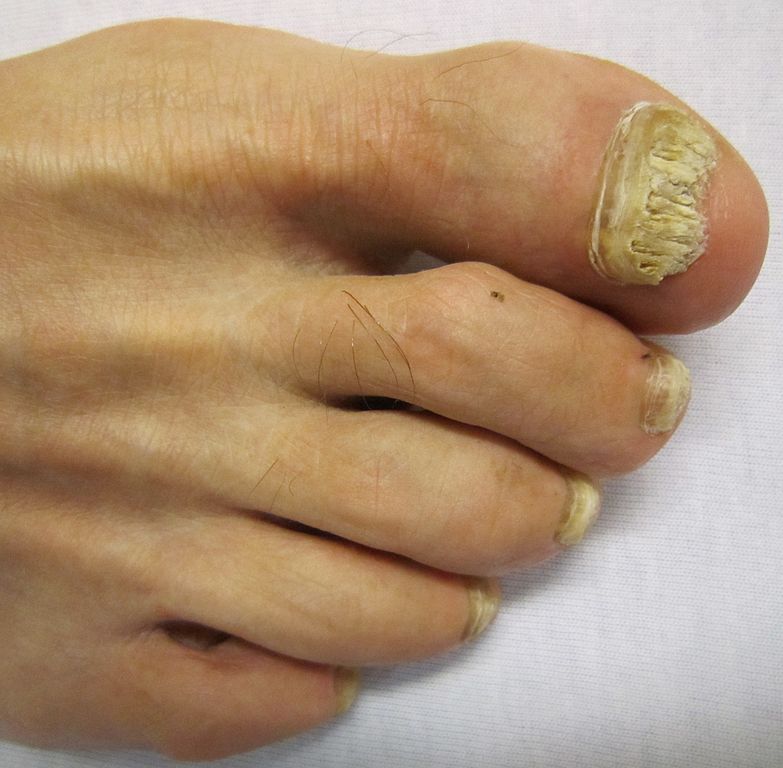
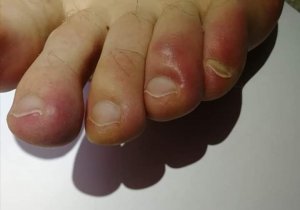
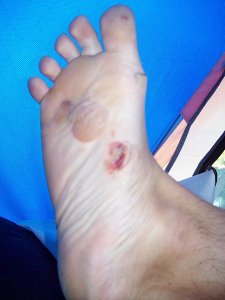
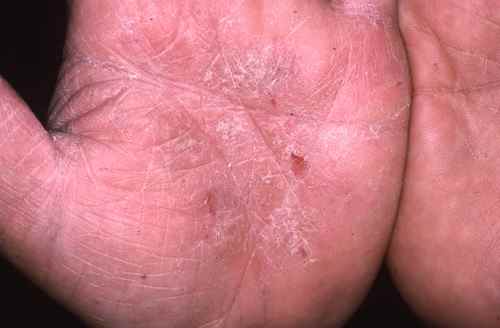
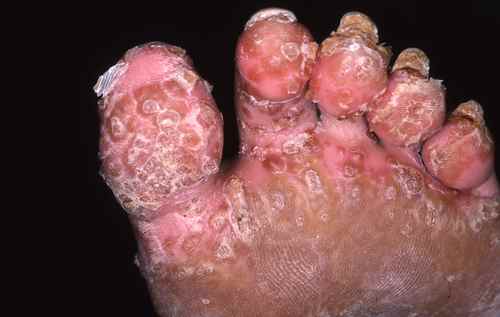
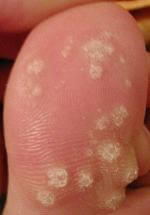
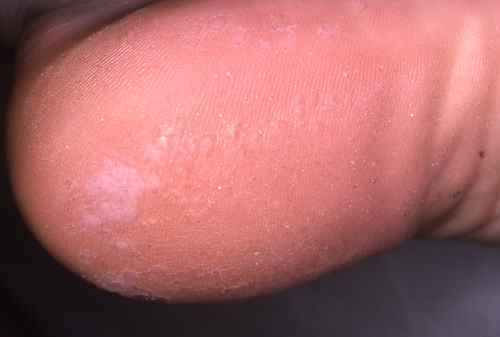
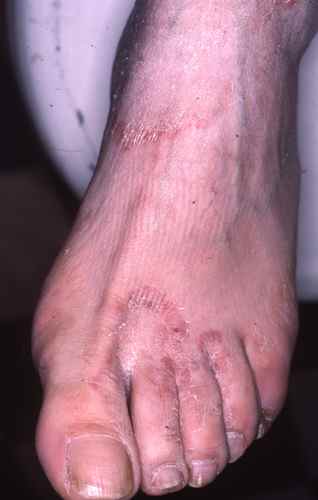
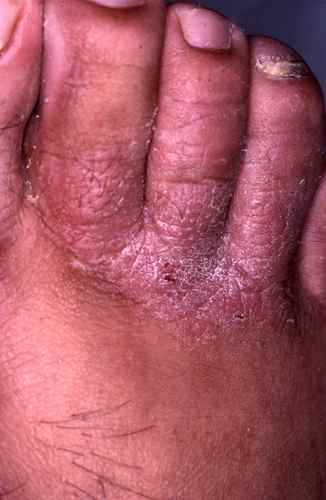
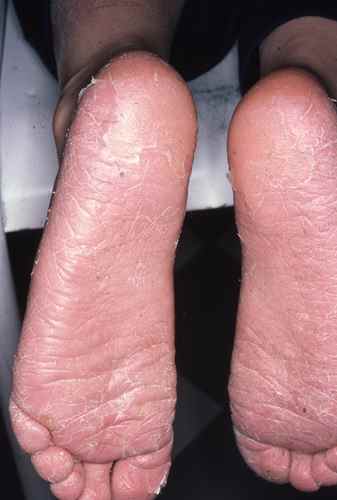
Mycose du pied : la plante est touchée
La mycose peut toucher tout le pied, lui donnant un aspect blanc et farineux (comme si l’on avait marché dans du talc), avec la peau qui desquame par endroits
Téléchargez le guide complet
TALONS SECS – PIEDS SECS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Complications
La mycose des pieds peut se compliquer d’une
infection bactérienne,
Surinfection des plis
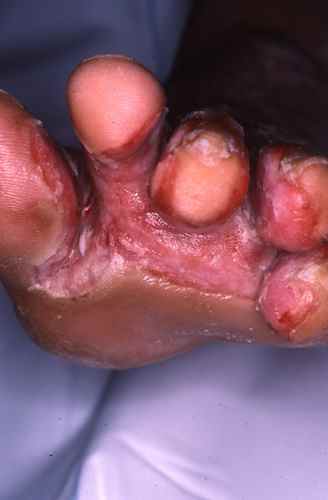
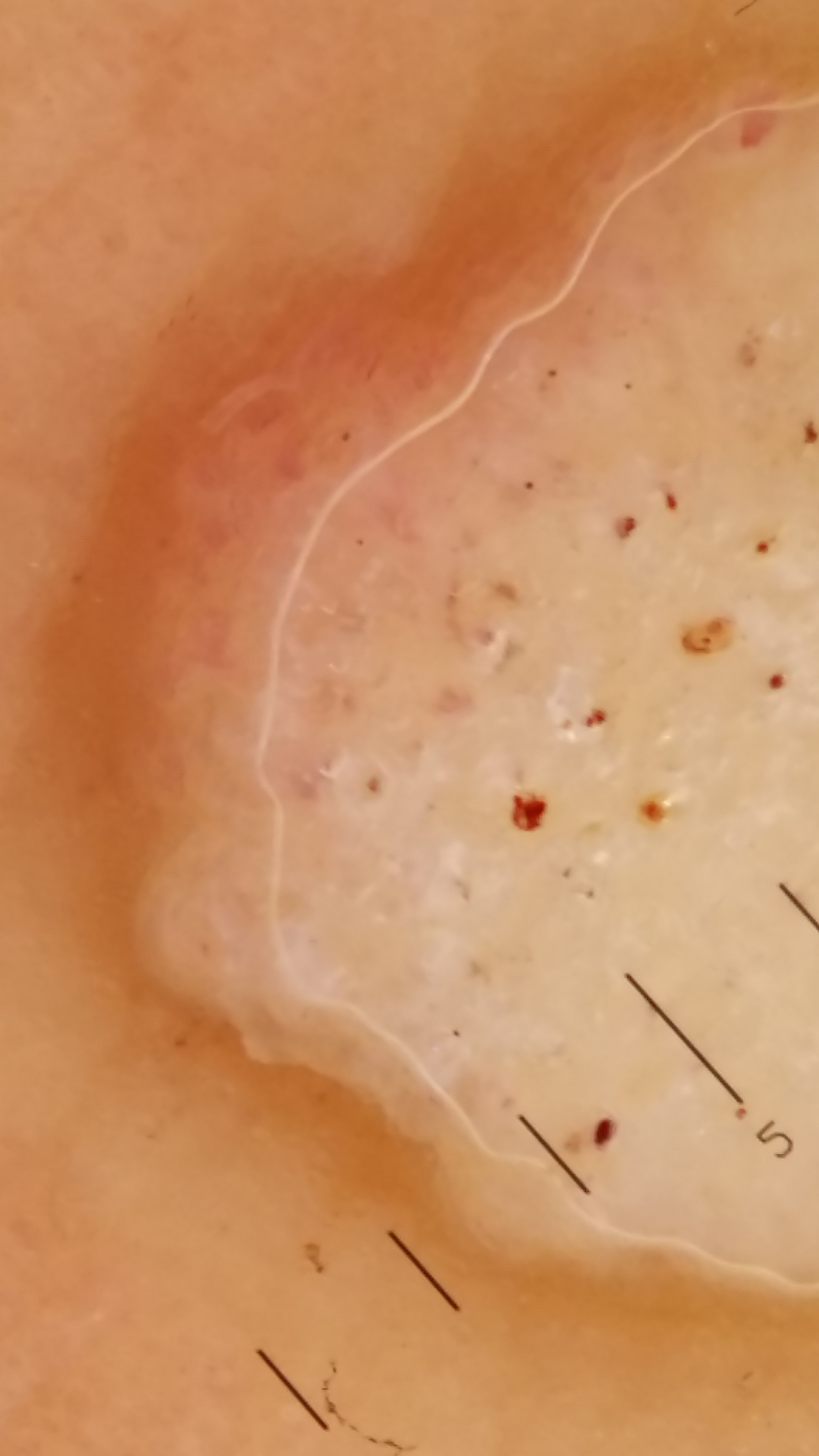
La surinfection d’une mycose des pieds qui devient brutalement douloureuse, érosive, suintante voire malodorante, avec des croûtes ou des pustules, est le plus souvent due à :
- Pseudomonas, une bactérie vivant dans la terre humide et les milieux aquatiques : on se contamine lors du jardinage, dans des piscines chauffées, des spas ou simplement par le biais de la macération et de la transpiration dans les chaussures : .
- D’autres bactéries pathogènes : staphylocoques, streptocoques et bactéries à Gram négatifs (colibacilles). Ces surfinections sont plus fréquents chez les obèses, les diabétiques et les patients à hygiène défectueuse.
Il faut alors sécher les plis avec des antiseptiques locaux doux : dérivés iodés (Bétadine® solution dermique), chlorexidine aqueuse : Diaseptyl®, et/ou de la sulfadiazine argentique (Flammazine®). Le médecin n’est amené à utiliser des antibiotiques par voie orale que rarement, en cas d’extension de l’infection ou de résistance au traitement, il s’agit le plus souvent de ciprofloxacine (Ciflox®). NB : peroxyde de benzoyle… hors AMM peut bien fonctionner
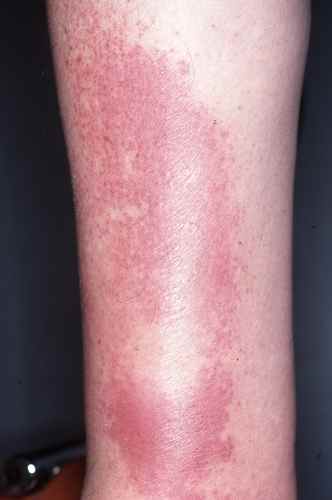
Erysipele
d’un eczema (disidrose… ),
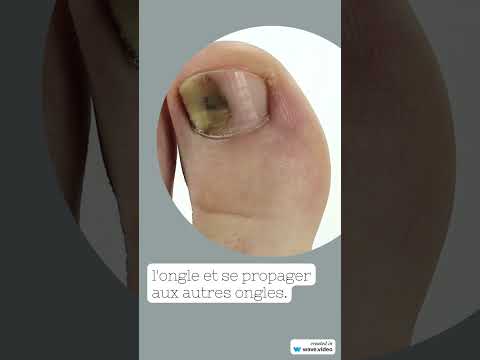
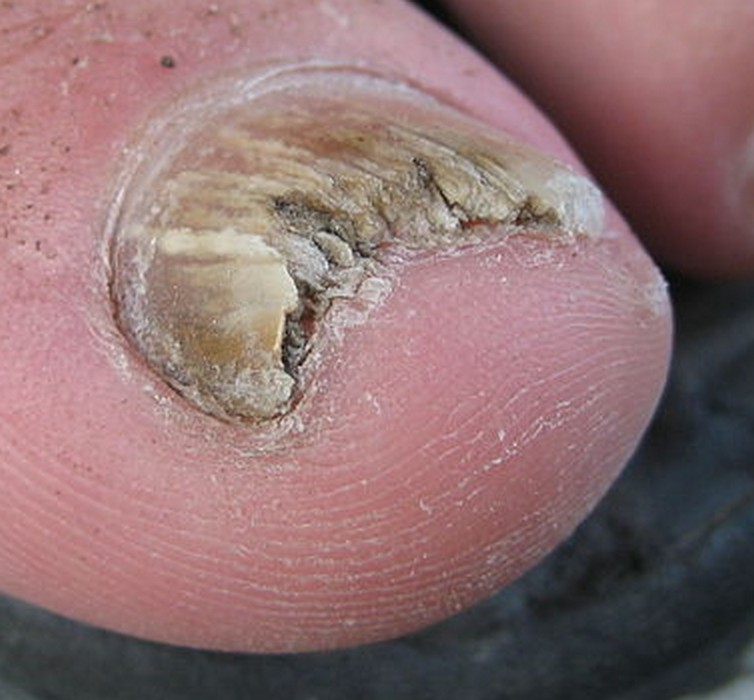
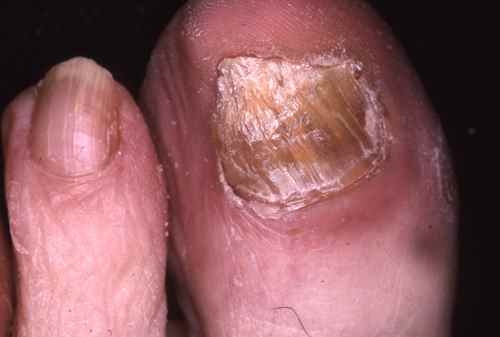
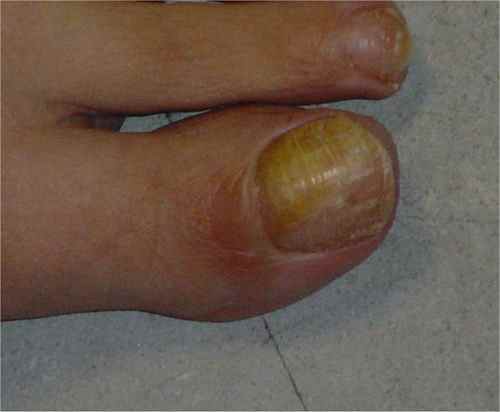
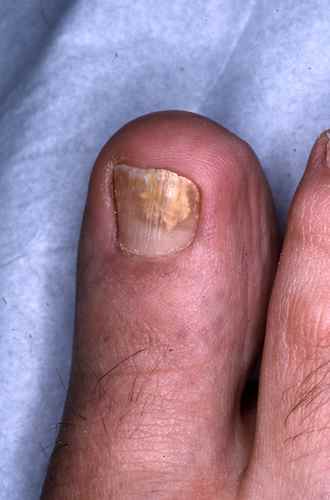
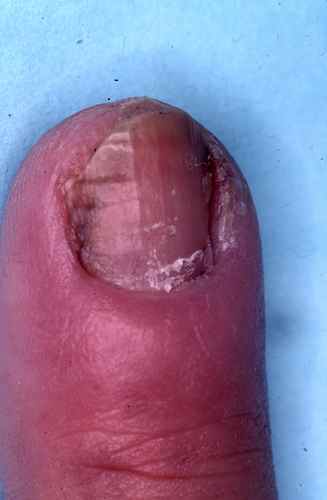
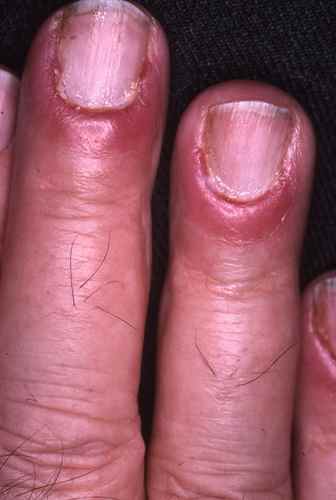
mycose des ongles…
Téléchargez le guide complet
ONYCHOMYCOSE (MYCOSE DES ONGLES)
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Comment soigner et se débarrasser de la mycose entre les orteils et de la mycose des pieds?
Le traitement de la mycose des pieds repose sur deux piliers :
- L’utilisation de crèmes, poudres, laits.. antifongiques prescrits par le médecin ou disponibles sans ordonnance (voir soigner la mycose des pieds sans ordonnance)
- L’éviction de la macération et de l’humidité des espaces entre les orteils en séchant bien les pieds après la toilette et notamment les zones situées entre les orteils et en luttant contre la transpiration des pieds
Le traitement du médecin
Le traitement de la mycose des pieds requiert l’emploi de traitement contre les champignons, souvent en creme ou en poudre
Le médecin pourra utiliser par exemple une creme le soir et une poudre le matin, parmi plusieurs produits :
- Ciclopirox
- Mycoster ®
- Imidazolés
- Econazole ®
- Ketoconazole ®
- Ketoderm ®
- Pevaryl ®
- Terbinafine
Ils sont appliqués en crème, spray, lait, poudre… en général deux fois par jour pendant 3 semaines
En cas de résistance au traitement, le médecin peut prescrire des antifongiques par voie orale telles la terbinafine ou la grisefuline. On évite généralement le ketoconazole compte tenu de sa toxicité hépatique potentielle.
Soigner la mycose des pieds sans ordonnance
Les délais de rendez-vous chez les dermatologues s’allongent d’année en année.
Cependant, ne vous improvisez surtout pas médecin! Consultez votre médecin traitant avant toute chose. Il faut en effet vous assurer que vous présentez bien une mycose, qu’elle n’a pas de cause (diabete… ), qu’elle n’est pas surinfectée…
En attendant votre rendez-vous chez le médecin et/ou le dermatologue et le diagnostic de mycose des pieds, vous pouvez trouver des produits disponibles sans ordonnance chez votre pharmacien ou dans une pharmacie sur Internet, autorisés en accès direct par l’Agence Nationale de Sécurité du Médicament pour les mycoses des pieds. Il faut être très prudent avant d’utiliser des crèmes et bien demander conseil à son pharmacien (risque d’allergie de peau, d’aggravation de sa maladie de peau, risque en cas de grossesse ou d’allaitement…)
On peut citer parmi ceux-ci la terbinafine, sous deux formes :
-
LAMISILATE 1%, crème
Cette crème est réservée à l’adulte et l’enfant de plus de 12 ans
Elle doit être appliquée en couche mince suivie d’un massage léger après avoir lavé et séché la zone concernée le soir pendant 1 semaine. Un arrêt du traitement trop précoce ou des applications irrégulières peuvent entraîner un échec ou des rechutes.
L’effet bénéfique doit apparaître au bout de quelques jours. En l’absence d’amélioration 1 semaine après la fin des applications ou en cas d’aggravation, de lésions multiples ou de lésions très étendues, un avis médical est nécessaire rapidement.
-
LAMISILATE MONODOSE 1%, solution pour application cutanée
Il s’agit d’un produit réservé à l’adulte (plus de 18 ans), en application unique : il n’existe pas de données cliniques d’administrations répétées avec ce produit. C’est pourquoi une seconde application n’est pas recommandée.
Lamisilate Monodose 1 % doit être appliqué en une seule fois sur les deux pieds, même si un seul pied semble présenter des lésions.
Ainsi, cela permet d’éradiquer les dermatophytes présents sur des lésions non visibles.
La solution devra être appliquée après avoir soigneusement nettoyé et séché les deux pieds et les mains.
Traiter d’abord un pied puis l’autre.
Appliquer une fine couche de solution en commençant par les orteils (espace inter-orteils et zone périphérique), puis appliquer sur l’intégralité de la voûte plantaire ainsi que sur les côtés latéraux du pied jusqu’à une hauteur de 1,5 cm.
Recommencer cette opération sur l’autre pied même s’il ne semble pas atteint.
Puis laisser sécher la solution pendant 1 à 2 minutes jusqu’à formation d’un film. Se laver ensuite les mains.
Ne pas masser la zone traitée.
Pour un meilleur résultat, la zone traitée ne doit pas être lavée pendant 24 heures après l’application. C’est pourquoi, il est recommandé d’appliquer Lamisilate Monodose 1 % juste après la toilette (bain ou douche) et d’attendre 24 heures avant de se laver en douceur à nouveau les pieds. Se sécher ensuite les pieds en tamponnant délicatement.
Une quantité suffisante de produit devra être utilisée pour traiter les 2 pieds selon les instructions précédentes. La quantité de solution restant dans le tube devra être jetée.
Une amélioration des signes de mycoses du pied apparaît habituellement après quelques jours de traitement. En l’absence d’amélioration des symptômes au bout d’une semaine, il faut impérativement donc consulter un médecin.
Comment éviter la mycose des pieds
Le traitement de la mycose des pieds passe aussi par la lutte contre les facteurs favorisants, la prévention de la contamination et de la réinfestation :
- traitement de tous les foyers d’infection par champignon (plis inguinaux, mycose des ongles… )
- désinfection des foyers de réinfestation (tapis de bain, chaussures… )
- lutte contre la macération : séchage attentif des espaces entre les orteils, lutte contre la transpiration des pieds…
- éviter de marcher pieds nus dans les vestiaires, salles d’eau, douches communes, piscines…
Mycoses des espaces entre les orteils et des pieds : VRAI /FAUX
Reproduction d’une interview donnée au journal Ouest France :
1 Les mycoses des pieds, aussi appelées « pied d’athlète », se manifestent surtout entre les orteils.
Vrai. On distingue classiquement trois cas de figure : le pied d’athlète est une mycose située dans le dernier espace inter-orteil, ainsi dénommé car il est fréquent chez les sportifs. Il se manifeste par des petites desquamations, une démangeaison voire une fissuration de l’espace. Deuxième cas de figure, les mycoses situées dans les autres espaces inter-orteil, qui sont plus rares. Lorsque ces dernières sont profuses, il est possible que le médecin demande de réaliser un bilan sanguin à la recherche d’un facteur favorisant tel que le diabète. Enfin, on observe parfois une extension de la mycose inter-orteil sur la plante des pieds, leur conférant un aspect farineux, voire fissuré.
L’ensemble de ces mycoses des pieds peut se compliquer de dishidrose, caractérisée par de petites « cloques » qui démangent au pourtour de la mycose. Il s’agit d’une forme d’eczéma.
2 On identifie facilement les mycoses entre les orteils et des pieds : elles provoquent des fissures, des rougeurs, avec des démangeaisons et des picotements puis la peau se met à peler.
Vrai. Il s’agit en effet des symptômes classiques, mais d’autres maladies de peau peuvent avoir des symptômes similaires et mon conseil est de consulter devant toutes ces manifestations pour d’assurer qu’il s’agit bien de mycoses et afin d’obtenir un traitement adéquat
3 Comme les verrues, on attrape la mycose des pieds surtout à la piscine ou dans les salles de sport.
Vrai. Effectivement, la contamination par le biais de squames(cellules mortes qui se détachent de la peau) parasités par le champignon, est fréquente dans les salles de sport, les piscines, les douches communes, sur les tatamis… Mais on peut aussi se contaminer par le biais de linges de toilette, de vêtements ou de chaussures. Enfin, il n’est pas rare de se contaminer dans l’environnement familial, sur le tapis de bain par exemple
Afin de se prémunir de la survenue de mycoses des pieds, il est prudent d’utiliser des tongs ou claquettes dans les douches publiques, d’éviter le prêt de vêtements ou de chaussures, et de respecter une bonne hygiène des pieds : les laver une fois par jour et après la pratique d’un sport, les sécher soigneusement en insistant sur les espaces inter-orteils et porter si cela est possible des nus-pieds qui limitent la transpiration en aérant les pieds. Lorsqu’on porte des chaussures fermées en coton, il est judicieux de les laver de temps en temps à 60°C si cela est possible.
4 Les mycoses des pieds ne sont pas contagieuses.
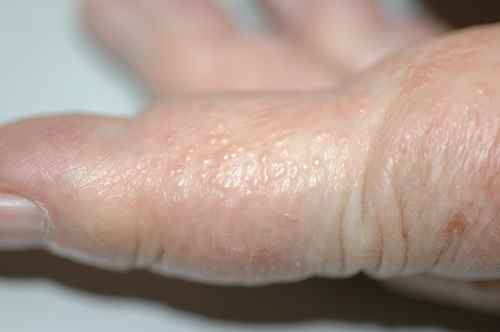
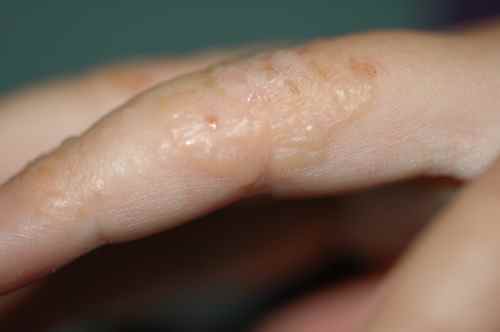
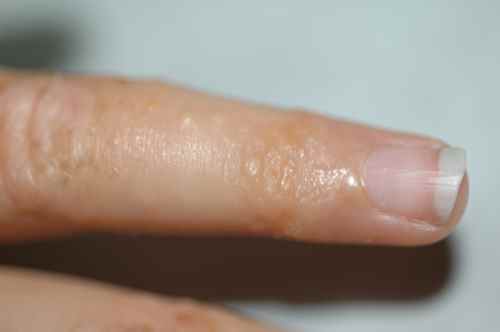
Faux. Au contraire, les mycoses des pieds sont contagieuses et les spores (sorte de coquille dans laquelle le champignon se place en conditions extérieures difficiles) sont très résistantes. La contagion inter-humaine est possible comme nous l’avons vu dans les lieux fréquentés à pieds nus, mais elle peut être aussi observée chez un même individu : il n’est pas rare d’observer des mycoses des plis inguinaux (plis de l’aine) chez les personnes ayant des mycoses de pieds et l’on soupçonne dans ce cas la contamination par l’enfilage des sous-vêtements, qui passent par les pieds… De même, une mycose des pieds peut être accompagnée d’une mycose de la main, par grattage des squames avec ses doigts.
5 Les mycoses des pieds disparaissent facilement avec un traitement adapté, par exemple un antiseptique.
Faux. Le traitement n’est pas si aisé et les mycoses ont surtout la fâcheuse tendance de récidiver si le traitement n’est pas suivi jusqu’au bout et s’il n’y a pas de désinfection des sites porteurs de spores (les chaussures par exemple). Les traitements les plus efficaces sont les antifongiques (en poudre, crème, spray… ) prescrits par le médecin. Il est possible que ce dernier prescrive un traitement antifongique par voie orale lorsque la mycose est très profuse ou multifocale. Outre les médicaments, un élément très important du traitement est de lutter contre la macération : bien sécher les espaces inter-orteils et éviter l’humidité par exemple.
6 Dans certains cas, la mycose des pieds nécessite une consultation médicale.
Vrai. Je serais tenté de répondre qu’une consultation médicale s’impose dans tous les cas afin de vérifier qu’il s’agit bien d’une mycose, qu’elle ne touche que les pieds, que les ongles sont indemnes, qu’elle n’est pas compliquée d’une surinfection ou d’une dishidrose, etc. Ou du moins de consulter devant tout symptôme ne cédant pas avec des soins d’hygiène doux et rigoureux. Chez les personnes fragiles telles que les diabétiques, toute plaie des pieds nécessite une consultation sans tarder.