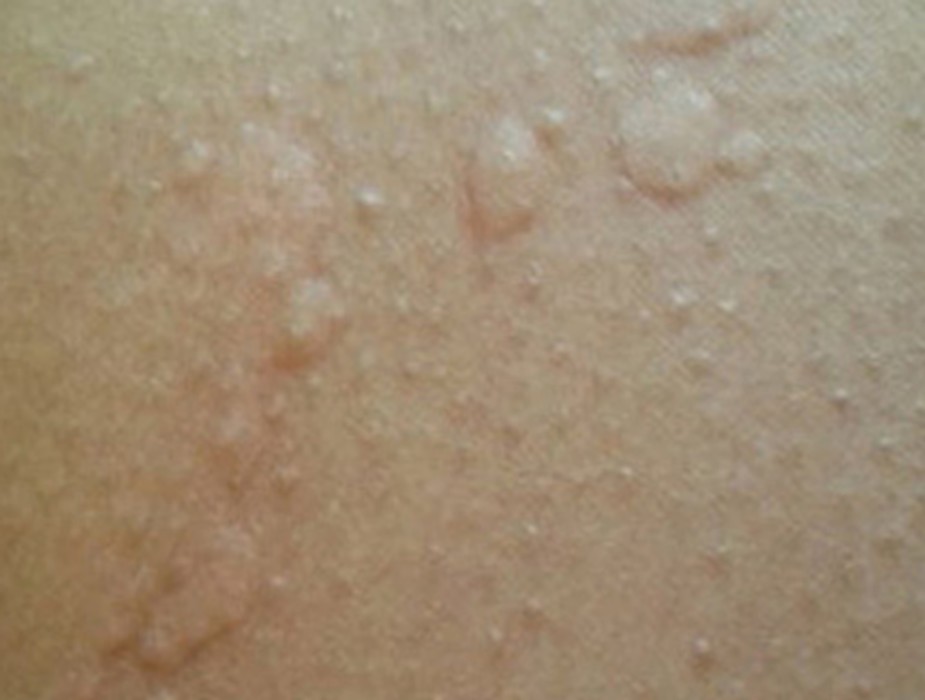
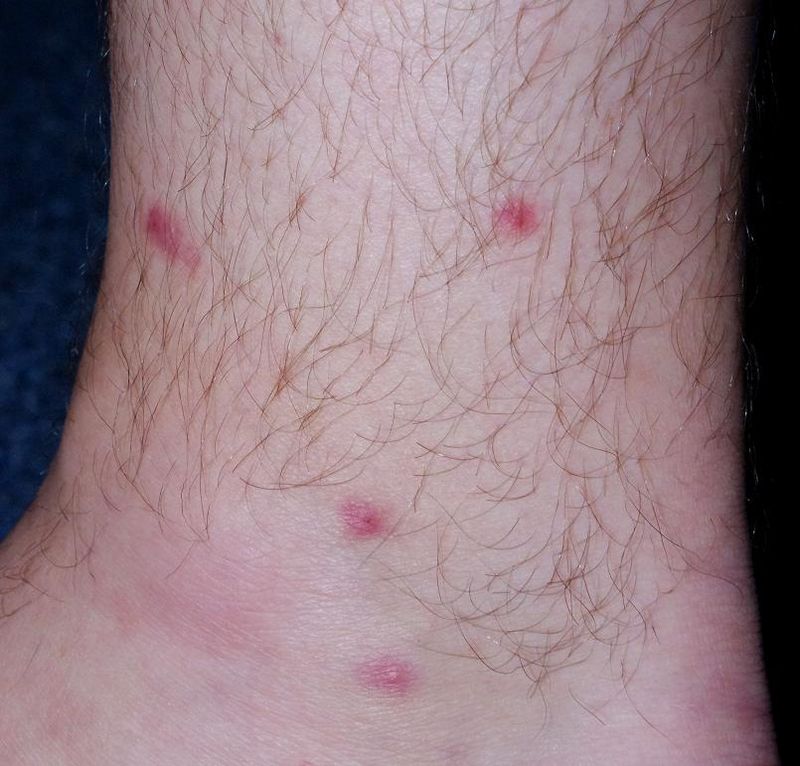
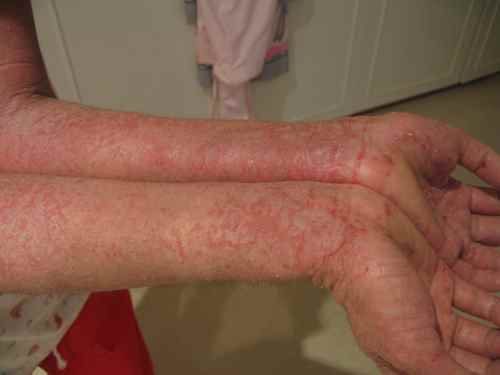
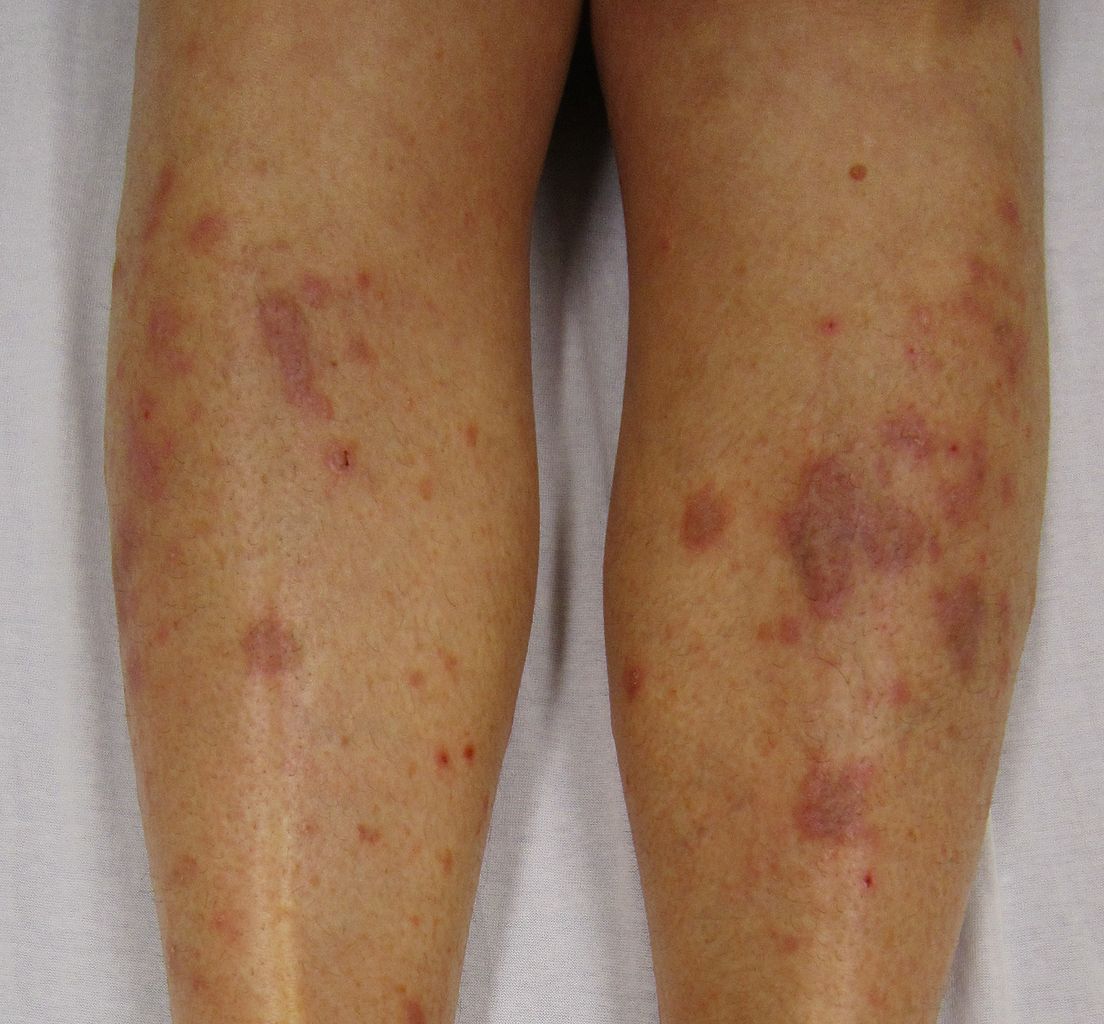
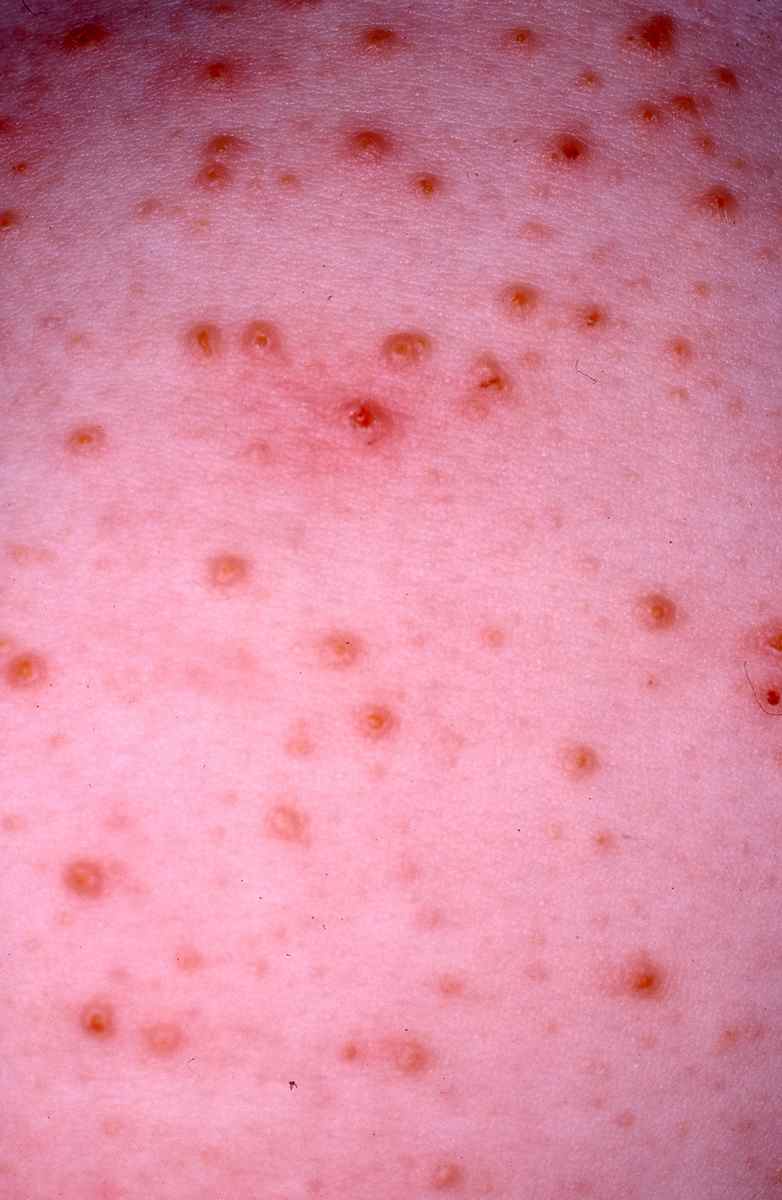
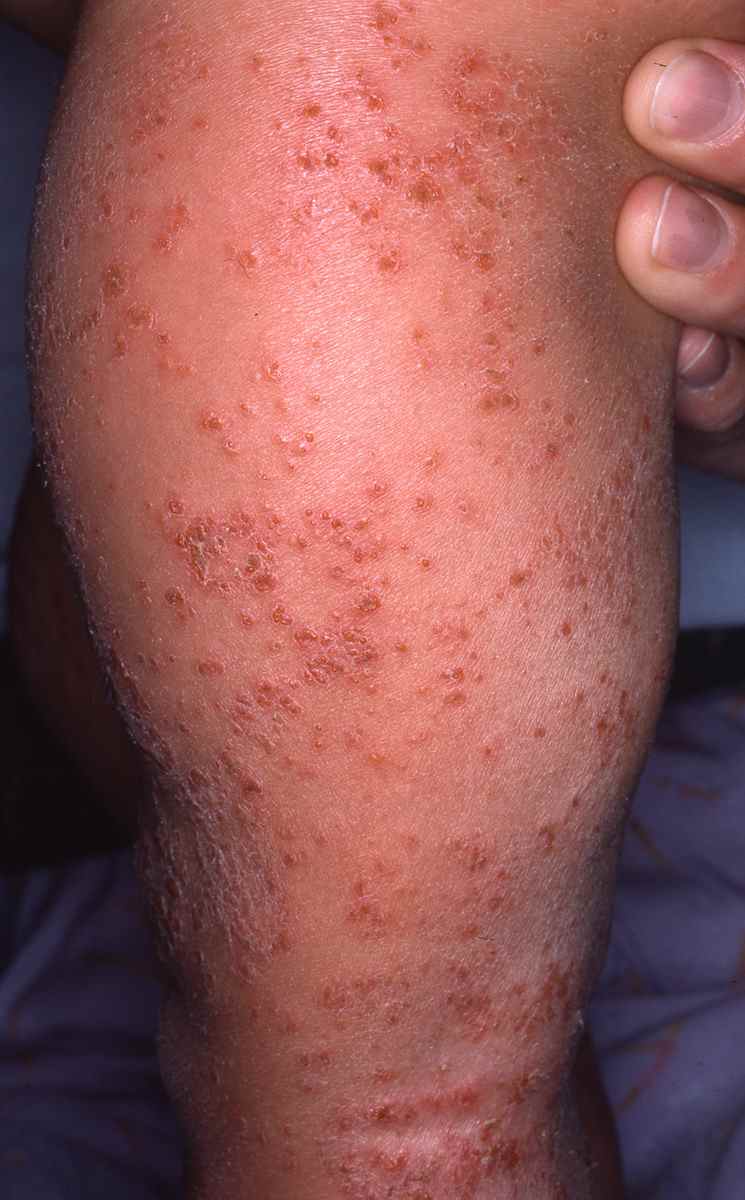
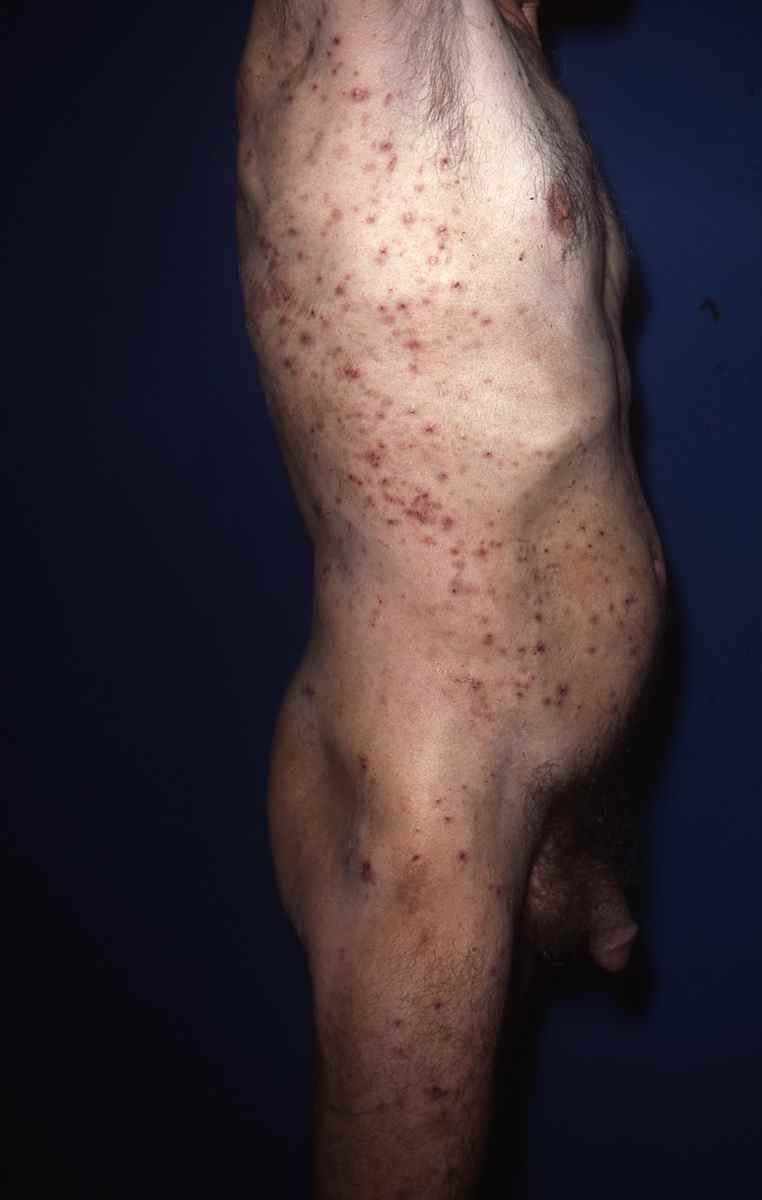
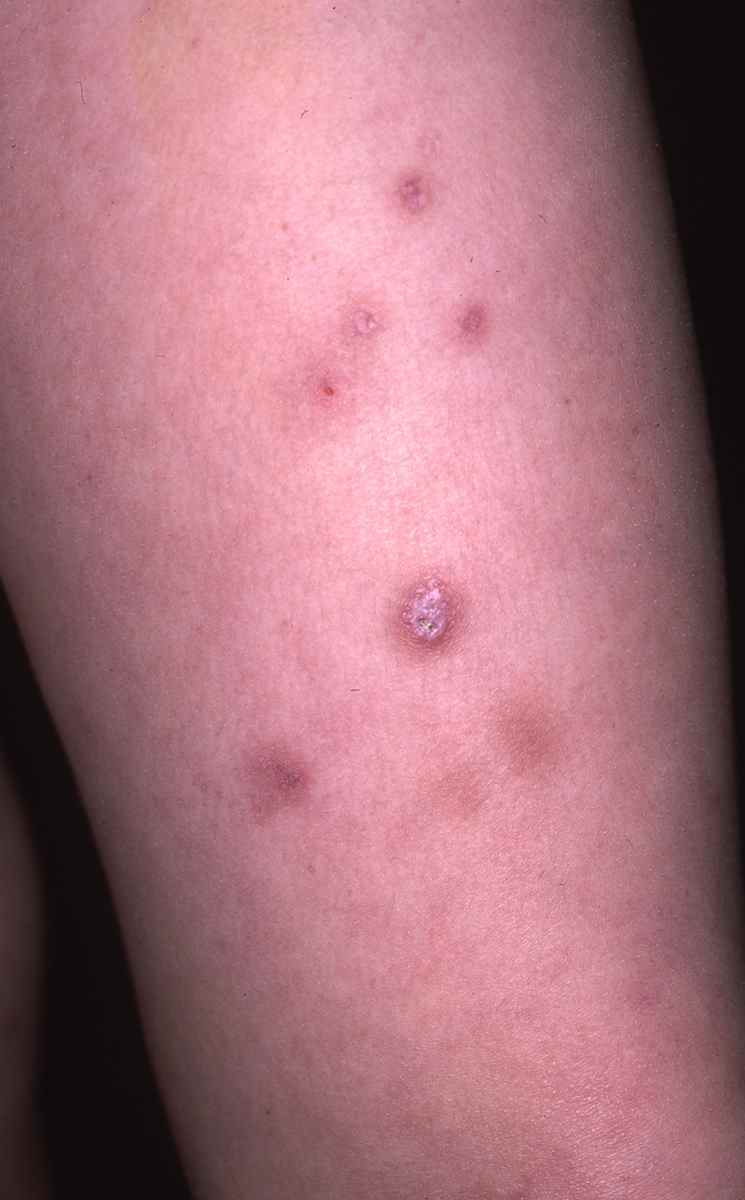
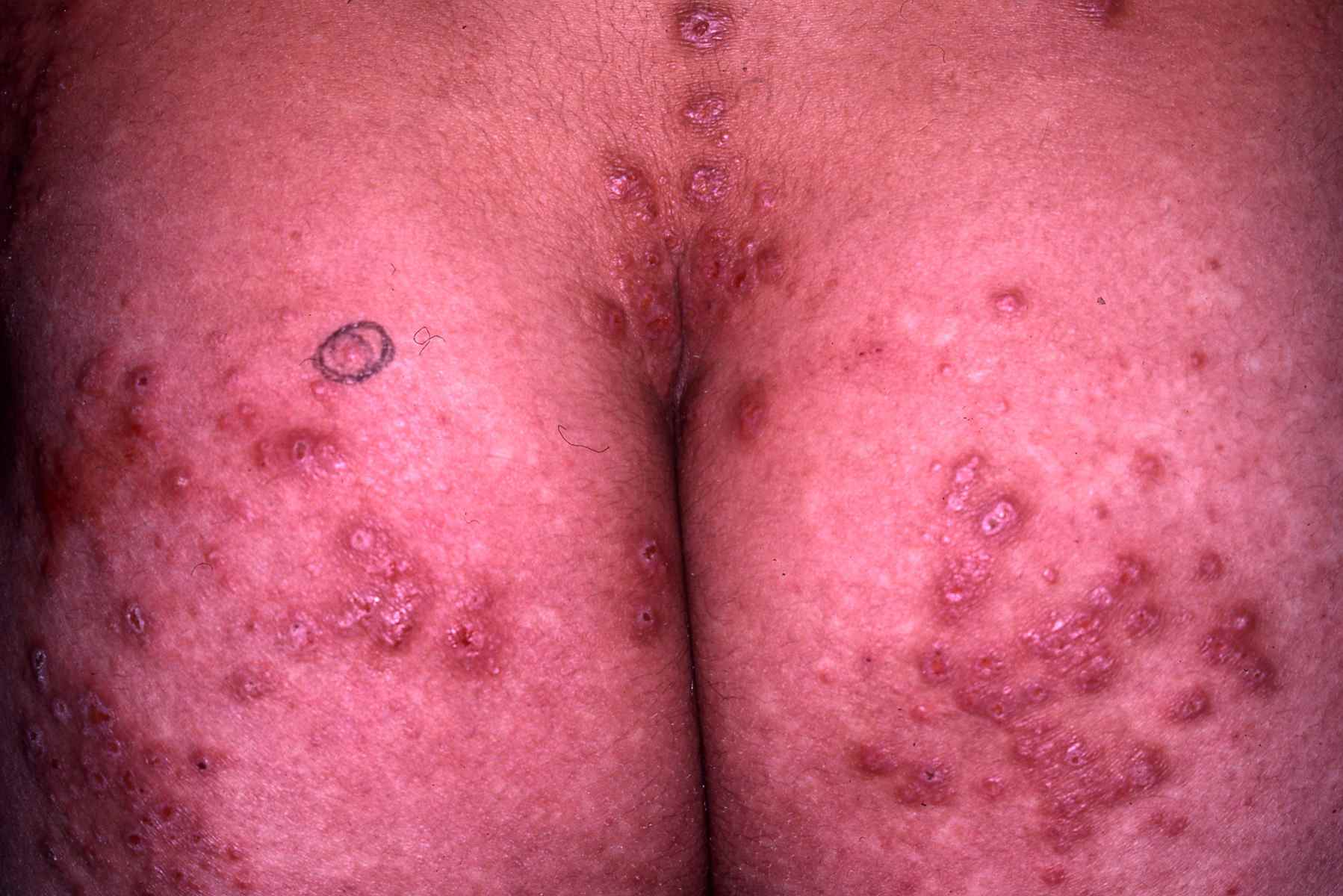
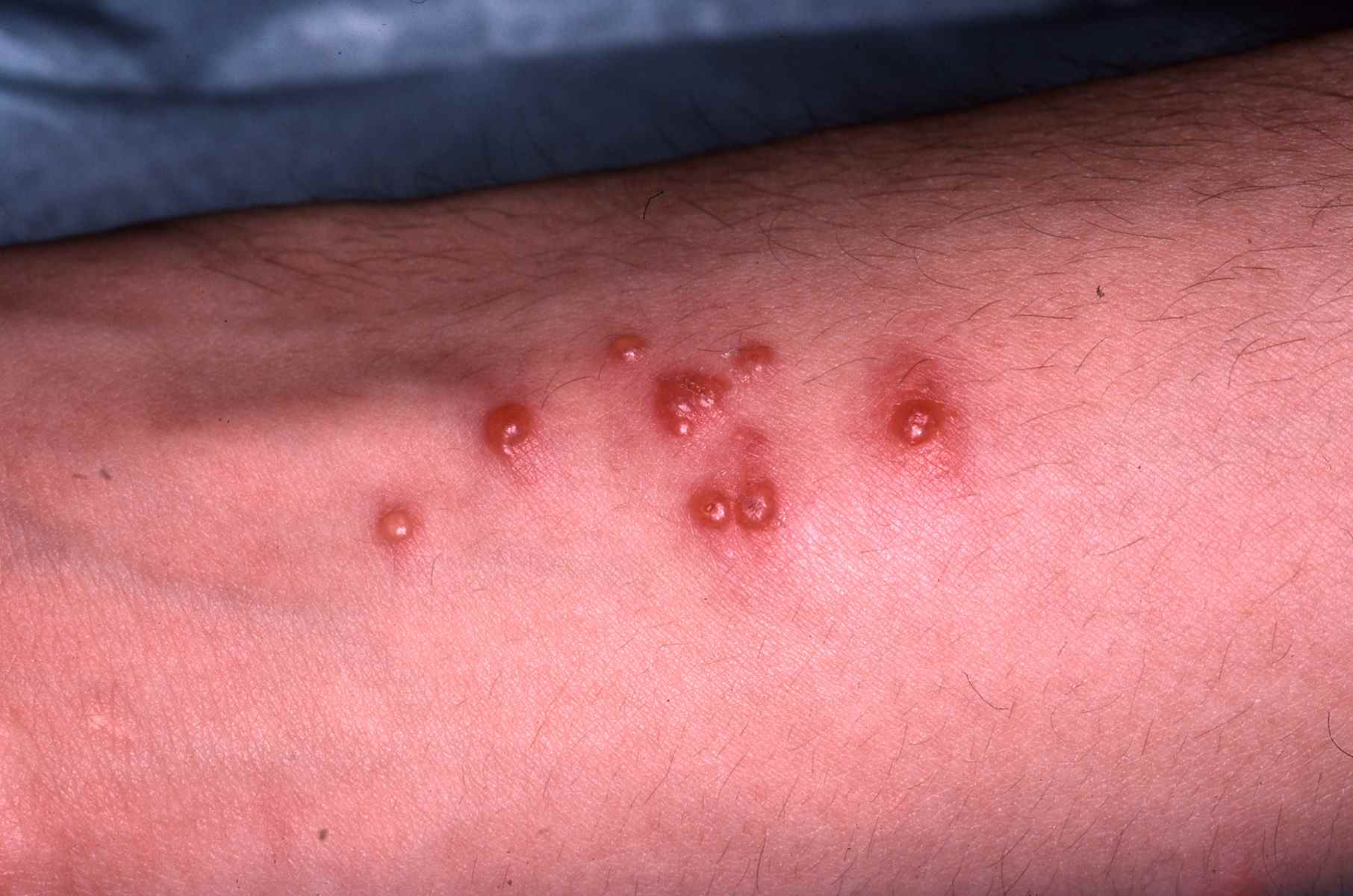
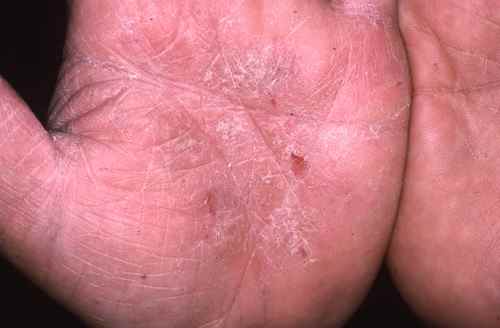
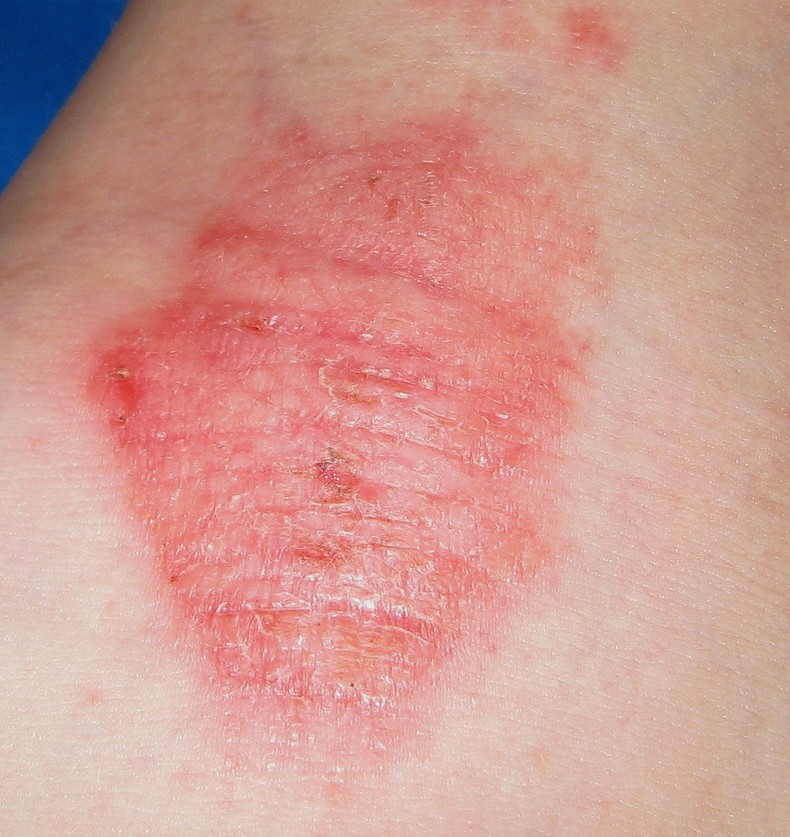
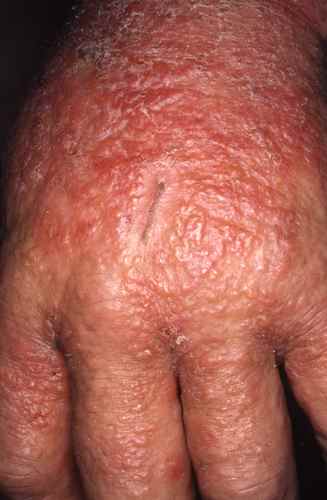
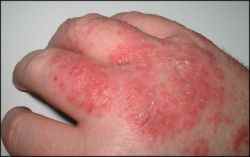
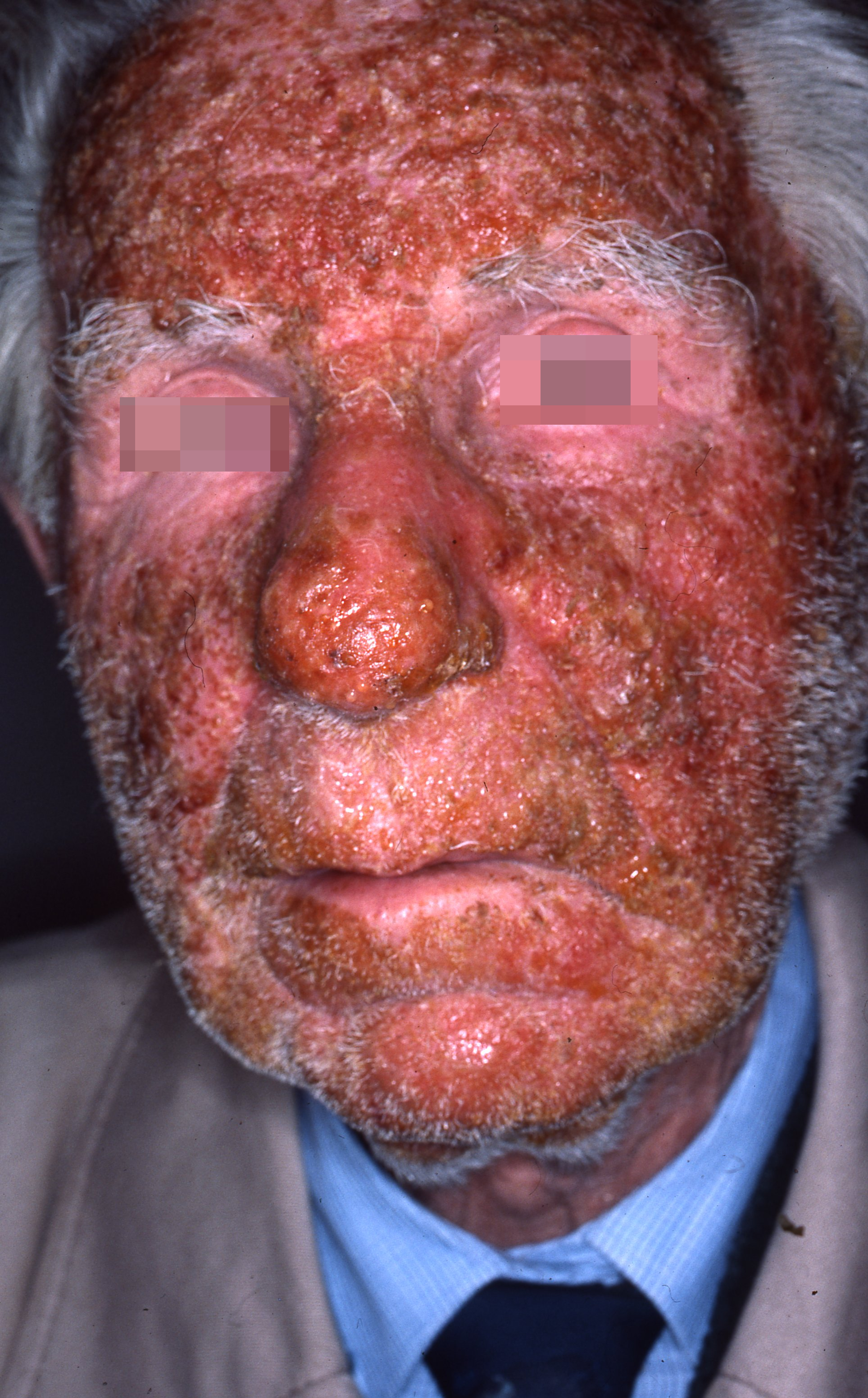
Dermatite de contact aux cosmétiques : allergies aux parfums, conservateurs et filtres UV
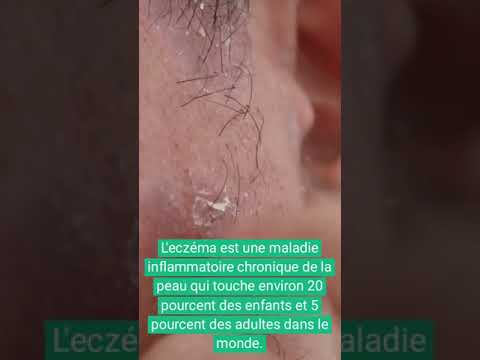
Les cosmétiques sont la première cause d’eczéma allergique de contact chez la femme et la deuxième cause globale après le nickel.
Crèmes hydratantes, fonds de teint, shampooings, déodorants, crèmes solaires : chacun de ces produits contient des dizaines d’ingrédients potentiellement allergisants.
Paradoxalement, les produits appliqués sur une peau fragilisée ou lésée — crèmes apaisantes, baumes cicatrisants, émollients pour eczéma — sont parmi les plus à risque de sensibilisation.
La dermatite de contact aux cosmétiques est une réalité médicale sous-diagnostiquée : beaucoup de patients persistent à utiliser le produit responsable, faute d’avoir identifié l’allergène en cause.
Ce guide fait le point sur les allergènes cosmétiques les plus fréquents — parfums, conservateurs, filtres UV — les signes permettant de suspecter une allergie à un cosmétique, et la démarche diagnostique et thérapeutique.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
Téléchargez le guide complet
ECZEMA
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →
Mécanisme de l’allergie aux cosmétiques
La dermatite de contact aux cosmétiques est une allergie retardée de type IV (hypersensibilité à médiation cellulaire), identique dans son mécanisme à l’eczéma allergique de contact classique.
Phase de sensibilisation (silencieuse) :
Les molécules allergisantes des cosmétiques — souvent de petite taille (haptènes) — pénètrent l’épiderme, se lient aux protéines cutanées et forment des complexes haptène-protéine reconnus comme étrangers par les cellules de Langerhans.
Ces dernières migrent vers les ganglions lymphatiques et présentent l’allergène aux lymphocytes T, qui se multiplient et constituent une mémoire immunologique spécifique.
Cette phase est cliniquement silencieuse et peut durer de quelques semaines à plusieurs années d’utilisation sans problème.
Phase de révélation (éruption) :
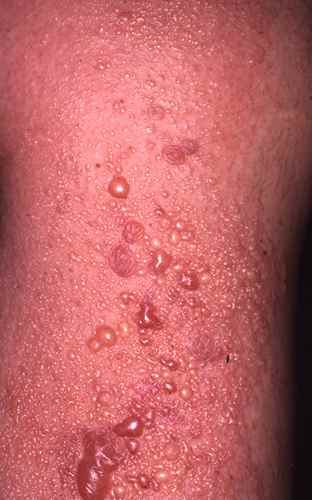
Lors d’une nouvelle application du produit contenant l’allergène, les lymphocytes T mémoires sont activés en quelques heures, libèrent des cytokines pro-inflammatoires et déclenchent l’eczéma cutané caractéristique.
L’éruption apparaît 24 à 72 heures après l’application — ce délai est la signature diagnostique de l’allergie de contact, à distinguer de l’irritation immédiate.
Particularité des cosmétiques : produits leave-on vs rinse-off
Le risque de sensibilisation est plus élevé avec les produits laissés sur la peau (leave-on) — crèmes, fonds de teint, déodorants, parfums — qu’avec les produits rincés (rinse-off) comme les shampooings ou gels douche, en raison du contact prolongé avec la peau.
Facteurs aggravant le risque de sensibilisation :
– Application sur peau lésée (eczéma atopique, plaie, ulcère) : absorption accrue des allergènes,
– occlusion (pansement, gant) : augmente la pénétration,
– application sur les muqueuses (lèvres, contour des yeux) : barrière plus perméable,
– exposition solaire après application de certains produits : photoallergie,
– fréquence et ancienneté d’utilisation : plus le contact est prolongé, plus le risque de sensibilisation augmente.
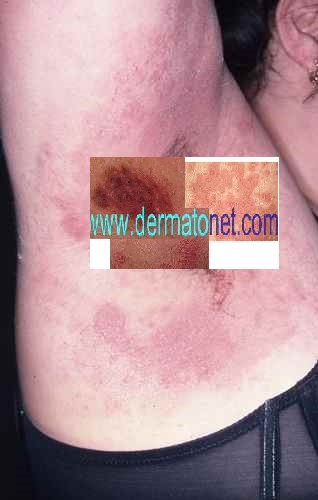
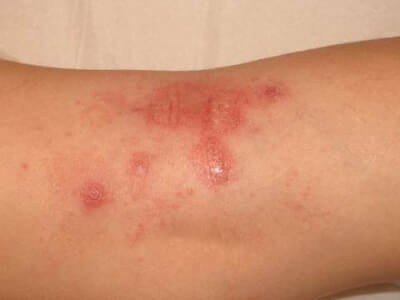
Comment suspecter une allergie à un cosmétique ?
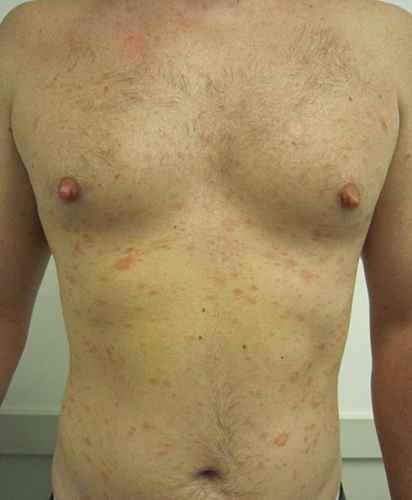
Signes cutanés évocateurs d’une allergie à un cosmétique :
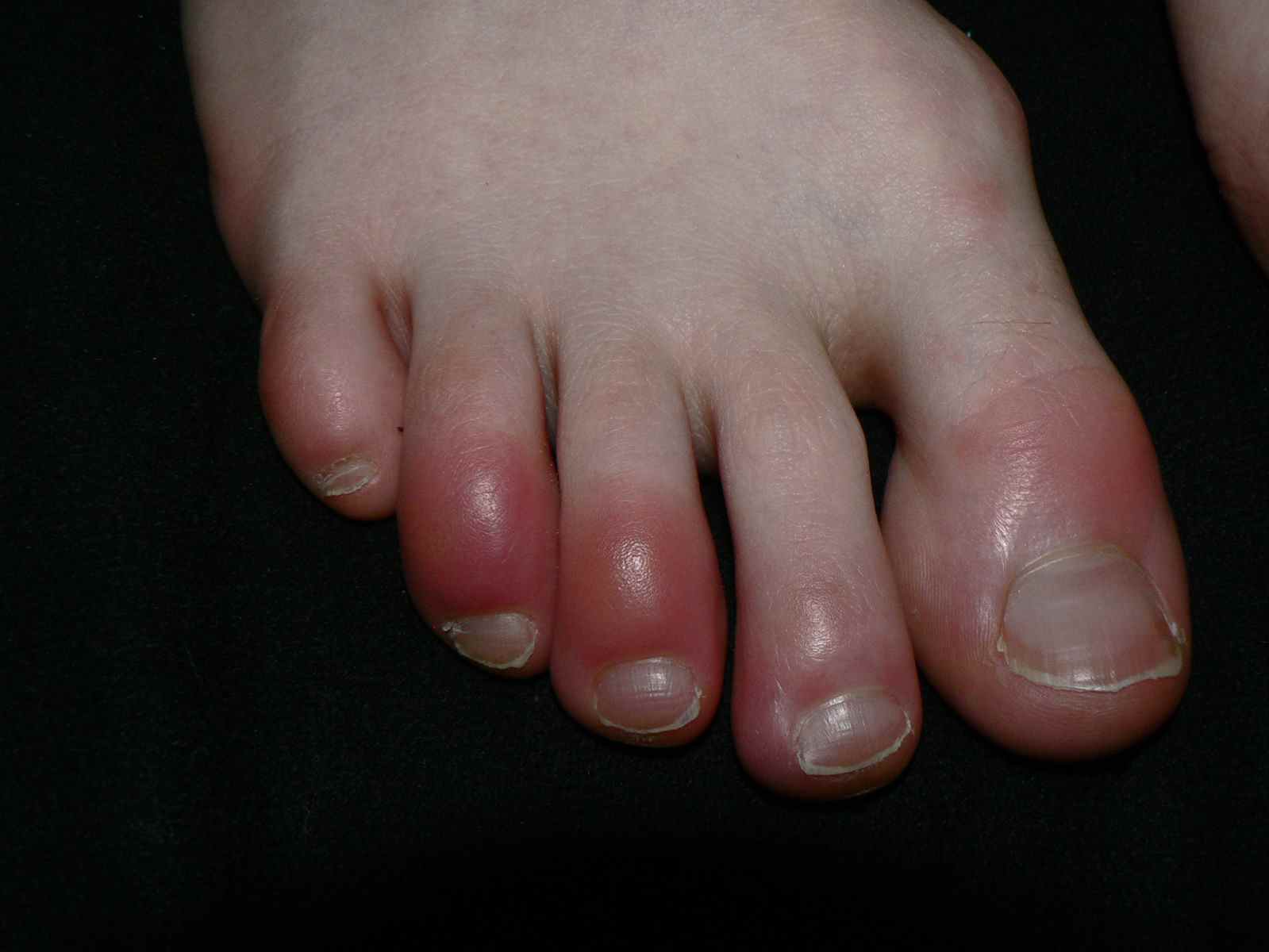
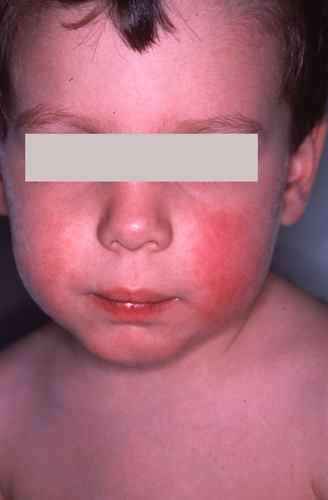
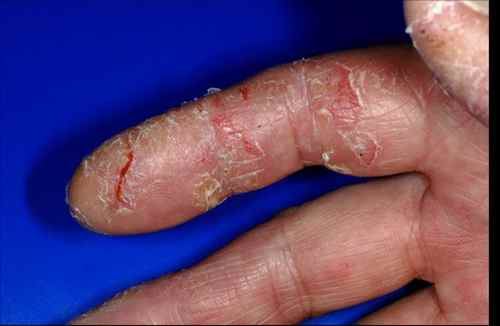
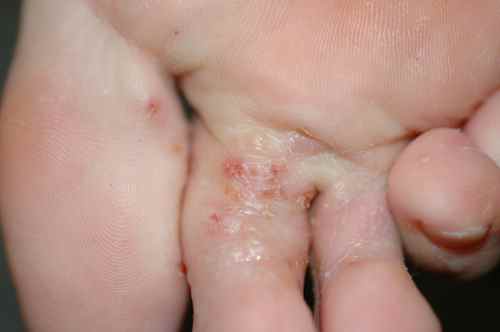
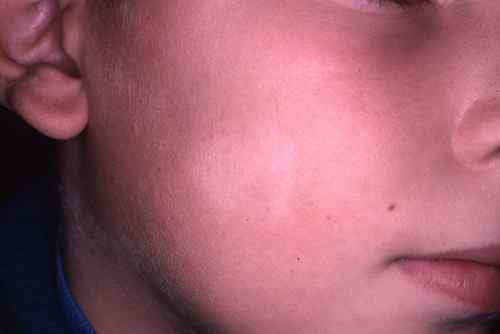
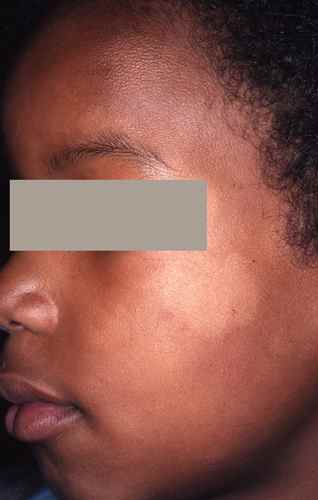
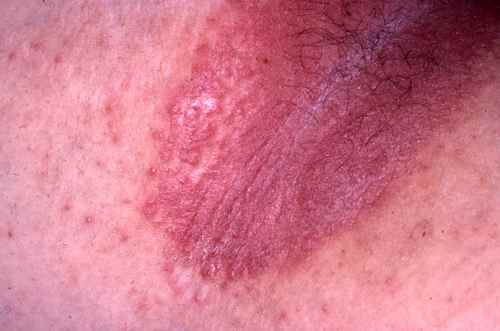
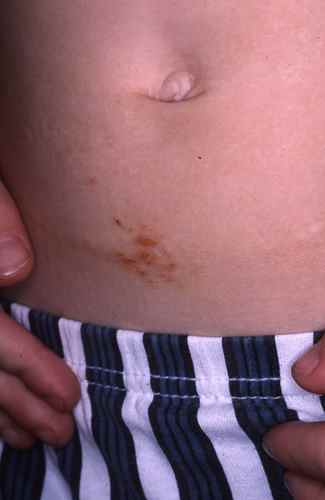
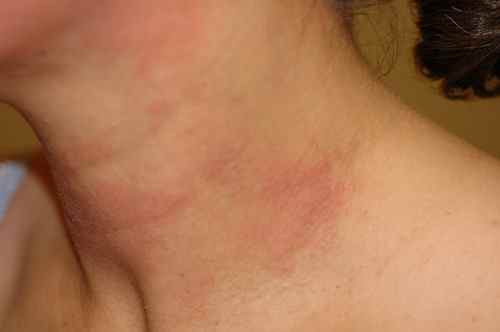
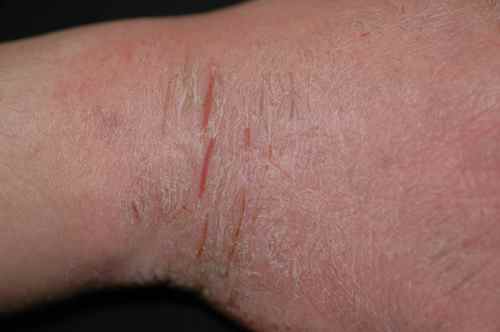
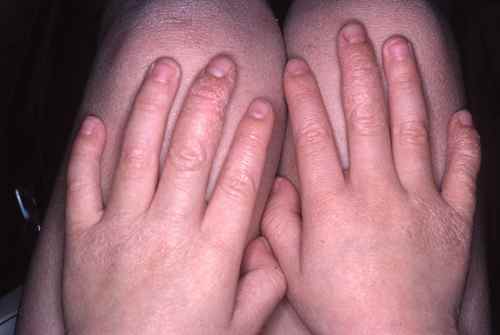
– Eczéma localisé aux zones d’application du produit suspecté : paupières, cou, mains, cuir chevelu, visage,
– apparition ou aggravation des lésions quelques jours après l’introduction d’un nouveau produit,
– persistance malgré un traitement dermocorticoïde bien conduit,
– récidive systématique lors de la réutilisation d’un produit,
– amélioration lors des vacances ou des arrêts d’utilisation (week-ends sans maquillage).
Pièges diagnostiques fréquents :
– L’allergène peut être présent dans plusieurs produits utilisés simultanément (parfum dans la crème ET le déodorant ET le maquillage),
– l’eczéma des paupières peut être dû à un vernis à ongles (transfert par frottement des yeux),
– l’eczéma du cou peut être causé par un shampoing (rinçage insuffisant) ou un parfum,
– la localisation des lésions peut être distante de la zone d’application (allergènes aéroportés),
– un produit utilisé depuis des années peut devenir allergisant à tout moment (changement de formule, sensibilisation progressive).
Les parfums : première cause d’allergie cosmétique
Les parfums constituent la première cause d’allergie de contact aux cosmétiques dans la population générale, touchant environ 1 à 2 % de la population européenne.
Un parfum n’est pas une molécule unique mais un mélange complexe de centaines de substances odorantes — naturelles (extraits de plantes, huiles essentielles) ou synthétiques — dont chacune peut potentiellement sensibiliser.
Les allergènes parfumants les plus fréquents (batteries de patch tests standardisées) :
– Fragrance Mix I (mélange de 8 parfums : cinnamal, cinnamyl alcool, eugénol, isoeugénol, géraniol, hydroxycitronellal, lyral, oakmoss absolu) : détecte environ 70 à 80 % des allergies aux parfums,
– Fragrance Mix II (mélange de 6 nouveaux parfums : lyral, citral, farnesol, coumarine, citronellol, alpha-hexylcinnaméaldéhyde) : complémentaire au FM I,
– Baume du Pérou (Myroxylon pereirae) : marqueur d’allergie aux parfums naturels et aux résines. Réactions croisées avec les agrumes (pelures), la vanille, les clous de girofle, le curry,
– Hydroxyisohexyl 3-cyclohexène carboxaldéhyde (HICC ou Lyral®) : l’un des parfums les plus allergisants, interdit dans les cosmétiques en Europe depuis 2019,
– Limonène oxydé et linalool oxydé : terpènes présents dans de nombreuses huiles essentielles (lavande, citrus), devenus allergisants lors de leur oxydation au contact de l’air. Désormais inclus dans la réglementation européenne cosmétique avec obligation de mention à partir de 0,01 %,
– Oakmoss absolu et treemoss absolu : lichens très allergisants, utilisés en parfumerie de luxe, réglementés strictement par l’IFRA.
Huiles essentielles et cosmétiques naturels :
Contrairement à une idée reçue répandue, les cosmétiques naturels et bio ne sont pas moins allergisants que les conventionnels — parfois davantage.
Les huiles essentielles (tea tree, lavande, ylang-ylang, bergamote, camomille) sont parmi les sources les plus concentrées d’allergènes parfumants. L’oxydation de l’huile de tea tree génère des allergènes particulièrement puissants.
Les labels Ecocert, Cosmos et bio n’excluent pas la présence de parfums naturels allergisants.
Réglementation européenne sur les parfums :
Le règlement cosmétique européen (CE 1223/2009) impose la mention obligatoire sur l’étiquette de 26 substances parfumantes allergisantes (dont le cinnamal, l’eugénol, le géraniol, le citral, le limonène) lorsque leur concentration dépasse 0,01 % dans les produits rincés et 0,001 % dans les produits non rincés.
Une révision élargie à plus de 80 substances est en cours d’adoption par la Commission européenne.
Comment repérer les parfums sur les étiquettes INCI :
– Mention générique « Parfum » ou « Fragrance » : indication qu’un mélange odorant est présent, sans précision de composition,
– noms spécifiques des 26 allergènes réglementés : cinnamal, cinnamyl alcohol, citral, citronellol, coumarin, eugenol, geraniol, hydroxycitronellal, isoeugenol, limonene, linalool, etc.,
– huiles essentielles mentionnées par leur nom latin : Lavandula angustifolia, Melaleuca alternifolia (tea tree), Citrus bergamia, etc.
Les conservateurs : deuxième cause d’allergie cosmétique
Les conservateurs sont indispensables pour prévenir la contamination microbienne des cosmétiques et prolonger leur durée de vie. Mais plusieurs d’entre eux sont des allergènes cutanés puissants.
Isothiazolinones : l’épidémie allergique des années 2010-2020
Les isothiazolinones constituent aujourd’hui l’une des causes les plus fréquentes d’allergie aux cosmétiques et aux produits ménagers en Europe.
– Méthylchloroisothiazolinone / méthylisothiazolinone (MCI/MI, Kathon CG®) : mélange conservateur utilisé depuis les années 1980. Autorisé jusqu’à 0,0015 % dans les produits rincés, interdit depuis 2016 dans les produits non rincés en Europe en raison du nombre très élevé de sensibilisations. Présent dans certains shampooings, gels douche, lingettes humides, peintures et produits d’entretien.
– Méthylisothiazolinone seule (MI) : utilisée comme alternative après les restrictions sur MCI/MI, elle s’est révélée tout aussi allergisante. Désormais soumise à des restrictions similaires.
Particularité clinique :
L’allergie aux isothiazolinones peut provoquer un eczéma des mains par contact avec les produits ménagers et les peintures, un eczéma du visage et du cou par les cosmétiques, et même un eczéma systémique (generalized eczema) par la présence ubiquitaire de ces substances.
Formaldéhyde et libérateurs de formaldéhyde
Le formaldéhyde lui-même est rarement présent directement dans les cosmétiques modernes, mais de nombreux conservateurs le libèrent progressivement en contact avec la peau :
– DMDM hydantoïne (présent dans les shampooings et conditionneurs),
– Quaternium-15 : l’un des libérateurs de formaldéhyde les plus allergisants,
– Imidazolidinyl urée et diazolidinyl urée (Germall® Plus),
– 2-bromo-2-nitropropane-1,3-diol (Bronopol®).
La reconnaissance d’une allergie au formaldéhyde impose d’éviter tous les libérateurs et de vérifier les produits de soin capillaire (shampooings, lissages brésiliens qui contiennent parfois des concentrations élevées de formaldéhyde).
Parabens
Les parabens (méthylparaben, éthylparaben, propylparaben, butylparaben) sont des conservateurs largement utilisés depuis des décennies. Leur fréquence comme allergène de contact est relativement faible (< 1 % des patients testés en routine) comparée à leur utilisation massive.
Cependant, certains parabens à chaîne longue (butylparaben, isobutylparaben) sont des perturbateurs endocriniens reconnus, ce qui a conduit à leur restriction pour les nourrissons et à leur éviction progressive des cosmétiques.
Phénomène de tolérance inversée (paraben paradox) :
Les parabens appliqués sur une peau saine sont rarement allergisants. En revanche, appliqués sur une peau lésée (ulcère de jambe, eczéma), ils peuvent sensibiliser. Les patients porteurs d’un eczéma des jambes traité par crèmes cicatrisantes contenant des parabens sont particulièrement à risque.
Acide sorbique et sorbate de potassium
Conservateurs naturels présents dans les cosmétiques naturels et bio, pouvant provoquer des réactions d’irritation et plus rarement des allergies vraies.
Phénoxyéthanol
Conservateur très répandu dans les cosmétiques modernes (substitut des parabens), considéré comme mieux toléré mais dont les allergies de contact, bien que rares, sont documentées. Réglementé à 1 % maximum dans les formulations cosmétiques.
Chlorhexidine
Antiseptique présent dans de nombreux produits d’hygiène buccale (bains de bouche, dentifrices) et certains cosmétiques déodorants. Peut provoquer des réactions allergiques allant de l’urticaire de contact à des réactions anaphylactiques graves — en particulier lors d’une utilisation médicale (produits de soin des plaies, cathéters enduits).
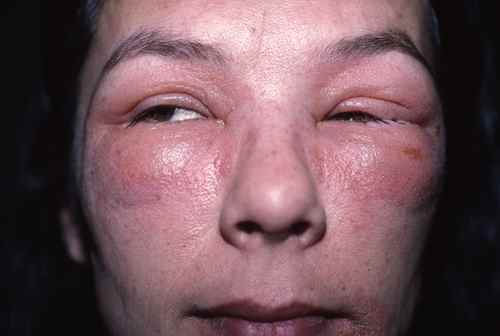
Les filtres UV : allergènes émergents des crèmes solaires
Les filtres UV sont des molécules ajoutées aux crèmes solaires et aux cosmétiques de jour pour absorber ou réfléchir les rayonnements UV. Ils constituent une cause croissante d’allergie et de photoallergie cosmétique.
Deux types de filtres UV :
– Filtres organiques (chimiques) : absorbent les UV et les convertissent en chaleur. Principales causes d’allergie et de photoallergie.
– Filtres minéraux (physiques) : dioxyde de titane (TiO₂) et oxyde de zinc (ZnO). Reflètent les UV sans pénétration dans la peau. Rarement allergisants — représentent l’alternative de référence chez les patients allergiques aux filtres organiques.
Filtres UV organiques allergisants
Benzophénones (benzophénone-3 / oxybenzone) :
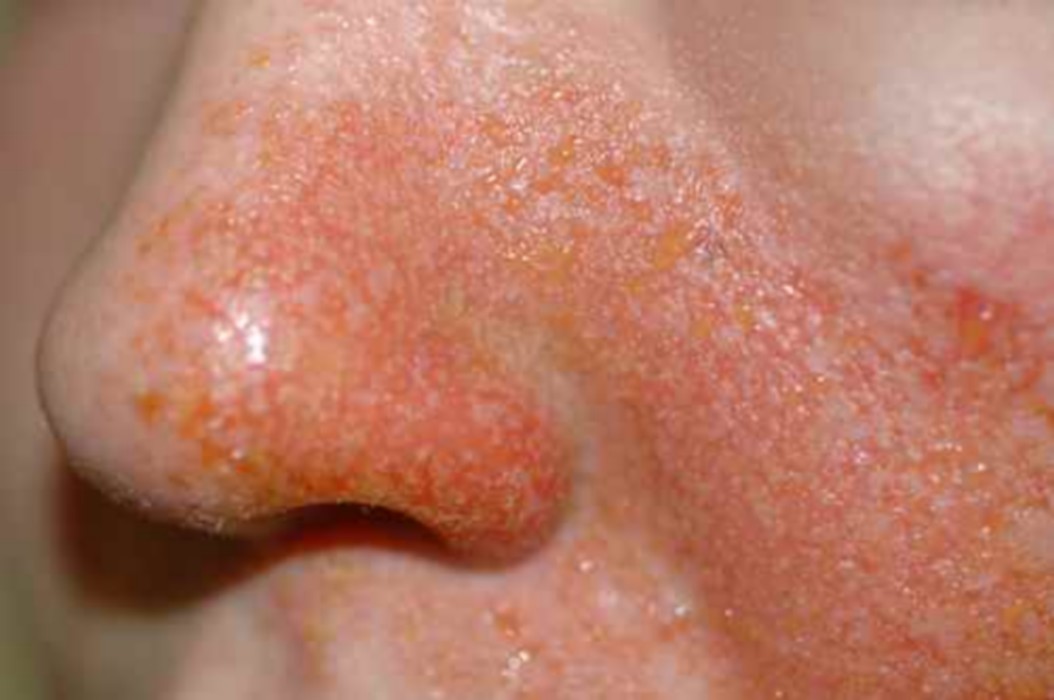
L’un des filtres UV les plus utilisés dans les crèmes solaires, les produits anti-âge de jour et les cosmétiques teintés. C’est également la principale cause de photoallergie aux cosmétiques en Europe.
La photoallergie à la benzophénone-3 se manifeste par un eczéma uniquement sur les zones exposées au soleil après application — signe diagnostique caractéristique.
Elle nécessite des photo-patch tests pour être confirmée.
Présente dans de nombreux produits : crèmes de jour, fonds de teint, rouges à lèvres teintés, vernis à ongles, produits capillaires protecteurs UV.
Octocrylène :
Filtre UV de plus en plus utilisé depuis les restrictions sur certaines benzophénones. Allergène et photoallergène croissant, avec une réaction croisée fréquente avec le kétoprofène (anti-inflammatoire topique) : un patient ayant développé une photoallergie au kétoprofène gel (Ketum®, Bi-profenid® gel) sera souvent co-sensibilisé à l’octocrylène des crèmes solaires.
Cinnamates (octylméthoxycinnamate / cinoxate) :
Filtres UVB fréquemment utilisés. Allergènes de contact documentés avec des réactions croisées possibles avec le cinnamal (allergène parfumant) et le baume du Pérou.
Avobenzone (butyl méthoxydibenzoylméthane) :
Filtre UVA de référence dans de nombreuses formulations SPF. Peut provoquer des allergies de contact et des photoallergies.
PABA (acide para-aminobenzoïque) et dérivés :
Les premiers filtres UV synthétiques, désormais très peu utilisés en raison de leur fort potentiel allergisant et de leur réaction croisée avec le PPD (paraphénylènediamine des teintures capillaires) et les anesthésiques locaux (benzocaïne).
Filtres UV et perturbation endocrinienne
Certains filtres UV organiques (benzophénone-3, octocrylène, homosalate) sont détectés dans le sang, le lait maternel et les urines après application cutanée, ce qui a soulevé des inquiétudes sur leur effet perturbateur endocrinien. La FDA américaine a demandé des études complémentaires sur leur sécurité systémique depuis 2019. En Europe, leur utilisation reste autorisée dans les limites réglementaires actuelles.
Autres allergènes cosmétiques importants
Propylène glycol :
Solvant humectant très répandu dans les crèmes, gels, déodorants et médicaments topiques. Peut provoquer une irritation (à hautes concentrations) et plus rarement une allergie vraie. Fréquemment retrouvé dans les crèmes pour eczéma et les émollients, où il peut paradoxalement aggraver les lésions chez les patients sensibilisés.
Lanoline et dérivés :
Graisse de laine de mouton et ses dérivés (alcools de lanoline, lanolate de sodium) présents dans les crèmes cicatrisantes, les crèmes pour mamelons, les produits bébé et les cosmétiques riches. Allergène classique, souvent découvert chez les patients traités par crèmes pour ulcères ou eczéma.
Résines acrylates :
Présentes dans les ongles en gel, les ongles en acrylique et certains adhésifs de pansements. Cause croissante de dermatite de contact professionnelle chez les techniciennes ongulaires et leurs clientes. Les allergènes : hydroxyéthyl méthacrylate (HEMA), éthylène glycol diméthacrylate (EGDMA).
Tocophérol (vitamine E) :
Antioxydant omniprésent dans les cosmétiques anti-âge et cicatrisants. Allergène rare mais documenté, à évoquer devant un eczéma aux crèmes anti-cicatrices ou aux huiles de massage.
Aloe vera :
Allergène végétal en augmentation, présent dans les cosmétiques naturels, les après-soleil et les produits apaisants. À évoquer devant un eczéma après application d’un gel apaisant.
Méthylisothiazolinone dans les lingettes humides :
Cause particulièrement fréquente d’eczéma périnéal et des fesses chez les nourrissons et adultes utilisant des lingettes humides. Vérifier systématiquement la composition des lingettes en cas d’eczéma de la région anogénitale ou des mains.
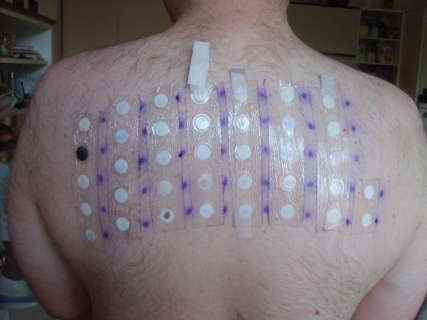
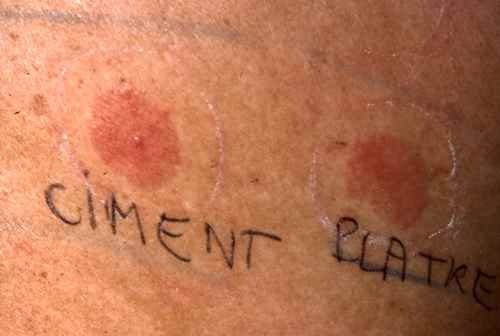
Diagnostic : les patch tests cosmétiques
Le diagnostic de certitude repose sur les patch tests épicutanés, réalisés par le dermatologue.
Batteries de tests standardisées pour les cosmétiques :
– Batterie standard européenne (incluant Fragrance Mix I et II, baume du Pérou, parabens, formaldéhyde, MCI/MI, MI, propylène glycol, lanoline, quaternium-15),
– batterie parfums et conservateurs,
– batterie crèmes solaires et filtres UV,
– batterie cosmétiques complémentaire,
– tests avec les propres produits du patient (open test, repeated open application test = ROAT) : le patient applique son propre cosmétique sur une zone test dans le pli du coude 2 fois par jour pendant 1 semaine.
Le ROAT (Repeated Open Application Test) :
En cas de suspicion d’allergie à un produit cosmétique spécifique et de patch test standardisé négatif, le ROAT consiste à appliquer le produit suspect sur une zone cutanée standardisée (face interne du coude) deux fois par jour pendant 7 jours. C’est un test de provocation utile pour les produits leave-on.
Photo-patch tests :
Indispensables en cas de suspicion de photoallergie (eczéma limité aux zones ensoleillées après utilisation de crème solaire). La zone des allergènes testés est irradiée aux UVA après 24 à 48 heures d’application. Une réaction sur la zone irradiée uniquement confirme la photoallergie.
Positivations tardives :
Comme pour tous les patch tests, des positivations peuvent survenir jusqu’à 7 jours après la pose, notamment pour les corticoïdes (budesonide, tixocortol-21-pivalate) et certains conservateurs. Une relecture tardive est nécessaire en cas de forte suspicion clinique.
Traitement et éviction des cosmétiques allergisants
Éviction : la seule solution curative
L’identification et l’éviction totale et durable de l’allergène est le seul traitement curatif de la dermatite de contact aux cosmétiques.
Cette éviction nécessite une lecture attentive et systématique des listes INCI de tous les produits utilisés.
Conseils pratiques pour l’éviction :
– Conserver la liste des allergènes identifiés par les patch tests pour la présenter lors de l’achat de nouveaux produits,
– photographier systématiquement la liste INCI des produits avant achat,
– utiliser les applications smartphones de scan d’ingrédients cosmétiques (INCI Beauty, Yuka cosmétiques) qui signalent les allergènes connus,
– préférer les produits sans parfum (unscented) — à distinguer des produits non parfumés (unscented masqué) qui peuvent contenir des parfums masquants,
– opter pour des formulations courtes avec peu d’ingrédients (fewer ingredients = fewer risks),
– en cas d’allergie aux filtres UV organiques : utiliser exclusivement des crèmes solaires à filtres minéraux (TiO₂ + ZnO) labellisées sans filtres chimiques.
Traitement symptomatique de la poussée
– Dermocorticoïdes adaptés à la zone et à la sévérité : traitement anti-inflammatoire de référence de la poussée d’eczéma,
– Antihistaminiques oraux (cétirizine, loratadine) pour le prurit,
– émollients sans allergènes sur les zones sèches (formules hypoallergéniques, sans parfum, sans conservateurs sensibilisants).
Choisir des cosmétiques adaptés après le diagnostic
– Gammes dermatologiques formulées pour les peaux allergiques (Avène, La Roche-Posay, Bioderma, Uriage) : formules épurées, sans parfum, avec liste restreinte de conservateurs,
– certifier l’absence des allergènes identifiés en lisant la liste INCI complète et non le résumé marketing,
– introduire les nouveaux produits un par un pour identifier rapidement tout nouveau produit responsable en cas de rechute.
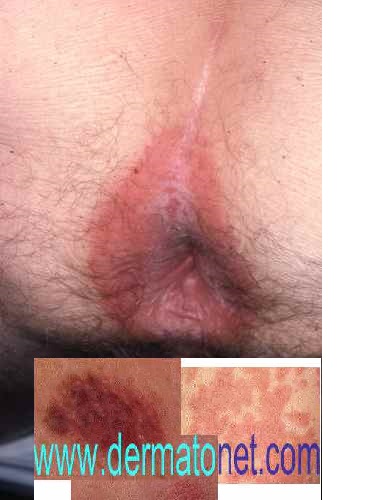
Cas particuliers de dermatite cosmétique
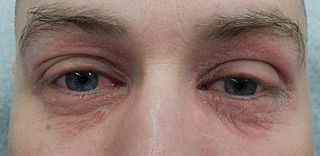
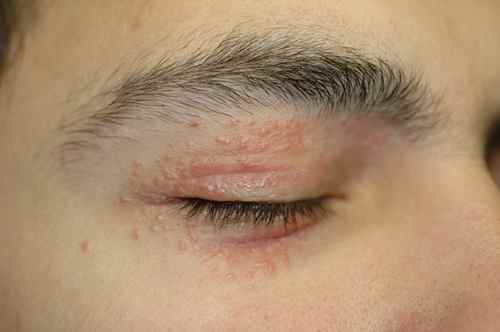
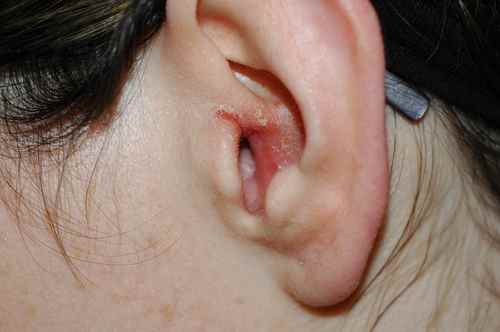
Eczéma des paupières :
Zone très sensible, les paupières concentrent les allergènes par application directe (mascara, fard, crème contour des yeux) et par transfert (vernis à ongles appliqué lors du frottement des yeux, shampoing lors du rinçage). Voir l’eczéma des paupières.
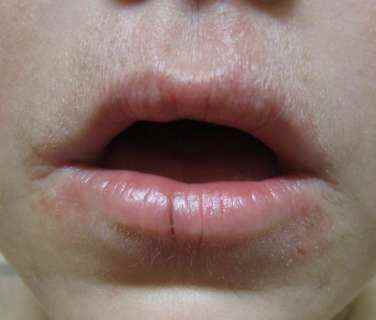
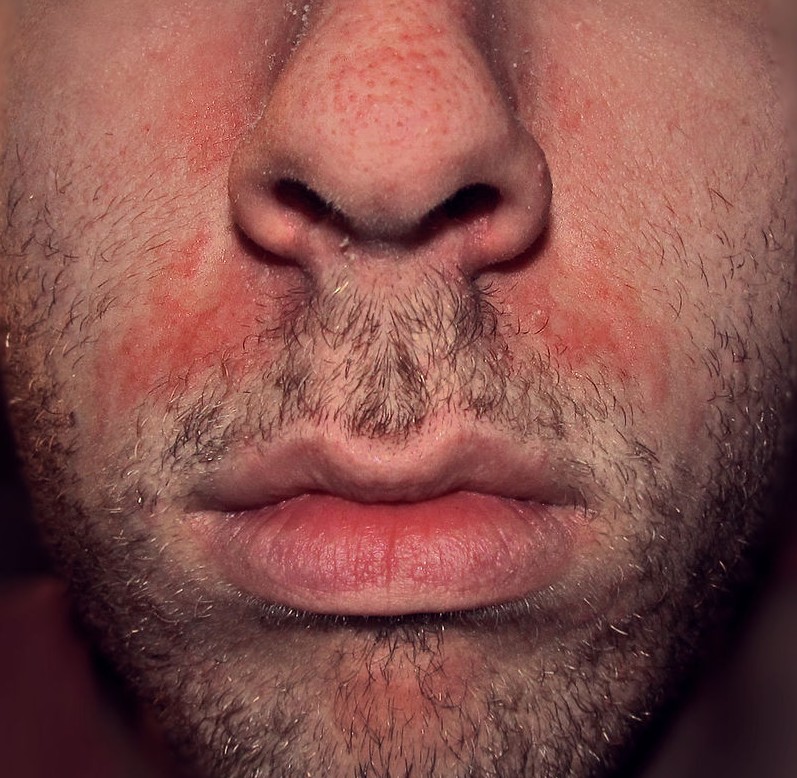
Chéilite de contact :
Eczéma des lèvres lié aux produits labiaux (rouge à lèvres, baume labial, gloss), dentifrices (parfums, conservateurs, triclosan), aliments ou boissons. Les filtres UV et les parfums des baumes à lèvres SPF sont une cause croissante.
Eczéma du cuir chevelu et alopécie de contact :
Les teintures oxydatives (PPD), les permanentes (thioglycolate), les shampooings (isothiazolinones, parfums) et les produits coiffants peuvent provoquer un eczéma du cuir chevelu avec parfois une alopécie inflammatoire réactionnelle.
Dermatite de contact aux ongles en gel et acrylique :
Les acrylates (HEMA principalement) des ongles en gel sont une cause croissante de dermatite de contact chez les clientes et les techniciennes ongulaires. L’eczéma touche les doigts, les paupières (transfert) et parfois s’étend. Une fois sensibilisée aux acrylates, la personne ne peut plus porter d’ongles en gel ni recevoir certaines colles chirurgicales ou certains dispositifs médicaux contenant des acrylates.
Questions fréquentes sur la dermatite de contact aux cosmétiques
Comment savoir si je suis allergique à ma crème solaire ou simplement irritée ?
L’irritation est immédiate (brûlure, picotements dans les minutes suivant l’application), disparaît rapidement après rinçage et ne s’aggrave pas à chaque application.
L’allergie est retardée (eczéma apparaissant 24 à 72 heures après), s’aggrave à chaque réutilisation et peut s’étendre au-delà de la zone d’application.
La photoallergie se distingue par une localisation strictement limitée aux zones exposées au soleil.
En cas de doute, une consultation dermatologique avec patch tests et/ou photo-patch tests s’impose.
Les cosmétiques naturels et bio sont-ils moins allergisants ?
Non, et parfois l’inverse. Les cosmétiques naturels contiennent des huiles essentielles, des extraits de plantes et des résines végétales qui sont parmi les allergènes parfumants les plus puissants (tea tree, lavande, camomille, arnica). Les labels bio et naturel ne garantissent pas l’absence d’allergènes — ils certifient l’origine naturelle des ingrédients, pas leur innocuité immunologique.
Peut-on devenir allergique à un produit utilisé depuis des années sans problème ?
Oui, c’est même la situation la plus fréquente. La sensibilisation peut prendre des années d’utilisation répétée avant d’atteindre le seuil de déclenchement d’une réponse immunitaire. La stabilisation du microbiome cutané, les changements hormonaux, une fragilisation de la barrière cutanée ou un changement de formule du produit peuvent déclencher une sensibilisation après des années d’utilisation sans problème.
Que faire si on est allergique à l’octocrylène mais qu’on doit se protéger du soleil ?
Se protéger du soleil reste impératif, y compris en cas d’allergie aux filtres UV organiques.
La solution est d’utiliser des crèmes solaires à filtres minéraux exclusifs (dioxyde de titane + oxyde de zinc), qui ne contiennent pas d’octocrylène ni d’autres filtres organiques allergisants. Ces formulations sont disponibles dans les gammes dermatologiques spécialisées. Vérifier la liste INCI complète : certains produits se disant « minéraux » contiennent encore de petites quantités de filtres organiques en complément.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur l’eczéma allergique de contact,
l’eczéma des paupières,
l’eczéma du visage,
l’eczéma des mains,
l’eczéma des lèvres,
l’eczéma du cuir chevelu,
les dermocorticoïdes,
l’allergie au soleil et photoallergie
et les antihistaminiques.
Téléchargez le guide complet
ECZEMA
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →