Traitement de l’acné : guide complet par grade, médicaments et conseils pratiques

L’acné touche 6 millions de personnes en France et génère 5,4 millions de prescriptions médicales annuelles. C’est la première maladie dermatologique en fréquence. Si 85 % des adolescents en sont atteints, plus de 30 % des femmes adultes présentent une acné tardive persistante après 25 ans. Il existe des traitements très efficaces — mais le bon traitement dépend du grade de sévérité et du profil du patient. Ce guide présente les traitements classés par grade selon les recommandations de la Haute Autorité de Santé (HAS 2015, actualisées 2024), les erreurs à éviter, et les options récentes comme la spironolactone.
Acné résistante, cicatrisante ou récidivante ? Besoin d’une ordonnance rapidement ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
ISOTRETINOINE « ROACCUTANE® »
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →
Sommaire :
Erreurs à éviter |
Traitements locaux |
Traitements oraux |
Traitement par grade HAS |
Résistances antibiotiques |
Acné du dos |
Questions fréquentes
Erreurs à ne pas commettre
Avant tout traitement, il faut identifier et corriger les facteurs aggravants — les négliger rend tout traitement insuffisant.
Le soleil est un faux ami — il améliore parfois l’acné à court terme par effet anti-inflammatoire, mais cette amélioration est toujours transitoire. À l’arrêt de l’exposition, l’acné revient souvent plus forte. Le soleil aggrave en outre les taches post-acné et est contre-indiqué avec la plupart des traitements (cyclines, rétinoïdes).
Ne jamais triturer ses boutons — chaque manipulation d’un bouton d’acné multiplie par 3 à 5 le risque de cicatrice définitive. Elle diffuse les bactéries dans le derme et approfondit l’inflammation. C’est le conseil le plus important et le moins suivi.
Les frottements et contacts prolongés — mèche de cheveux sur le front ou les joues, casque, casquette, appui du menton sur la main — entretiennent et aggravent l’acné des zones de contact.
Chez la femme — certains contraceptifs peuvent aggraver l’acné, notamment ceux contenant du lévonorgestrel (Adepal®, Minidril®, Stérilet Mirena®, Trinordiol®…), du désogestrel, du gestodène ou du norgestrel. À l’inverse, certains contraceptifs peuvent améliorer l’acné : ceux à base d’acétate de cyprotérone (Diane®, Holgyeme®…), de drospérinone (Jasmine®, Jasminelle®, Yaz®…) ou de norgestimate (Tricilest®, Trafemi®…). Un bilan hormonal est recommandé en cas de règles irrégulières ou de pilosité du visage associée.
💡 Les résultats prennent du temps — tout traitement anti-acné nécessite au minimum 6 à 8 semaines avant de montrer son efficacité. Une aggravation transitoire dans les premières semaines est fréquente et ne doit pas faire interrompre le traitement.
Téléchargez le guide complet
ACNE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →
Traitements locaux : crèmes et gels contre l’acné
Peroxyde de benzoyle — antibactérien de référence
Le peroxyde de benzoyle est l’agent antibactérien topique de référence contre Cutibacterium acnes. Il a l’avantage majeur de ne pas induire de résistances bactériennes — contrairement aux antibiotiques topiques. Il est disponible à différentes concentrations (2,5 %, 5 %, 10 %) et sans ordonnance à 5 % (Curaspot®, Papclair®). Attention : il décolore les vêtements et les draps — appliquer de préférence le soir avec des textiles blancs. En cas d’irritation ou sécheresse, espacer les applications.
Exemples sur ordonnance : Brevoxyl®, Cutacnyl®, Eclaran®, Effacne®, Pannogel®, Panoxyl®.
Rétinoïdes topiques (vitamine A acide) — traitement des comédons
La trétinoïne, l’adapalène et le trifarotène (Aklief®) constituent la classe des rétinoïdes topiques — traitement de référence des lésions rétentionnelles (points noirs, microkystes). Ils accélèrent le renouvellement cellulaire épidermique et désquament les follicules bouchés. Ils sont souvent irritants : appliquer le soir sur peau nettoyée et sèche, en petite quantité, et espacer les applications en cas d’irritation. Contraception obligatoire chez la femme.
Exemples : Differine®, Effederm®, Ketrel®, Locacid®, Retacnyl®, Retin A®, Aklief®.
Antibiotiques locaux — à associer systématiquement au peroxyde de benzoyle
La clindamycine et l’érythromycine topiques réduisent la colonisation folliculaire par C. acnes. Ils ne doivent jamais être utilisés en monothérapie — le risque de résistance bactérienne est élevé. Ils sont toujours prescrits en association avec le peroxyde de benzoyle, qui prévient l’émergence de résistances. Certains peuvent être irritants en raison de la présence d’alcool dans la formulation.
Exemples : Clindamycine Stragen®, Dalacine T Topic®, Eryacne®, Eryfluid®, Zindacline®.
Acide azélaïque
L’acide azélaïque (Skinoren® 20 % crème) est un agent kératolytique et antibactérien avec une action sur la pigmentation post-inflammatoire — utile chez les peaux foncées où les taches post-acné sont problématiques. Alternative aux rétinoïdes en cas d’intolérance ou pendant la grossesse (innocuité démontrée).
Traitements oraux contre l’acné
Cyclines (antibiotiques oraux)
La doxycycline (100 mg/j) et la lymécycline sont les antibiotiques oraux de référence dans l’acné inflammatoire modérée. Prendre de préférence le soir pendant le repas avec un grand verre d’eau. Durée maximale : 3 mois — au-delà, le risque de résistances bactériennes est trop élevé. Contre-indiqués chez la femme enceinte et l’enfant de moins de 8 ans (en cas d’allergie ou contre-indication : érythromycine ou azithromycine). Contre-indication soleil et UV.
Exemples : Doxy®, Granudoxy®, Tolexine®, Tetralysal®.
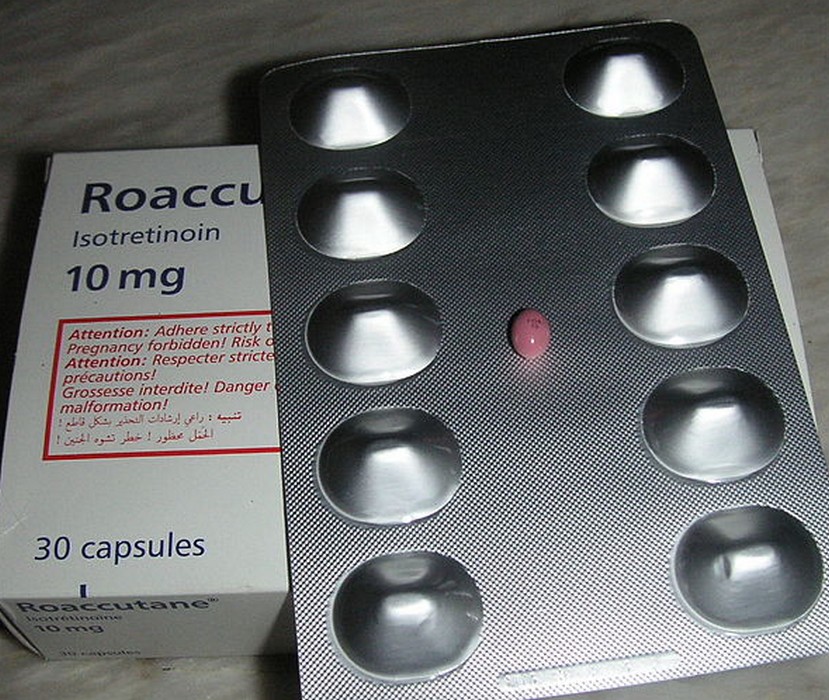
Isotrétinoïne (vitamine A acide orale) — traitement de référence des formes sévères
L’isotrétinoïne (Contracné®, Curacné®, Procuta®, Roaccutane®) est le seul traitement potentiellement curatif de l’acné — elle réduit durablement la taille et l’activité des glandes sébacées. Prescrite à 0,5-1 mg/kg/jour jusqu’à une dose cumulée de 120-150 mg/kg. Règles absolues :
Contraception obligatoire chez la femme, débutée 1 mois avant et poursuivie 2 mois après l’arrêt. Éviter le soleil et les UV. Ne pas associer aux cyclines (risque d’hypertension intracrânienne). Ne pas donner son sang pendant et 1 mois après le traitement. Évaluation du risque dépressif avant prescription (score ADRS recommandé).
Selon le Pr Brigitte Dréno (Hôtel-Dieu, Nantes) : « L’isotrétinoïne ne doit être prescrite qu’après un traitement antibiotique associé à un traitement topique bien mené. Néanmoins, lorsqu’elle semble indiquée en première ligne notamment devant une acné nodulo-kystique avec risque cicatriciel, sa prescription doit être discutée d’emblée. »
Téléchargez le guide complet
ISOTRETINOINE « ROACCUTANE® »
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →
Spironolactone — option pour les femmes (hors AMM)
La spironolactone est un diurétique épargnant le potassium avec une action anti-androgénique (inhibition de la 5α-réductase) particulièrement intéressante dans l’acné de la femme adulte. Elle est prescrite hors AMM en France mais fait l’objet de données solides. Dose habituelle : 100 mg/j (débutée à 50 mg/j pendant 6 semaines) ; 150 mg/j en cas de SOPK associé.
Critères prédictifs de bonne réponse : fluctuations de l’acné au cours du cycle menstruel, localisation mandibulaire et menton prédominante.
Un essai randomisé multicentrique publié dans le BMJ portant sur 410 femmes confirme une amélioration significative de l’acné à 24 semaines vs placebo, avec une bonne tolérance chez plus de 95 % des participantes passant à 100 mg/j. La spironolactone est à proposer en deuxième intention après les traitements locaux chez les adolescentes pour limiter le recours aux antibiotiques per os. En cas d’échec après 6 mois, l’isotrétinoïne peut être discutée. Une contraception est recommandée par précaution.
Traitement de l’acné par grade — recommandations HAS
La HAS (Haute Autorité de Santé) classe l’acné en 5 grades de sévérité avec un algorithme thérapeutique spécifique à chaque grade. Les recommandations de la SFD (Société Française de Dermatologie) datent de 2015 et ont été actualisées en 2024. Réévaluation systématique à 3 mois après chaque ligne de traitement.
| Grade |
Description |
Traitement 1ère intention |
Si échec à 3 mois |
Grade 1
Très légère |
Rares comédons et/ou papules |
PBO ou rétinoïde topique |
Intensification ou association |
Grade 2
Légère |
Comédons et/ou papules < ½ visage |
PBO + rétinoïde topique |
Rétinoïde + acide azélaïque + antibiotique local ou oral |
Grade 3
Moyenne |
Comédons et/ou papules > ½ visage |
PBO + rétinoïde ± cycline orale |
Isotrétinoïne 0,5 mg/kg/j |
Grade 4
Sévère |
Tout le visage atteint |
PBO + rétinoïde + cycline orale |
Isotrétinoïne (ou d’emblée si risque cicatriciel) |
Grade 5
Très sévère |
Acné nodulo-kystique très inflammatoire |
Isotrétinoïne en 1ère intention |
Débutée à faible dose (0,2-0,3 mg/kg/j) pour éviter l’acné fulminans |
PBO = peroxyde de benzoyle. Sources : Recommandations SFD 2015 | Score GEA | Chronoreco SFD
Résistances aux antibiotiques dans l’acné — un enjeu majeur
La résistance de Cutibacterium acnes aux antibiotiques est un problème croissant en dermatologie française, ralentissant la réponse au traitement et favorisant les rechutes. Les recommandations actuelles imposent de limiter strictement l’utilisation des antibiotiques dans l’acné — oraux à 3 mois maximum, topiques jamais en monothérapie.
Les trois règles anti-résistances à respecter absolument : limiter les antibiotiques topiques et oraux à leur indication stricte, ne jamais prescrire d’antibiothérapie orale seule sans traitement topique associé (monoantibiothérapie), et toujours associer le peroxyde de benzoyle aux antibiotiques topiques — il prévient l’émergence de résistances par son mécanisme non spécifique (oxydation des membranes bactériennes).
Traitement particulier de l’acné du dos
L’acné du dos (acné du tronc) répond à des règles thérapeutiques spécifiques. En se basant sur l’échelle de gravité TRASS (PubMed), le Groupe Étude de l’Acné a proposé en 2024 un algorithme thérapeutique dédié. Les formes sévères d’acné du dos sont souvent under-traitées car moins visibles socialement — elles peuvent pourtant être cicatricielles et justifient une prise en charge aussi rigoureuse que l’acné du visage.

Pour les traitements innovants incluant le laser : voir notre article acné et laser. Pour le nettoyage de peau (extraction des comédons en cabinet) : indiqué avant l’instauration de l’isotrétinoïne pour diminuer le risque de poussée inflammatoire initiale.
Téléchargez le guide complet
ACNE DU DOS ET DU BUSTE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →
Pages spécialisées sur l’acné
Médicaments détaillés
→ Roaccutane® (isotrétinoïne) — posologie, effets secondaires, contraception
→ Contracné® — guide d’utilisation
→ Curacné® — guide d’utilisation
→ Procuta® — guide d’utilisation
→ Adapalène — rétinoïde topique de référence
→ Cyclines dans l’acné — doxycycline, lymécycline
Formes et contextes particuliers
→ Acné de la femme adulte — spironolactone, hormones
→ Régime et acné — alimentation, index glycémique
→ Laser anti-acné — types, indications, résultats
→ Cicatrices d’acné — traitements (peeling, laser ablatif)
→ Conseils de soins quotidiens dans l’acné
→ Acné — causes, symptômes, formes (page générale)
Questions fréquentes sur le traitement de l’acné
Combien de temps faut-il pour que le traitement de l’acné soit efficace ?
Tout traitement anti-acné nécessite au minimum 6 à 8 semaines avant de montrer son efficacité. Une aggravation transitoire dans les premières semaines est fréquente et normale — elle ne doit pas faire interrompre le traitement. La réévaluation par le médecin est recommandée à 3 mois. Si aucune amélioration n’est constatée à 3 mois avec un traitement bien conduit, le médecin passe à la ligne thérapeutique suivante.
Peut-on traiter l’acné sans ordonnance ?
Pour les formes légères (grade 1-2), certains traitements sont disponibles sans ordonnance : peroxyde de benzoyle 5 % (Curaspot®, Papclair®) et adapalène 0,1 % (Differine® sans ordonnance depuis 2021). Ils peuvent être utilisés en attendant la consultation médicale. Pour toute acné modérée à sévère, la consultation chez le médecin ou le dermatologue est indispensable. Le pharmacien peut conseiller des produits adaptés et orienter vers une consultation rapide.
La spironolactone est-elle remboursée pour l’acné ?
Non — la spironolactone n’a pas l’AMM pour l’acné en France et est prescrite hors AMM. Elle n’est donc pas remboursée dans cette indication. Son coût est cependant modeste (médicament générique peu onéreux). Elle est prescrite uniquement chez la femme, avec une contraception recommandée par précaution.
L’acné peut-elle revenir après l’isotrétinoïne ?
Dans environ 20 à 30 % des cas, une rechute partielle survient après un premier traitement par isotrétinoïne, notamment si la dose cumulée totale était insuffisante (objectif : 120-150 mg/kg). Un deuxième cycle d’isotrétinoïne est alors souvent efficace. Les formes d’acné tardive de la femme récidivent plus souvent et peuvent nécessiter un traitement d’entretien (spironolactone, contraceptif anti-androgénique) après l’isotrétinoïne.
Isotrétinoïne et dépression — quel est le vrai risque ?
Le lien entre isotrétinoïne et dépression est débattu dans la littérature. Les études de grande envergure ne montrent pas d’augmentation significative du risque de dépression sous isotrétinoïne par rapport à la population générale acnéique. Néanmoins, par précaution, le score ADRS d’évaluation du risque dépressif est recommandé avant toute prescription. Tout changement de l’humeur pendant le traitement doit être signalé au médecin prescripteur. Pour en savoir plus voir l’article Roaccutane et suicide
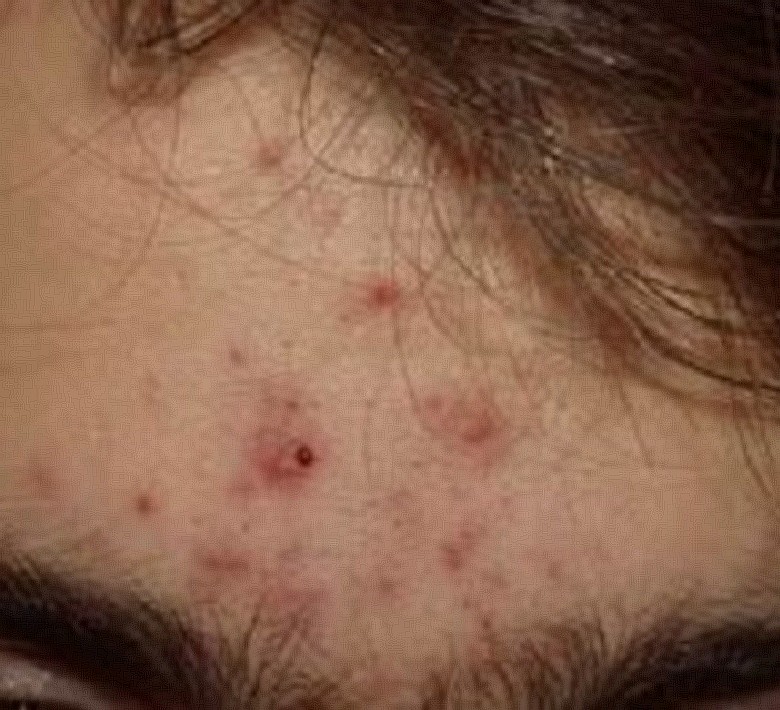
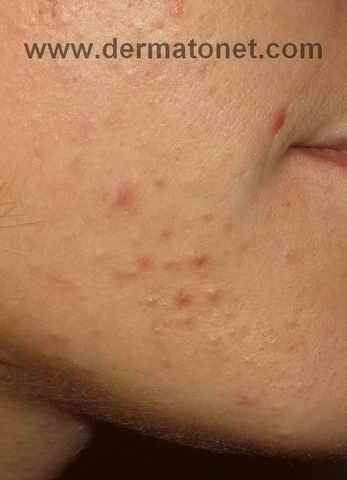
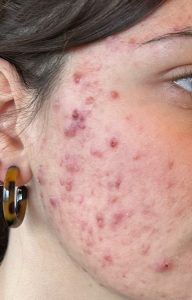
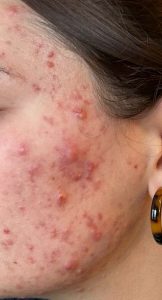
Voici l’exemple d’une jeune femme qui avait une acné sévère depuis plusieurs années, vous n’aurez pas de mal à croire qu’elle a une meilleure humeur pendant qu’avant le traitement…
| Avant traitement |
 |
 |
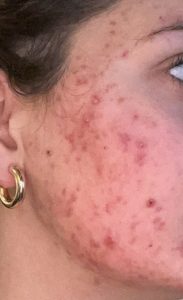
| 1 mois après le début (purge) |
 |
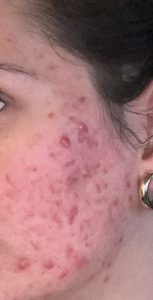 |
| 2 mois après le début… |
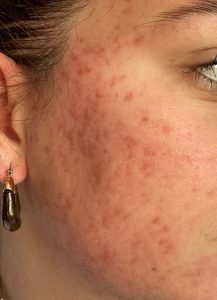 |
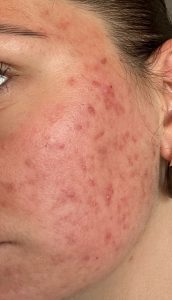 |
Quelles sont les ressources médicales officielles sur l’acné ?
Les recommandations de référence en France sont disponibles sur le site de la SFD : texte court SFD 2015, algorithme SFD 2015, Chronoreco actualisé. Recherche bibliographique sur PubMed — acne vulgaris treatment.
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
ISOTRETINOINE « ROACCUTANE® »
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Obtenir ce guide →