Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 14 avril 2026
Problème de piercing : infections, allergies, cicatrices et complications — guide du dermatologue
Le piercing est une pratique s’accompagnant d’une effraction de la barrière cutanée ou muqueuse et de l’introduction d’un corps étranger dans la peau ou la muqueuse. C’est précisément cette double réalité — plaie + implant — qui explique la grande variété des complications possibles : infections locales ou systémiques, allergie de contact au métal, granulomes, chéloïdes, traumatismes. Entre 17 et 46 % des piercings entraînent une complication d’intensité variable, selon les études, ce qui en fait un problème dermatologique courant. La plupart sont bénignes et évitables — à condition de connaître les signaux d’alarme et de consulter au bon moment.
Rougeur persistante, écoulement, gonflement ou allergie au niveau d’un piercing ?
Ne laissez pas traîner — certaines complications peuvent évoluer défavorablement sans traitement rapide. Consulter le Dr Rousseau en téléconsultation →
Téléchargez le guide complet
TATOUAGE ET PIERCING : comprendre et savoir quoi faire « Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes des problèmes
– Les traitements…
Sommaire
- Durées de cicatrisation selon la localisation
- Infection du piercing : signes, germes, risques
- Allergie au bijou — nickel et eczéma de contact
- Boules, granulomes et bourgeon charnu
- Cicatrices hypertrophiques et chéloïdes
- Complications tardives et locales du bijou
- Traumatisme sur piercing
- Quand consulter en urgence ?
- Pour aller plus loin
- Questions fréquentes
1. Durées de cicatrisation selon la localisation
La zone piercée est inflammatoire (rouge, sensible, gonflée) pendant quelques jours après le geste — c’est une réaction normale. Mais la cicatrisation complète prend bien plus longtemps que la plupart des patients ne le croient, et c’est souvent en sous-estimant cette durée que les complications surviennent (retrait prématuré du bijou, soins insuffisants).
| Localisation | Durée de cicatrisation moyenne | Particularités |
|---|---|---|
| Narine | 2 semaines | Risque infectieux élevé (proximité des fosses nasales) |
| Petites lèvres, clitoris (femme) / prépuce (homme) | 3 semaines | Muqueuses — cicatrisation rapide mais risque IST |
| Langue, capuchon du clitoris | 5 semaines | Risque dentaire et gingival pour la langue |
| Lobe de l’oreille, arcade sourcilière | 7 semaines | Piercing parmi les plus courants |
| Lèvre | 2 mois | Risque de récession gingivale et d’usure dentaire |
| Joue, scrotum | 3 mois | Zones à cicatrisation lente — vigilance prolongée |
| Mamelons | 5 mois | Risque d’abcès mammaire — risque accru pendant l’allaitement |
| Cartilage de l’oreille, gland, nombril | 7 mois | Les piercings les plus longs à cicatriser — le cartilage est avasculaire |
Ne pas retirer le bijou prématurément
Il est recommandé de ne pas enlever le bijou pendant environ 2 mois après le piercing pour éviter l’accolement de la plaie, puis le moins possible jusqu’à cicatrisation complète pour les piercings cicatrisant en plus de deux mois. Même après cicatrisation, le port du bijou aussi souvent que possible est conseillé car le canal peut se rétracter. Voir les soins du piercing.
2. Infection du piercing : signes, germes et risques
L’infection est la complication la plus fréquente du piercing. Elle peut survenir au moment du geste (matériel non stérile, technique incorrecte) ou dans les semaines suivantes (hygiène insuffisante, traumatisme du bijou). Les localisations infectieuses les plus sévères sont les piercings du cartilage auriculaire — le cartilage est avasculaire, les antibiotiques y diffusent mal, et l’infection peut évoluer vers une périchondrite défigurante — Meltzer, Am Fam Physician 2005 (PMID 16342832).
Les germes en cause
- Staphylococcus aureus — germe le plus fréquent, responsable de la majorité des infections locales et de l’impétigo péri-piercing (croûtes jaunâtres)
- Streptocoques — infections locales et systémiques
- Pseudomonas aeruginosa — surtout pour les piercings du cartilage en eau contaminée (piscine, mer) ; responsable des périchondrites auriculaires — traitement par fluoroquinolones
- Mycobactéries atypiques (Mycobacterium fortuitum) — infections rares mais prolongées, résistantes aux antibiotiques habituels, souvent associées à une exposition à l’eau — Kaur et al., J Clin Aesthet Dermatol 2014 (PMID 24073343)
- Complications systémiques rares mais graves : gangrène, thrombophlébite cérébrale (piercings faciaux), endocardite infectieuse (risque majoré chez les porteurs de valvulopathie), septicémie, hépatites B et C
⚠️ Consulter sans tarder si :
— Rougeur ou douleur persistante sur le piercing
— Piercing qui coule pendant plus de 5 jours après le geste
— Apparition de croûtes jaunâtres (impétigo bactérien)
— Gonflement chaud, fluctuant, avec fièvre
— Toute modification d’un piercing, tout signe d’inflammation ou de suppuration
Toute lésion sur piercing ayant évolué depuis plus de quelques jours sans amélioration doit être montrée à un médecin.
Il convient de se faire effectuer un piercing par un pierceur professionnel respectant les règles d’hygiène édictées par l’arrêté du 11 mars 2009, d’éviter les piercings réalisés dans des conditions douteuses (vacances à l’étranger, contexte festif) et de bien suivre les recommandations de soin du piercing. Les personnes diabétiques, immunodéprimées ou portant une valve cardiaque doivent impérativement en discuter avec leur médecin avant tout piercing.
3. Allergie au bijou — nickel et eczéma de contact
L’allergie au nickel est la complication allergique la plus fréquente du piercing. Le nickel est en effet le premier allergène de contact en Europe et dans le monde. Une méta-analyse de 2024-2025 portant sur plus de 25 000 individus montre que le piercing multiplie par 5,9 le risque de développer une allergie au nickel dans la population générale (OR 5,9 ; IC95% : 3,6–9,4) — Spierings et al., Contact Dermatitis 2025 (PMID 40611585). Par ailleurs, 11,3 % des bijoux de piercing européens libèrent des taux de nickel excessifs — et ce chiffre monte à 34,5 % pour les bijoux asiatiques et 31,1 % pour les bijoux nord-américains.
L’allergie se manifeste le plus souvent par un eczéma de contact au niveau du piercing : rougeur, gonflement, vésicules, suintement, prurit intense. C’est une réaction d’hypersensibilité retardée de type IV. Elle peut survenir des mois ou des années après le piercing initial, lors d’un changement de bijou de moindre qualité.
Les bijoux à risque
- Or inférieur à 18 carats ou plaqué or (contient du nickel dans l’alliage)
- Bijoux en acier chirurgical de qualité insuffisante
- Bijoux importés d’Asie ou d’Amérique du Nord sans certification européenne
Les bijoux recommandés
- Titane de grade médical (ASTM F136)
- Or 18 carats ou plus
- Acier chirurgical ASTM F138 (316L) certifié conforme à la directive européenne nickel
- Niobium, verre borosilicaté, PTFE (teflon) pour les porteurs très sensibles
Attention aussi aux produits de soin
Des dermites irritatives ou allergiques peuvent survenir au niveau du piercing du fait des produits utilisés pour le nettoyer : antiseptiques trop concentrés (eau oxygénée, alcool fort, chlorhexidine à haute dose), savons parfumés. Ces produits abîment la muqueuse en cicatrisation et retardent la guérison. Seule une solution saline isotonique (sérum physiologique) est recommandée pour les soins quotidiens du piercing en phase de cicatrisation.
Ces réactions allergiques peuvent nécessiter l’ablation du bijou — décision qui revient au médecin, qui fera le diagnostic et prescrira les crèmes à la cortisone adaptées.
4. Boules, granulomes et bourgeon charnu
Au-delà de la réaction inflammatoire normale des premiers jours, il est possible de voir apparaître des réactions inflammatoires chroniques au niveau d’un piercing. L’organisme considère le bijou comme un corps étranger et peut développer :
- Granulome à corps étranger : nodule rouge et ferme, indolore ou légèrement sensible, qui persiste après la phase de cicatrisation normale. Il résulte d’une réaction macrophagique chronique autour du bijou. Le traitement peut nécessiter une injection intralésionnelle de corticoïdes ou le retrait du bijou
- Bourgeon charnu (botriomycome) : tissu de granulation exubérant, saignant au contact, rouge vif, se développant autour de l’orifice du piercing. Traitement : électrocoagulation ou laser CO2
- Réactions granulomateuses chroniques : réactions plus diffuses, moins bien définies, nécessitant une consultation dermatologique pour prise en charge
Consulter le dermatologue devant tout granulome persistant
Un granulome de piercing ne se traite pas seul. Il faut confirmer le diagnostic (éliminer un granulome sarcoïdosique révélateur d’une sarcoïdose systémique, un carcinome basocellulaire sur cicatrice, ou un mélanome rare), puis proposer le traitement adapté : corticoïdes intralésionnels, laser, ou exérèse chirurgicale selon la nature et la taille de la lésion.
5. Cicatrices hypertrophiques et chéloïdes
Le piercing étant une effraction cutanée, il provoque une cicatrisation. Celle-ci peut être pathologique, engendrant des cicatrices hypertrophiques ou chéloïdes.

Les chéloïdes du piercing touchent particulièrement le lobe de l’oreille : leur incidence est estimée à 2,5 % après piercing auriculaire, avec une fréquence nettement plus élevée chez les personnes ayant des antécédents familiaux de chéloïdes, les phototypes foncés et les sujets en période de puberté — Laumann & Derick, Am J Dermatol 2012 (PMID 22175301).
Contre-indication formelle au piercing
Il est formellement déconseillé d’envisager un piercing si l’on a un antécédent personnel ou familial de cicatrice hypertrophique ou chéloïde. Les personnes diabétiques, sous anticoagulants ou immunodéprimées doivent également consulter leur médecin avant tout piercing.
Le traitement des chéloïdes de piercing repose sur une combinaison : excision chirurgicale + injection intralésionnelle de corticoïdes (taux de récidive le plus bas), avec parfois adjonction d’une compression ou d’une radiothérapie adjuvante. L’excision seule présente un taux de récidive élevé (25 à 29 %).
On peut aussi observer des cicatrices atrophiques après retrait du piercing — des creux ponctuels qui peuvent être pris en charge par le dermatologue, à l’image des cicatrices d’acné.

6. Complications tardives et locales du bijou
La peau et la muqueuse tolèrent plus ou moins bien l’introduction permanente du bijou. Au-delà de la phase de cicatrisation, plusieurs complications tardives sont possibles :
Usure dentaire et récession gingivale — piercings oraux
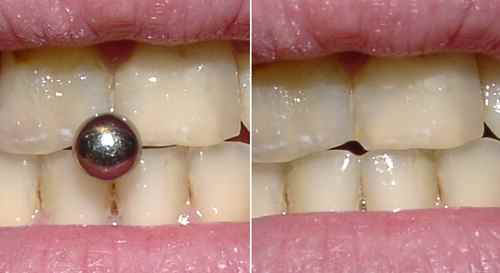
Le piercing de la langue est particulièrement délétère pour les dents et les gencives : le bijou frotte en permanence sur l’émail et les gencives, provoquant des fractures dentaires, une usure de l’émail, des récessions gingivales et des parodontites localisées. La directive européenne limite depuis les années 1990 la teneur en nickel des bijoux oraux à 0,05 g — mais l’usure mécanique reste inévitable quel que soit le matériau.
Nécrose des muqueuses
Dans les cas extrêmes, les bijoux oraux peuvent provoquer une nécrose locale de la langue ou des gencives par irritation mécanique chronique ou compression vasculaire.
Rétraction du piercing
Même après cicatrisation complète, le canal du piercing tend à se rétracter si le bijou n’est pas porté régulièrement. Un piercing non porté pendant plusieurs semaines peut se fermer partiellement ou totalement.
7. Traumatisme sur piercing
Le bijou peut être traumatisé lors de la pratique sportive, lors du brossage des cheveux, ou par traction accidentelle. On peut alors observer un arrachement de la peau ou des muqueuses par traction sur le bijou — particulièrement grave pour les piercings du lobe (déchirure partielle ou totale) ou du nombril. Toute lésion traumatique sur piercing doit être montrée à un médecin car sa réparation doit être faite le plus rapidement possible, comme pour toute plaie traumatique. La suture précoce améliore considérablement le résultat esthétique final.
Plaie, déchirure ou lésion traumatique sur piercing ?
Consultez en urgence — plus vite la réparation est faite, meilleur est le résultat. Prendre rendez-vous en téléconsultation →
8. Quand consulter en urgence ?
Signes d’alarme nécessitant une consultation immédiate
— Fièvre associée à une rougeur chaude et douloureuse au niveau du piercing : suspicion d’infection profonde ou systémique
— Gonflement progressif du cartilage de l’oreille (périchondrite — urgence car risque de nécrose cartilagineuse irréversible)
— Lignes rouges s’étendant depuis le piercing (lymphangite)
— Céphalées, troubles neurologiques pour un piercing facial (thrombophlébite cérébrale)
— Déchirure ou arrachement du piercing
— Toute modification d’un piercing avec apparition d’inflammation, suppuration ou douleur spontanée
Pour aller plus loin
Piercing — informations essentielles
Complications associées
Questions fréquentes
Comment savoir si mon piercing est infecté ou simplement en train de cicatriser ?
Une réaction inflammatoire (rougeur, gonflement, sensibilité légère) est normale pendant les premiers jours après un piercing — c’est la phase inflammatoire physiologique de la cicatrisation. En revanche, les signes d’infection sont : rougeur et douleur qui s’intensifient après quelques jours au lieu de régresser, écoulement purulent (jaune ou verdâtre, différent du suintement limpide initial), odeur, chaleur locale, et surtout fièvre. Toute aggravation après le 5e jour doit conduire à consulter sans attendre.
Mon piercing fait une boule rougeâtre — est-ce grave ?
Pas forcément grave, mais à faire examiner. Une boule rouge ferme au niveau d’un piercing peut être un granulome à corps étranger (réaction chronique bénigne), un bourgeon charnu (tissu de granulation exubérant), une chéloïde débutante, ou plus rarement un abcès. Ces lésions ne se résolvent pas seules et nécessitent un traitement spécifique (injection de corticoïdes, laser, exérèse) selon leur nature. La dermoscopie et parfois la biopsie permettent au dermatologue de confirmer le diagnostic.
Pourquoi est-ce que j’ai une réaction au niveau de mon piercing alors qu’il a bien cicatrisé au départ ?
Cette situation est très évocatrice d’une allergie de contact au métal du bijou — typiquement au nickel — qui peut se développer des mois ou des années après le piercing, particulièrement lors d’un changement de bijou de moindre qualité. L’allergie au nickel est une hypersensibilité retardée de type IV qui se sensibilise progressivement — le premier contact sensibilise, les contacts ultérieurs déclenchent la réaction. Le remplacement du bijou par du titane de grade médical ou de l’or 18 carats, associé à une crème corticoïde prescrite par le médecin, règle le problème dans la majorité des cas.
Peut-on faire un piercing si on a tendance à faire des chéloïdes ?
Non — la présence d’antécédents personnels ou familiaux de cicatrices chéloïdes ou hypertrophiques est une contre-indication formelle au piercing. Le risque de développer une chéloïde sur un piercing est très élevé dans ce contexte, particulièrement au niveau du lobe et du cartilage de l’oreille. La chéloïde de piercing est d’autant plus difficile à traiter qu’elle récidive fréquemment même après excision. Si vous avez déjà formé une chéloïde suite à un piercing ou une autre plaie, consultez un dermatologue avant d’envisager tout nouveau piercing.
Mon piercing de langue abîme-t-il vraiment les dents ?
Oui — c’est documenté par de nombreuses études. Le bijou de langue frotte en permanence sur l’émail des dents (notamment les incisives inférieures), provoquant une usure de l’émail qui peut nécessiter des restaurations dentaires. Il peut aussi s’appuyer sur les gencives et provoquer des récessions gingivales irréversibles. Les stomatologues et chirurgiens-dentistes recommandent l’ablation du piercing de langue pour stopper ces dommages. Si vous tenez à le garder, un suivi dentaire régulier (tous les 6 mois minimum) est indispensable.
📅 Consulter le Dr Rousseau en téléconsultation
Voir aussi :
Guide du piercing —
Soins du piercing —
Allergie au nickel —
Chéloïdes —
Eczéma de contact —
Cicatrices —
À propos du Dr Rousseau
Mis à jour le 25 mars 2026 par le Dr Ludovic Rousseau, dermatologue.
Téléchargez le guide complet
TATOUAGE ET PIERCING : comprendre et savoir quoi faire « Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes des problèmes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

