Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 7 mars 2026
Granulome annulaire : causes, symptômes et traitements
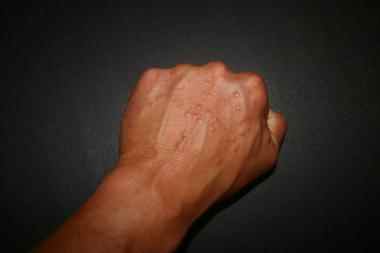
Le granulome annulaire est une dermatose inflammatoire bénigne de cause inconnue, caractérisée par des papules groupées en anneaux, fermes et indolores, siégeant préférentiellement sur le dos des mains, des pieds et les faces latérales des doigts.
Touchant principalement les enfants, les adolescents et les femmes jeunes, il est dans la majorité des cas localisé et bénin, avec une tendance à la régression spontanée en quelques mois à quelques années.
Sa principale ressemblance avec d’autres dermatoses (teigne, eczéma nummulaire, sarcoïdose, lichen plan) en fait un diagnostic souvent tardif, confirmé par la biopsie cutanée.
Dans ses formes étendues ou profuses, une pathologie sous-jacente doit être systématiquement recherchée.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
Mécanisme et causes
La cause exacte du granulome annulaire reste inconnue à ce jour.
Il s’agit histologiquement d’un granulome palisadique : des macrophages activés s’organisent en palissade autour d’une zone centrale de nécrose du collagène dermique (nécrobiose), entourée d’un infiltrat lymphocytaire.
Ce processus évoque une réaction immunitaire cellulaire de type hypersensibilité retardée dirigée contre des composants du derme (collagène, élastine, mucine), dont l’antigène déclenchant demeure indéterminé.
Facteurs déclenchants ou associés documentés :
– Traumatismes cutanés : piqûres d’insectes, abrasions, injections — des cas ont été décrits après vaccination contre l’hépatite B,
– Infection par le VIH : formes profuses et extensives, souvent révélatrices d’une immunodépression,
– Médicaments : allopurinol, diclofénac (et autres AINS), inhibiteurs de l’enzyme de conversion, statines — décrits comme déclencheurs dans certains cas,
– Association au diabète sucré : le lien entre diabète (surtout de type 2) et granulome annulaire généralisé est documenté dans la littérature, bien que non systématique. Une glycémie à jeun est recommandée dans les formes étendues,
– Hémopathies et cancers : lymphomes, leucémies, adénocarcinomes — association rapportée dans les formes profuses de l’adulte, justifiant un bilan dans ce contexte,
– Formes familiales : rares, suggérant une prédisposition génétique dans certains cas.
Symptômes et formes cliniques
Forme localisée classique (forme la plus fréquente)
La forme localisée est caractéristique et permet souvent un diagnostic clinique :
– papules fermes, bien délimitées, de quelques millimètres, recouvertes d’une peau lisse, de couleur normale, rosée ou légèrement violacée,
– groupées en anneaux de 1 à 5 cm de diamètre, à extension centrifuge lente (le centre de l’anneau s’efface progressivement pendant que la bordure s’étend),
– indolores et non prurigineuses : caractère essentiel distinguant le granulome annulaire de l’eczéma nummulaire et de la teigne,
– localisées préférentiellement sur les faces dorsales et latérales des doigts, le dos des mains et des pieds, les saillies articulaires des membres, les oreilles, la nuque.
Évolution naturelle de la forme localisée :
La régression spontanée survient dans 50 % des cas en 2 ans, souvent sans séquelle. Des récidives sont cependant possibles dans 40 % des cas.
Forme généralisée (granulome annulaire disséminé)
Touche plusieurs zones simultanément, avec des centaines de papules disséminées sur le tronc, les membres et parfois le visage.
Évolution plus chronique, moins tendance à la régression spontanée.
Association au diabète, aux hémopathies et aux infections VIH plus fréquente dans cette forme : un bilan est systématiquement recommandé.
Granulome annulaire profond (sous-cutané)
Surtout chez l’enfant jeune (< 6 ans). Nodules profonds, indurés, sous-cutanés, de 0,5 à 4 cm, situés sur le cuir chevelu, le front, les paupières, les membres inférieurs (pré-tibial). Peut être confondu avec un kyste, un lipome ou un ganglion. La biopsie permet le diagnostic.
Granulome annulaire actinique (photosensible)
Forme survenant sur les zones photo-exposées (visage, décolleté, mains) chez des sujets à peau claire, aggravée par l’exposition solaire. Évolution chronique.
Grandes plaques pigmentées avec atrophie cutanée
Formes moins fréquentes pouvant entraîner un amincissement et une dépression de la peau au centre des lésions, mimant parfois un lichen plan ou une sarcoïdose.
Formes éruptives associées au VIH ou aux lymphomes
Apparition soudaine et profuse de nombreuses papules, souvent sans la disposition annulaire caractéristique. Révèlent parfois une immunodépression ou une hémopathie sous-jacente non connue.
Diagnostic différentiel : avec quoi ne pas confondre ?
Le granulome annulaire est fréquemment confondu avec d’autres dermatoses annulaires ou nodulaires :
– Teigne (tinea corporis) : anneaux érythémateux squameux prurigineux avec bordure vésiculeuse active, contagieux, traitement antifongique — le granulome annulaire n’est ni squameux ni prurigineux,
– Eczéma nummulaire : plaques rondes suintantes, prurigineuses, crouteuses, répondant aux dermocorticoïdes,
– Lichen plan annulaire : papules violacées à surface aplatie avec stries de Wickham,
– Sarcoïdose cutanée : plaques brunâtres infiltrées, associées à une atteinte systémique (pulmonaire, ganglionnaire),
– Erythema migrans (maladie de Lyme) : anneau érythémateux extensible après piqûre de tique, sans papules palpables,
– Nécrobiose lipoïdique : plaques jaunâtres atrophiques, souvent associées au diabète, siégeant préférentiellement sur les tibias.
⚠️ En cas de doute diagnostique, seule la biopsie cutanée permet la confirmation histologique.
Examens complémentaires
Biopsie cutanée :
Indiquée en cas de doute diagnostique ou de forme atypique. L’examen histologique montre le granulome palisadique caractéristique avec histiocytes en palissade autour d’une zone de nécrobiose du collagène et dépôts de mucine dermique.
Particularité remarquable : dans certains cas, la biopsie elle-même déclenche la régression de la lésion biopsiée — phénomène non complètement élucidé, probablement lié à la rupture du granulome et à la réponse immune locale.
Bilan recommandé dans les formes étendues ou profuses :
– Glycémie à jeun et HbA1c : recherche d’un diabète associé,
– NFS-plaquettes : recherche d’une hémopathie (lymphome, leucémie),
– Sérologie VIH-1 et 2 avec l’accord du patient,
– en cas de suspicion d’adénocarcinome selon le contexte clinique : radiographie pulmonaire, mammographie, coloscopie.
Traitement du granulome annulaire
Forme localisée et récente : abstention thérapeutique en première intention
En raison de la forte probabilité de régression spontanée de la forme localisée, l’abstention thérapeutique avec surveillance est l’attitude recommandée en première intention.
Le patient doit être informé du caractère bénin de la lésion et de la probabilité de disparition spontanée en quelques mois à 2 ans.
Si le patient souhaite un traitement pour des raisons esthétiques ou fonctionnelles :
– Dermocorticoïdes de classe I (propionate de clobétasol) en application biquotidienne sous occlusion (film plastique alimentaire) pendant 4 à 8 semaines : améliore la régression dans les formes localisées,
– Injections intradermiques de corticoïdes (acétonide de triamcinolone dilué) : traitement de référence des lésions isolées persistantes chez l’adulte,
– Cryothérapie à l’azote liquide : destruction des lésions, résultats variables, risque de séquelles pigmentaires sur peaux foncées.
Forme étendue ou d’évolution prolongée
– Disulone® (dapsone) 100 mg/j pendant 3 à 4 mois : traitement de référence des formes généralisées résistantes. Mécanisme anti-inflammatoire via l’inhibition des polynucléaires neutrophiles. Bilan préalable : G6PD (risque d’anémie hémolytique chez les patients déficitaires), NFS, bilan hépatique.
– PUVAthérapie : photothérapie combinant psoralène et UVA, pour les formes généralisées étendues ne répondant pas à la dapsone.
– Hydroxychloroquine (Plaquenil®) 200 à 400 mg/j : antipaludéen de synthèse utilisé hors AMM avec des résultats variables dans les formes généralisées réfractaires.
– Photothérapie UVA1 : utilisée dans certains centres spécialisés avec des résultats encourageants.
– Méthotrexate à faible dose et ciclosporine : envisagés dans les formes sévères très résistantes, hors AMM.
– Isotrétinoïne orale : quelques cas de régression sous isotrétinoïne rapportés dans la littérature.
Granulome annulaire et diabète : quel lien ?
L’association entre granulome annulaire généralisé et diabète sucré est documentée depuis les années 1960. Plusieurs études montrent une prévalence du diabète (principalement de type 2) significativement plus élevée chez les patients atteints de granulome annulaire généralisé que dans la population générale.
Le mécanisme n’est pas élucidé : des modifications du métabolisme du collagène et des glycosaminoglycanes liées à l’hyperglycémie chronique pourraient favoriser la formation du granulome.
Cette association justifie la réalisation d’une glycémie à jeun et d’une HbA1c chez tout adulte présentant un granulome annulaire généralisé, même en l’absence de symptômes évocateurs de diabète.
En revanche, le traitement du diabète n’entraîne pas systématiquement la régression du granulome.
Questions fréquentes sur le granulome annulaire
Le granulome annulaire est-il contagieux ?
Non. Le granulome annulaire n’est pas une infection et n’est pas contagieux. Il ne se transmet pas par contact, par les vêtements ni par les objets. Il peut sans aucun risque cohabiter avec d’autres personnes, y compris les enfants en collectivité.
Combien de temps dure un granulome annulaire ?
La forme localisée régresse spontanément dans environ 50 % des cas en 2 ans. Certaines lésions persistent plus longtemps (3 à 5 ans) avant de disparaître. Les formes généralisées ont une évolution plus chronique. Des récidives surviennent dans 40 % des cas après régression, souvent au même endroit ou sur de nouvelles zones.
Faut-il avoir peur d’un granulome annulaire ?
Dans sa forme localisée classique chez l’enfant ou l’adulte jeune, le granulome annulaire est une lésion bénigne sans risque de transformation maligne. Aucune inquiétude n’est justifiée. En revanche, dans les formes généralisées chez l’adulte, un bilan médical est recommandé pour éliminer une pathologie associée (diabète, hémopathie). Consulter un dermatologue pour confirmation diagnostique et orientation thérapeutique.
La biopsie est-elle douloureuse et obligatoire ?
La biopsie cutanée est réalisée sous anesthésie locale (crème EMLA® puis injection de xylocaïne) et est indolore pendant le geste. Elle laisse une petite cicatrice de quelques millimètres. Elle n’est pas systématiquement obligatoire dans les formes typiques chez l’enfant, mais est recommandée en cas de doute diagnostique, de forme atypique ou de lésion persistante chez l’adulte.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur le psoriasis,
le lichen plan,
l’eczéma nummulaire,
la teigne et les mycoses cutanées,
la maladie de Lyme et l’érythème migrant,
la dermatoscopie
et le traitement par dermocorticoïdes.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

