Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 27 mars 2026
Morpions (poux du pubis) : symptômes, contamination, diagnostic et traitement complet
Vous pensez avoir des morpions ? Démangeaisons intenses du pubis, petits parasites visibles sur les poils ?
Le diagnostic est rapide par téléconsultation — photo des lésions suffit souvent — et le traitement est simple et efficace. Ne laissez pas une infestation se propager dans votre entourage.
📍 Consulter le Dr Rousseau, dermatologue-vénérologue, en téléconsultation
Les morpions — ou poux du pubis — font partie de ces infections sexuellement transmissibles dont on parle peu, souvent par gêne, alors qu’elles sont loin d’être rares et qu’elles se traitent facilement lorsqu’on s’y prend correctement. Le problème, c’est que les erreurs sont fréquentes : traitement incomplet, partenaires oubliés, linge non désinfecté, recontamination inévitable. Cette page vous donne toutes les clés pour comprendre, diagnostiquer et vous débarrasser définitivement des morpions — avec le regard d’un dermatologue-vénérologue.

Sommaire
- Qu’est-ce qu’un morpion ? Biologie de Phtirius pubis
- Comment attrape-t-on des morpions ?
- Symptômes : ce que vous allez ressentir et voir
- Comment le médecin pose-t-il le diagnostic ?
- Morpions et bilan IST : pourquoi c’est indispensable
- Traitement complet : les 4 axes simultanés
- Les 6 erreurs qui font échouer le traitement
- Morpions et rasage intégral : une espèce en voie de disparition ?
- Articles liés
- FAQ
- Références scientifiques
Qu’est-ce qu’un morpion ? Biologie de Phtirius pubis
Le morpion est un insecte parasite de la famille des anoploures dont le nom scientifique est Phtirius pubis (ou Phtirius inguinalis). Il fait partie de la grande famille des poux, mais se distingue nettement du pou de tête (Pediculus humanus capitis) par sa morphologie trapue, quasi circulaire, qui lui vaut le surnom de « crabe ». C’est ce corps en forme de crabe, avec ses robustes pattes postérieures en crochet, qui lui permet de s’agripper solidement aux poils — en particulier aux poils épais et courts du pubis.
Voici les caractéristiques biologiques essentielles à connaître :
| Caractéristique | Détail |
|---|---|
| Taille | 1 à 2 mm — visible à l’œil nu, mais souvent confondu avec une croûte ou une squame |
| Couleur | Gris-brun translucide ; devient rougeâtre après un repas sanguin |
| Mode de nutrition | Hématophage : enfonce sa tête dans la peau pour sucer le sang plusieurs fois par jour |
| Ponte | La femelle pond 1 à 3 lentes par jour, solidement collées à la base des poils par une colle naturelle résistante à l’eau |
| Cycle de vie | Œuf → larve (3 stades) → adulte en 2 à 3 semaines ; durée de vie de l’adulte : 1 mois environ |
| Survie hors hôte | 24 à 48 heures maximum hors de la chaleur corporelle — contrairement aux idées reçues, il ne survit pas longtemps sur les surfaces froides |
| Mobilité | Marche uniquement — ne saute pas, ne vole pas |
Les morpions infestent préférentiellement les poils pubiens, mais peuvent coloniser d’autres zones à poils — les aisselles, le thorax, la barbe, les sourcils et, dans les cas les plus étendus, les cils. En revanche, ils ne colonisent jamais les cheveux (trop fins et lisses pour leurs crochets). Pour les poux de tête, consultez notre article dédié : poux et lentes.
Comment attrape-t-on des morpions ?
La transmission se fait principalement par contact direct peau à peau, lors d’un rapport sexuel. Le parasite rampe d’un poil à l’autre lors du contact intime — il lui faut une simple seconde pour passer d’un corps à l’autre. Le préservatif ne protège pas, car il ne couvre pas la zone pubienne où siègent les poils infestés.
La transmission indirecte, par la literie ou les vêtements, est possible mais nettement moins fréquente — elle nécessite un contact récent avec des textiles contaminés et chauds. En revanche :
ℹ Les idées reçues à démolir
On n’attrape pas les morpions sur une cuvette de toilettes : le parasite ne survit pas à la surface froide d’un siège de toilettes, sans hôte humain pour le réchauffer. Cette croyance est tenace mais infondée.
Les animaux de compagnie ne transmettent pas les morpions : Phtirius pubis est un parasite strictement humain — la désinfection des animaux est inutile.
L’hygiène n’est pas un facteur protecteur : un soin corporel irréprochable ne protège en rien contre la contamination. Les morpions n’ont aucun lien avec la propreté.
Facteurs de risque : partenaires sexuels multiples, rapports sexuels sans préservatif (qui ne protège de toute façon pas la zone pubienne), contact avec de la literie fraîchement utilisée par une personne infestée.
Symptômes : ce que vous allez ressentir et voir
La période d’incubation — entre la contamination et l’apparition des premiers symptômes — est de quelques jours à 3 semaines lors d’une première infestation. En cas de réinfestation chez une personne déjà sensibilisée, les démangeaisons peuvent apparaître dans les 24 à 48 heures.
Les signes caractéristiques sont :
| Signe | Description | Valeur diagnostique |
|---|---|---|
| Prurit pubien intense | Démangeaisons surtout nocturnes, aggravées par la chaleur | Signe principal, présent dans quasiment tous les cas |
| Lentes visibles | Petits œufs blanchâtres ou grisâtres, solidement fixés à la base des poils pubiens | Très évocateur — confirme l’infestation active |
| Parasites visibles | Petits points brun-grisâtres (1-2 mm) accrochés aux poils, difficiles à déloger | Pathognomonique — signe le diagnostic |
| Macules cœrulées | Taches bleutées-ardoisées de 3 à 10 mm sur la peau aux points de piqûre — appelées taches bleuâtres de Alibert | Évocateur mais inconstant ; dues à la décomposition de l’hémoglobine par la salive du parasite |
| Excoriations et irritation | Boutons du pubis, petites plaies de grattage, inflammation locale | Non spécifique — secondaire au grattage |
| Taches de rouille sur le sous-vêtement | Petites taches brunes sur le tissu, correspondant aux déjections du parasite mêlées de sang | Signe indirect, souvent le premier remarqué |
⚠ Cas particulier : atteinte des cils
Chez les enfants en bas âge, ou chez les adultes ayant des pratiques orogénitales (fellation, cunnilingus) sans pénétration, les morpions peuvent n’affecter que les cils, sans atteinte pubienne. Ce tableau est souvent diagnostiqué tardivement car personne ne pense à chercher des poux sur les paupières. Chez l’enfant, une phtirose des cils doit toujours faire évoquer et rechercher un abus sexuel.
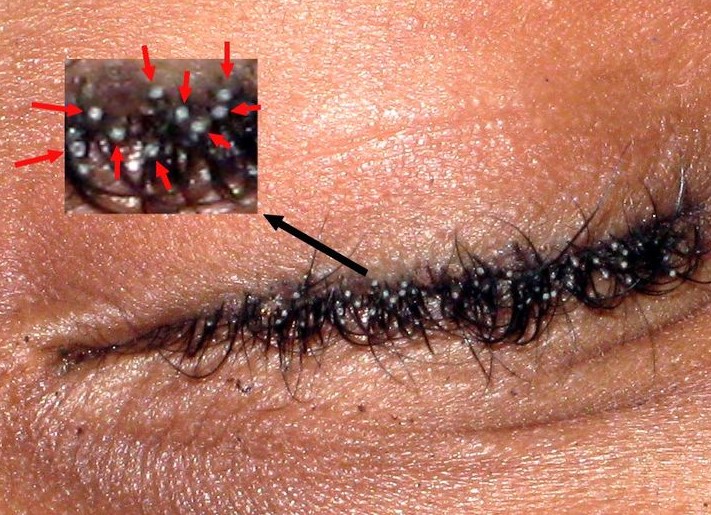
Comment le médecin pose-t-il le diagnostic ?
Le diagnostic de phtirose pubienne est avant tout clinique. Il repose sur la mise en évidence directe des parasites ou de leurs œufs. En pratique :
- L’examen à la loupe ou à l’œil nu, en bonne lumière, sur les poils pubiens suffit souvent à identifier les adultes (brun-grisâtres, trapus) et les lentes (blanchâtres, solidement fixées à la tige du poil) ;
- La dermatoscopie est un appoint précieux : le Phtirius pubis présente au dermatoscope un aspect très caractéristique, avec le corps brun translucide et les pattes en crochet clairement visibles — elle permet aussi de distinguer les lentes viables (translucides, près de la peau) des lentes mortes ou éclosées (opaques, plus éloignées de la peau) ;
- En cas de doute, un prélèvement microscopique du parasite ou d’une lente permet une identification formelle.
En téléconsultation, des photos de bonne qualité des poils pubiens en lumière rasante permettent souvent d’identifier les parasites. Le Dr Rousseau utilise cette approche régulièrement.
Morpions et bilan IST : pourquoi c’est indispensable
La présence de morpions est un marqueur de risque sexuel. Les recommandations européennes (JEADV 2017) préconisent de proposer systématiquement un bilan IST complet devant tout diagnostic de phtirose pubienne. En effet, des infections sexuellement transmissibles plus graves peuvent être présentes de façon silencieuse chez la même personne.
⚠ Bilan IST à demander en même temps que le traitement
Sérologies : VIH (avec accord signé), syphilis (TPHA-VDRL), hépatite B (Ag HBs, Ac anti-HBs, Ac anti-HBc), hépatite C
Dépistage : chlamydia et gonocoque (PCR urinaire ou prélèvement génital selon les symptômes)
Ce bilan peut être prescrit lors de la consultation et réalisé dans n’importe quel laboratoire d’analyses médicales.
Traitement complet : les 4 axes simultanés
Le traitement des morpions n’est pas une simple application d’un spray insecticide. Il repose sur 4 axes qui doivent tous être menés en parallèle — oublier l’un d’eux, c’est s’exposer à une recontamination quasi certaine.
Axe 1 — Traiter toutes les personnes concernées en même temps
Tous les partenaires sexuels des 3 derniers mois doivent être informés et traités simultanément, même en l’absence de symptômes. L’incubation silencieuse peut durer plusieurs semaines — votre partenaire peut être infesté sans le savoir et vous recontaminer. Il faut également traiter les personnes du foyer ayant partagé la literie ou les vêtements.
Axe 2 — Les insecticides locaux
Plusieurs molécules sont disponibles :
| Produit | Molécule active | Mode d’application | Particularités |
|---|---|---|---|
| SPRAY PAX® | Pyréthrine naturelle | Spray sur la zone infestée, temps de pose 10 min, rincer | Traitement de référence historique ; disponibilité variable en officine |
| TOPISCAB® | Perméthrine 5% | Application sur la zone, laisser 10 minutes, rincer | Hors AMM dans cette indication ; utilisable pendant la grossesse et l’allaitement |
| PRIODERM® | Malathion | Application, laisser en place 12 heures, rincer | 2e intention ; contre-indiqué en cas d’asthme ; odeur forte |
| Vaseline / huile minérale | Occlusion mécanique | Application épaisse sur les cils, 2 fois/jour, 8 à 10 jours | Traitement de choix pour les morpions des cils — asphyxie le parasite sans risque oculaire |
| STROMECTOL® (ivermectine) | Ivermectine orale | 250–400 µg/kg en 1 prise, répétée à J7–J10 | Hors AMM ; réservé aux formes résistantes ou étendues ; ordonnance médicale nécessaire |
📌 Renouvellement obligatoire
Toutes les applications locales doivent être renouvelées après 7 à 10 jours. Pourquoi ? Les insecticides tuent les adultes et la plupart des larves, mais ne pénètrent pas toujours dans les lentes (œufs). Le renouvellement à J7–J10 élimine les larves issues des lentes survivantes, avant qu’elles ne deviennent adultes et pondent à leur tour.
Axe 3 — Le rasage de la zone infestée
Le rasage complet des poils de la zone infestée est fortement recommandé. Il supprime l’habitat du parasite, élimine mécaniquement les lentes accrochées aux poils et améliore l’efficacité des insecticides locaux en réduisant leur surface d’application. Sans poils, les morpions ne peuvent ni se nourrir correctement, ni se reproduire, ni pondre.
Axe 4 — La désinfection du linge et des objets
| Objet | Méthode de désinfection |
|---|---|
| Vêtements, draps, taies, serviettes (lavables à 60°C) | Lavage à 60°C minimum — temperature létale pour le parasite et les lentes |
| Textiles non lavables à 60°C (pulls, manteaux…) | Isoler dans un sac plastique fermé pendant 3 jours minimum à température ambiante — le parasite meurt sans hôte |
| Brosses, tondeuses, rasoirs, peignes | Trempage dans l’eau à 65°C pendant 10 minutes |
| Matelas, canapés, moquettes | Aspiration soigneuse suffit — la désinfection chimique des locaux est inutile |
| Animaux de compagnie | Aucun traitement nécessaire — Phtirius pubis ne survit pas sur les animaux |
Les 6 erreurs qui font échouer le traitement
⚠ Les pièges à éviter absolument
- Ne traiter que soi-même — sans prévenir ni traiter les partenaires sexuels : recontamination garantie dans les jours qui suivent.
- Ne pas renouveler le traitement insecticide à J7–J10 — les lentes survivantes donnent de nouveaux adultes en une semaine.
- Oublier de désinfecter le linge — notamment la literie, les sous-vêtements et les serviettes utilisés dans les 3 jours précédant le traitement.
- Omettre de traiter les zones secondaires — aisselles, thorax, sourcils, voire cils si la démangeaison s’y est étendue.
- Reprendre une activité sexuelle avant la guérison complète — attendre que vous et votre partenaire ayez terminé le double traitement (J0 + J7–J10).
- Considérer que les démangeaisons résiduelles signifient l’échec — le prurit peut persister 1 à 2 semaines après l’éradication complète des parasites, par réaction inflammatoire de la peau aux piqûres. Ce n’est pas une recontamination.
Traitement inefficace ? Infestation récidivante ?
En cas d’échec après deux cycles de traitement bien conduits, une évaluation spécialisée est nécessaire. Le Dr Rousseau peut vous recevoir en téléconsultation, prescrire l’ivermectine orale et vérifier l’absence d’une autre IST associée.
Morpions et rasage intégral : une espèce en voie de disparition ?
C’est une observation épidémiologique documentée : plusieurs études publiées depuis les années 2000 ont rapporté une diminution significative du nombre de cas de phtirose pubienne dans les pays occidentaux, corrélée à l’augmentation de la pratique du rasage ou de l’épilation intégrale du pubis. Les services de dermatologie et de médecine sexuelle nord-américains, australiens et britanniques ont tous rapporté cette tendance.
La logique biologique est simple : sans poils pour s’y accrocher et pondre, Phtirius pubis ne peut ni survivre, ni se reproduire. Un pubis entièrement épilé constitue un environnement hostile au parasite. Certains auteurs évoquent même un risque d’extinction locale de l’espèce dans les populations à forte prévalence de l’épilation intégrale — une curiosité épidémiologique sans précédent.
Pour autant, le rasage ou l’épilation ne constituent pas une méthode de prévention à recommander de façon systématique : ils n’ont pas d’effet démontré sur les autres IST, peuvent provoquer des complications (poils incarnés, folliculite, microtraumatismes favorisant la transmission d’autres agents infectieux), et relèvent avant tout d’un choix personnel.
Articles liés — Pour aller plus loin
🔍 Infestations parasitaires cutanées
- Poux de tête et lentes — traitement et prévention
- Gale — l’autre grande infestation cutanée par contact
- Ivermectine — traitement des poux et de la gale
- Topiscab® (perméthrine) — utilisable aussi hors AMM dans les morpions
📌 Démangeaisons et pathologies du sexe et du pubis
- Boutons du pubis qui démangent — le diagnostic différentiel complet
- Rougeurs sur le sexe — orientation diagnostique
- Démangeaisons anales
- Poils incarnés — complication possible du rasage pubien
- La dermatoscopie — comment le dermatologue examine vos lésions
Questions fréquentes sur les morpions
Comment savoir si on a des morpions ?
Le signe principal est une démangeaison intense du pubis, surtout la nuit. En observant attentivement les poils pubiens à la lumière vive, on peut voir de petits parasites brun-grisâtres (1–2 mm) accrochés aux poils, ainsi que des lentes (petits œufs blanchâtres ou grisâtres) fermement fixées à leur base. Des petites taches brunes sur le sous-vêtement — dues aux déjections du parasite mêlées de sang — sont parfois le premier signe remarqué. Un dermatologue peut confirmer le diagnostic en quelques secondes à la loupe ou au dermatoscope.
Est-ce qu’on peut attraper des morpions sans rapport sexuel ?
C’est rare mais possible — via la literie fraîchement contaminée ou les vêtements d’une personne infestée. La transmission sexuelle reste cependant de loin la voie principale. On ne peut absolument pas attraper des morpions sur une cuvette de toilettes : le parasite n’y survit pas.
Combien de temps faut-il pour se débarrasser des morpions ?
Avec un traitement bien conduit — insecticide local à J0 et à J7–J10, rasage, désinfection du linge, traitement simultané du ou des partenaires — l’infestation est éradiquée en 2 semaines environ. Les démangeaisons peuvent persister 1 à 2 semaines supplémentaires malgré la disparition des parasites, par réaction inflammatoire résiduelle de la peau.
Les morpions sont-ils dangereux pour la santé ?
Les morpions eux-mêmes ne transmettent pas de maladies graves directement. Leur principal danger est indirect : leur présence signale un risque d’autres infections sexuellement transmissibles, et impose un bilan IST complet (VIH, syphilis, hépatites B et C, chlamydia, gonocoque). Par ailleurs, le grattage intense peut provoquer des excoriations susceptibles de se surinfecter par des bactéries.
Le préservatif protège-t-il des morpions ?
Non. Le préservatif ne protège pas des morpions car il ne couvre pas la zone pubienne où se trouvent les poils infestés. La transmission se fait par contact de peau à peau lors de l’intimité, et non par contact avec les muqueuses génitales. Seul l’évitement du contact avec une personne infestée — et l’épilation intégrale de la zone — réduisent le risque de contamination.
Peut-on avoir des morpions sur les cils sans atteinte pubienne ?
Oui, notamment chez les enfants ou les adultes ayant des rapports orogénitaux exclusifs. Une phtirose des cils se manifeste par une irritation et un prurit des paupières, avec des petits points bruns visibles sur les cils à l’examen attentif. Le traitement repose sur des applications de vaseline épaisse 2 fois par jour pendant 8 à 10 jours. Chez l’enfant, ce tableau doit toujours faire rechercher un possible abus sexuel.
Voir aussi :
Poux de tête et lentes —
Gale —
Boutons du pubis —
Rougeurs sur le sexe —
Dr Ludovic Rousseau, dermatologue-vénérologue
Besoin d’un avis spécialisé ou d’une ordonnance ?
Le Dr Rousseau vous reçoit en téléconsultation vidéo. Diagnostic confirmé par photos, prescription de l’insecticide adapté et du bilan IST si nécessaire, le tout sans délai.
Références scientifiques
- Vandergriendt C, Thomas DR, Bragg B. Pediculosis Pubis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. PMID 30570999
- Bhatt S, Bhatt DL, et al. European guideline for the management of pediculosis pubis. J Eur Acad Dermatol Venereol. 2017;31(9):1425–1428. PMID 28714128
- Dholakia S, Buckley W, Bennett B, et al. Pubic lice: an endangered species? Sex Transm Dis. 2014;41(6):388–391. PMID 24825333
- Ko CJ, Elston DM. Pediculosis. J Am Acad Dermatol. 2004;50(1):1–12. PMID 14699358
- Varela JA, Otero L, Espinosa E, et al. Phthirus pubis in a sexually transmitted diseases unit: a study of 14 years. Sex Transm Dis. 2003;30(4):292–296. PMID 12671551
Mis à jour le 26 mars 2026 par Dr Ludovic Rousseau, dermatologue-vénérologue
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


est-il possible d’attraper des morpions sans rapport sexuel?
la contamination nécessite un contact intime avec le morpion, classiquement par voie sexuelle, mais on peut imaginer que l’échange de sous vetements, l’utilisation d’une serviette souillée peu de temps après la personne contaminée… puissent être contaminants?