Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 27 mars 2026
Botriomycome (granulome pyogénique) : causes, diagnostic et traitements par le dermatologue
Le botriomycome, ou granulome pyogénique, est une tumeur vasculaire bénigne de la peau et des muqueuses à croissance rapide, se manifestant comme une petite boule rouge qui saigne facilement au moindre contact. Malgré son nom évocateur, il ne s’agit ni d’un granulome infectieux à proprement parler, ni d’une lésion liée au pus — ces termes sont historiquement inexacts mais restent d’usage courant. Le botriomycome est fréquent, survient à tout âge — mais préférentiellement chez l’enfant de moins de 5 ans et la femme enceinte — et ne régresse pas spontanément, ce qui le distingue d’autres lésions vasculaires bénignes comme l’hémangiome infantile. Son principal risque est d’être confondu avec un mélanome amélanotique ou un carcinome : toute lésion nodulaire rouge à croissance rapide doit être évaluée par un dermatologue sans attendre.
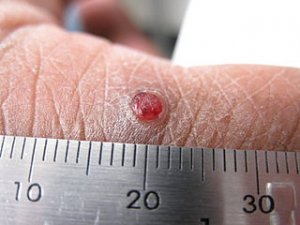
Boule rouge saignante qui grossit rapidement ?
Un avis dermatologique est indispensable pour éliminer un mélanome amélanotique et choisir le bon traitement. Consulter le Dr Rousseau en téléconsultation →
Sommaire
1. Causes et mécanismes
La cause exacte du botriomycome reste inconnue. Histologiquement, il s’agit d’une prolifération capillaire lobulaire dans un stroma œdémateux infiltré de cellules inflammatoires (polynucléaires neutrophiles), ressemblant à un tissu de granulation exubérant. Plusieurs facteurs déclenchants ont été identifiés :
| Facteur déclenchant | Mécanisme | Localisation caractéristique |
|---|---|---|
| Traumatisme cutané (coupure, piqûre, écorchure, corps étranger, ongle incarné) | Stimulation angiogénique sur site lésionnel — parfois traumatisme minime et oublié | Doigts, mains, pieds, zone péri-unguéale |
| Grossesse | Imprégnation hormonale (œstrogènes + progestérone) stimulant le VEGF et l’angiogenèse | Gencives (épulis gravidique), lèvres, doigts |
| Isotrétinoïne orale | Pro-angiogénique par mécanisme encore discuté | Lèvres, doigts, péri-unguéal |
| Inhibiteurs de protéases (antirétroviraux VIH) | Stimulation angiogénique médicamenteuse | Variable |
| Anti-EGFR, sorafénib (chimiothérapies) | Déséquilibre des voies de signalisation angiogénique | Variable, souvent péri-unguéal |
| Infections locales chroniques | Stimulation du tissu de granulation sur site infecté | Bords d’ongle incarné, plaie chronique |
Une origine infectieuse au papillomavirus (HPV) a été évoquée mais n’est pas prouvée.
2. Symptômes et aspect clinique
Le botriomycome présente une évolution caractéristique en deux phases :
Phase d’apparition et de croissance rapide
- Apparition d’une petite papule rouge vif, luisante, indolore, souvent après un traumatisme local
- Croissance rapide en 1 à 3 semaines pour atteindre 0,5 à 2 cm de diamètre
- Aspect de petite boule rouge brillante, parfois pédiculée (portée par un pédicule étroit)
Phase de lésion constituée
- Surface lisse et rouge vif (lésion jeune)
- Surface érodée, suintante, croûteuse
- Saignement facile et abondant au moindre contact ou frottement — signe clinique le plus évocateur
- Parfois surface noirâtre en raison d’un saignement intra-lésionnel
- Lésion parfois épidermisée en surface (lésion ancienne)
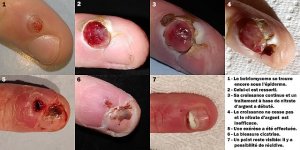
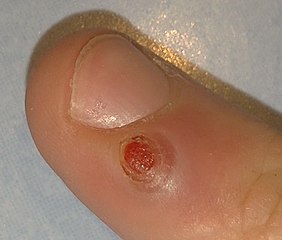
Localisations préférentielles
- Doigts (zone péri-unguéale, pulpe des doigts) : localisation la plus fréquente
- Joues et lèvres du visage
- Mains, pieds, orteils
- Gencives pendant la grossesse (épulis gravidique)
- Muqueuse buccale, langue
- Conjonctive oculaire (rare)
Populations particulièrement concernées
- Enfants de moins de 5 ans
- Femmes enceintes (2e et 3e trimestre)
- Patients sous isotrétinoïne ou inhibiteurs de protéases
- Personnes avec plaies chroniques ou ongle incarné
3. Diagnostic différentiel — avec quoi ne pas confondre
⚠️ La règle EFG : Élevé, Ferme, Grossit
Tout nodule rouge à croissance rapide doit être évalué par un dermatologue et idéalement excisé avec analyse histologique — particulièrement chez l’adulte. Le mélanome amélanotique reste la confusion la plus dangereuse et la plus difficile à exclure cliniquement.
| Diagnostic à éliminer | Différences clés | Urgence |
|---|---|---|
| Mélanome amélanotique | Mélanome sans pigmentation — peut être cliniquement identique. Seule la biopsie permet de l’exclure formellement | ⚠️ Urgente — biopsie systématique chez l’adulte |
| Carcinome basocellulaire nodulaire | Nodule rosé à télangiectasies, croissance plus lente, pas de saignement spontané habituel | Consulter sans urgence mais sans tarder |
| Carcinome épidermoïde | Lésion kératosique infiltrée, souvent sur fond de kératose actinique ou de cicatrice chronique | Biopsie nécessaire |
| Hémangiome infantile | Apparaît dans les premières semaines de vie, régresse spontanément — contrairement au botriomycome | Distinction clinique souvent possible |
| Verrue vulgaire | Surface kératosique rugueuse, non saignante spontanément, pas de croissance aussi rapide | Distinction clinique et dermoscopique |
| Kyste mucoïde digital | Nodule translucide péri-unguéal, contenu liquidien, non saignant | Distinction clinique |
4. Dermoscopie et histologie
Dermoscopie
La dermoscopie est l’outil non invasif de référence pour évaluer le botriomycome. Ses critères dermatoscopiques caractéristiques sont :
- Fond rouge homogène (lésion jeune) ou zones blanches réticulées correspondant au stroma fibromyxoïde
- Collerette épidermique périphérique blanche — critère le plus spécifique
- Vaisseaux en points ou glomérulaires au sein du fond rouge
La dermoscopie aide à distinguer le botriomycome du mélanome amélanotique dans la majorité des cas — mais ne l’exclut pas formellement chez l’adulte.
Histologie (biopsie ou exérèse-biopsie)
L’examen anatomopathologique reste l’examen de référence pour le diagnostic de certitude. Il montre une prolifération de capillaires néoformés organisés en lobules dans un stroma œdémateux, infiltré de polynucléaires neutrophiles, recouvert d’un épiderme aminci et souvent ulcéré. L’analyse histologique systématique de la pièce opératoire est indispensable chez l’adulte pour éliminer formellement un mélanome ou un carcinome.
Exérèse-biopsie : la décision la plus sage chez l’adulte
Chez l’adulte, la stratégie la plus sûre est l’exérèse complète d’emblée avec analyse histologique systématique de la pièce — elle traite et diagnostique simultanément. Éviter la destruction par cryothérapie ou électrocoagulation seule chez l’adulte sans prélèvement histologique, car on passe alors à côté d’un mélanome amélanotique dans les cas atypiques.
5. Traitements — taux de récidive comparés
Le botriomycome ne régresse pas spontanément et doit être traité. La revue systématique de la littérature sur 34 études et 1 162 botriomycomes traités par 19 modalités différentes identifie l’exérèse chirurgicale comme le traitement offrant le taux de récidive global le plus bas (2,94 %), la cryothérapie étant la meilleure option non chirurgicale (1,62 % de récidive) — Lee et al., J Plast Reconstr Aesthet Surg 2011 (PMID 21316320).
Chez l’enfant — cryothérapie en première intention
Cryothérapie à l’azote liquide : efficacité complète après en moyenne 1,58 séances (range 1 à 4), dans une étude prospective portant sur 135 patients — Mirshams et al., Clin Exp Dermatol 2006 (PMID 16898898). Taux de cicatrice atrophique résiduelle : 11,8 % (scar plat imperceptible). Un essai randomisé comparant directement cryothérapie vs curetage-électrodessiccation (89 patients) montre un avantage au curetage en termes de nombre de séances (1,03 vs 1,42 en moyenne, p < 0,001) et de résultat esthétique — Ghodsi et al., Br J Dermatol 2006 (PMID 16536810).
En cas d’échec de la cryothérapie ou de lésion volumineuse :
- Électrocoagulation après curetage de la lésion
- Laser CO2 : taux de succès de 98 % en une seule séance dans une étude prospective de 2022, avec seulement quelques cas de dyspigmentation transitoire — Kaleeny & Janis, Plast Reconstr Surg Glob Open 2024 (PMID 39281092)
- Laser Nd:YAG (1 064 nm) : 19/20 patients guéris sans récidive sur un suivi de 6 à 22 mois — Hammes et al., Dermatol Surg 2012 (PMID 22272571)
- Timolol topique 0,5 % (collyre bêtabloquant) : émergence comme alternative chez les très jeunes enfants, par analogie avec son efficacité dans les hémangiomes infantiles — données préliminaires prometteuses
Chez l’adulte — exérèse chirurgicale de référence
Exérèse chirurgicale avec analyse histologique systématique de la pièce opératoire : traitement de référence. L’exérèse doit être complète (emportant la base d’implantation) pour minimiser le risque de récidive locale. Le taux de récidive après exérèse chirurgicale bien conduite est estimé à 2,94 % dans la revue systématique de 2011.
| Traitement | Taux de récidive estimé | Avantages | Limites |
|---|---|---|---|
| Exérèse chirurgicale + suture | 2,94 % | Analyse histo, taux de récidive le plus bas | Cicatrice, anesthésie locale requise |
| Cryothérapie (azote liquide) | 1,62 % (médicaux) à 16 % selon les séries | Non invasive, rapide, plusieurs sites | Plusieurs séances parfois, pas d’histologie |
| Curetage + électrodessiccation | résolution 97 % en 1 séance (RCT 2006) | Rapide, efficace en 1 séance | Pas d’histologie systématique |
| Laser CO2 | 98 % succès en 1 séance (étude 2022) | Précis, hémostase intrinsèque, peu cicatriciel | Équipement spécialisé requis |
| Laser Nd:YAG (1 064 nm) | 19/20 sans récidive à 22 mois | Pénétration profonde, bons résultats esthétiques | Plusieurs séances parfois nécessaires |
| Timolol topique 0,5 % | Données préliminaires chez l’enfant | Non invasif, sans anesthésie | Données encore limitées, hors AMM |
6. Cas particuliers
Botriomycome de la grossesse (épulis gravidique)
Le botriomycome gingival de la grossesse (épulis gravidique) régresse spontanément dans la majorité des cas dans les semaines suivant l’accouchement. Une abstention thérapeutique est donc recommandée pendant la grossesse sauf en cas de saignement très abondant, de gêne fonctionnelle importante ou de doute diagnostique. Si un traitement est nécessaire pendant la grossesse : laser CO2 ou électrocoagulation sous anesthésie locale.
Botriomycome sous isotrétinoïne
Les botriomycomes apparus sous isotrétinoïne régressent souvent spontanément à la réduction de dose ou à l’arrêt du traitement. Une surveillance attentive est recommandée avant de proposer un geste chirurgical, sauf si la lésion saigne abondamment.
Botriomycome récidivant
La récidive locale est possible dans 10 à 15 % des cas avec toutes les techniques. L’exérèse chirurgicale large emportant la base d’implantation est le traitement de référence en cas de récidive, avec analyse histologique systématique — une récidive doit toujours faire reconsidérer le diagnostic initial.
Récidive après traitement, ou lésion qui change d’aspect ?
Une biopsie est indispensable pour éliminer un mélanome. Prendre rendez-vous en téléconsultation →
Pour aller plus loin
Lésions vasculaires bénignes
Diagnostic et cancers cutanés
Questions fréquentes
Mon enfant a une boule rouge qui saigne sur le doigt : est-ce grave ?
Le botriomycome est une lésion bénigne et ne présente aucun risque de transformation cancéreuse. Cependant, il ne disparaît pas seul et doit être traité pour éviter les saignements répétés, parfois abondants. Une consultation dermatologique est recommandée pour confirmation diagnostique — et pour choisir entre cryothérapie et curetage, les deux techniques les mieux documentées chez l’enfant. Il ne faut surtout pas tenter de l’arracher ou de le faire saigner volontairement.
Pourquoi un botriomycome saigne-t-il autant ?
Le botriomycome est constitué d’une multitude de capillaires néoformés très fragiles, regroupés dans un stroma conjonctif lâche et recouverts d’un épiderme très mince. Le moindre contact rompt ces capillaires et provoque un saignement qui peut sembler disproportionné par rapport à la taille de la lésion. C’est ce saignement facile et abondant — souvent à l’origine de la consultation — qui est le signe clinique le plus caractéristique et le plus évocateur.
Le botriomycome peut-il réapparaître après traitement ?
Oui — des récidives locales sont possibles dans 10 à 15 % des cas, quelle que soit la technique utilisée. Le risque est plus élevé si la base d’implantation n’a pas été entièrement détruite ou excisée. En cas de récidive, l’exérèse chirurgicale avec marge est le traitement le plus fiable — et toute récidive doit faire reconsidering le diagnostic initial avec biopsie pour éliminer un mélanome.
Faut-il faire analyser un botriomycome après l’avoir enlevé ?
Oui, systématiquement chez l’adulte. L’analyse histologique de la pièce opératoire est indispensable pour confirmer le diagnostic de botriomycome et éliminer formellement un mélanome amélanotique ou un carcinome épidermoïde, qui peuvent avoir un aspect clinique très similaire. Chez l’enfant de moins de 5 ans avec une lésion très typique, l’analyse histologique peut parfois être différée selon le contexte — mais elle reste recommandée.
Quel est le meilleur traitement du botriomycome ?
Selon la revue systématique de référence portant sur 1 162 botriomycomes et 19 modalités thérapeutiques, l’exérèse chirurgicale offre le taux de récidive global le plus bas (2,94 %) et reste le traitement de référence chez l’adulte, notamment parce qu’elle permet l’analyse histologique systématique. Chez l’enfant, le curetage-électrodessiccation obtient 97 % de résolution complète en une séance dans l’essai randomisé de 2006, avec un meilleur résultat esthétique que la cryothérapie. Le laser CO2 représente une excellente alternative avec 98 % de succès en une séance.
📅 Consulter le Dr Rousseau en téléconsultation
Voir aussi :
Mélanome —
Hémangiome infantile —
Kératose actinique —
Isotrétinoïne —
Dermoscopie —
Ongle incarné —
Cancers cutanés —
HPV et papillomavirus —
À propos du Dr Rousseau
Mis à jour le 25 mars 2026 par le Dr Ludovic Rousseau, dermatologue.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


Bonjour,
En présence d’un botriomycome, suite à une piqûre dans le jardin ou blessure en jardinant il y a 2 mois, chez un adulte âgé de 69 ans, peut-on espérer une amélioration sans exérèse? Quel traitement pourrait être envisagé? Merci
Mieux vaut toujours consulter pour vous assurer qu’il s’agit bien d’un botriomycome
bonjour,
Il s’agit bien d’un botriomycome, diagnostic établi par le médecin traitant, confirmé par un dermatologue. Ce qui se passe c’est que pour l’exérèse, une anesthésie générale est indiquée, et le patient se demande s’il y a des alternatives pour l’éviter.
Merci de votre réponse
Cela dépend de la taille, localisation, forme… du botriomycome mais on peut aussi tenter des traitements physiques sur certaines petites lésions : azote, nitrate d’argent, electrodissection sous anesthésie locale… L’indication opératoire est posée en fonction de ces nombreux critères par le médecin qui en fait le diagnostic
merci beaucoup
Bonsoir j’ai un botriomycome au cou , l’exèrèse chirurgicale sous anesthésie locale est prévue pour lundi soir je ne suis pas très rassurée car plusieurs fois la dermatologue m’a dit que çà faisait mal pourtant je dois mettre de L’anesderm gé 5% dessus 1h 1h et demie avant l’intervention , au vu de cette pommade si je ne me trompe je ne devrais pas avoir mal ? enfin c’est ce que je pense pouvez-vous svp me le confirmer et pouvez-vous svp me préciser ce qu’est exactement l’electrodissection car si je me souviens bien c’est ainsi qu’elle va procéder pour l’enlever , j’ai eu mon tout 1er rendez-vous chez la dermatologue aujourd’hui même elle m’a donc dit qu’elle ne pouvait rien faire aujourd’hui voilà pourquoi c’est reporté à Lundi 5 Décembre n’étant pas rassurée j’attends avec impatience votre réponse merci d’avance , Myriam C
Votre dermatologue vous a prescrit de l’anesderm pour limiter la sensation de brulure du bistouri electrique qu’elle va utiliser pour détruire le botriomycome (l’électrodessication consiste à « bruler » le btriomycome avec une pointe electrifée). Comme elle vous l’a expliqué, sans creme anesthésiante, c’est difficilement supportable. Avec uniquement la creme anesthesiante, on sent beaucoup moins la douleur mais on sent la chaleur. De même, il est possible qu’elle vous fasse une anesthésie locale à la lidocaine, et dans ce cas, l’anesderm a pour but de moins sentir la piqure sur une zone sensible comme le cou.
Bonjour , merci beaucoup pour votre réponse Myriam C
bonjour
on doit m enlever BOTRYOMICOME sous le pied je souhaite savoir si pour cela on fait une anésthésie local est si cela fait souffrir
en vous remerciant
bien Cordialement
Pascale
Oui on utilise dans la grande majorité des cas une anesthésie locale qui atténue généralement bien la douleur, moins bien la chaleur (en cas d’électrocagulation) ou le froid (en cas de cryothérapie)
Bonjour,
J’ai un botriomycome, mon médecin me fait le soigner une infirmière avec l’aide du nitrate d’argent .
Cela fait plus d’une semaine et il n’y a toujours aucun résultat, est ce normal ?