Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 25 mars 2026
Démangeaisons de l’anus (prurit anal) : causes, diagnostic et traitement par le dermatologue
Les démangeaisons anales — ou prurit anal — sont un symptôme fréquent et souvent sous-estimé dans ses conséquences : 1 à 5 % de la population en souffre, avec une nette prédominance masculine (environ 4 hommes pour 1 femme), particulièrement entre 40 et 60 ans. Pourtant, la gêne et la honte associées retardent souvent la consultation de plusieurs mois, voire plusieurs années — et dans ce délai, le grattage répété entretient un cercle vicieux qui ancre les symptômes dans la chronicité. Un prurit anal sur deux évolue depuis plus de 12 mois au moment de la première consultation. La bonne nouvelle : dans la grande majorité des cas, une prise en charge adaptée — même simple — permet d’obtenir une amélioration franche, à condition de poser le bon diagnostic.
Démangeaisons anales persistantes, rougeurs ou plaques qui ne guérissent pas ?
Ne tardez pas à consulter — certaines causes nécessitent un traitement spécifique et quelques-unes méritent une biopsie de principe. Consulter le Dr Rousseau en téléconsultation →
Sommaire
1. Symptômes et cercle vicieux du grattage
Les démangeaisons anales peuvent survenir à toute heure du jour ou de la nuit, perturbant parfois profondément l’endormissement et la qualité du sommeil. Elles s’accompagnent d’une envie irrépressible de se gratter, dont les conséquences aggravent elles-mêmes la situation initiale.
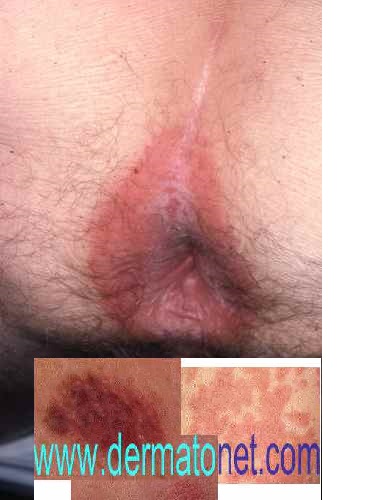
Le grattage répété entraîne :
- Des lésions de grattage — plaies superficielles, excoriations, rhagades à la jonction cutanéo-muqueuse — avec parfois des traces de sang ou de suintement sur les sous-vêtements et le papier toilette, source d’inquiétude fréquente chez les patients
- Une lichénification progressive de la muqueuse et de la peau péri-anale — épaississement réactionnel qui intensifie lui-même les démangeaisons et entretient un cercle vicieux inflammation–grattage–lichénification
- Une chronicisation : la durée d’évolution au moment de la consultation est le plus souvent supérieure à un an
Deux facteurs aggravent fréquemment le tableau : le contact avec les selles (troubles du transit, diarrhée, constipation, difficultés d’essuyage) et, paradoxalement, une toilette trop méticuleuse et répétée qui irrite et dénude la muqueuse fragile. Un eczéma de l’anus par allergie de contact — lingettes, crèmes anti-hémorroïdaires, savons parfumés — est également fréquent et souvent méconnu.
Point physiopathologique clé
La région péri-anale réunit toutes les conditions anatomiques pour s’enflammer facilement : riche vascularisation, innervation sensitive très développée, plis cutanés favorisant la macération, et exposition aux souillures fécales. Cette combinaison explique pourquoi le prurit anal, une fois installé, est difficile à éteindre sans une prise en charge globale associant traitement de la cause ET correction des facteurs d’entretien.
2. Causes des démangeaisons anales
Le médecin aborde les causes en fonction de l’aspect clinique de la région anale. On distingue classiquement trois tableaux.
Démangeaisons anales sans plaques ni boutons
- Oxyurose (Enterobius vermicularis) — parasitose intestinale fréquente chez l’enfant, possible chez l’adulte ; les femelles pondent leurs œufs la nuit autour de l’anus, expliquant la recrudescence nocturne caractéristique
- Hémorroïdes internes — suintement chronique et macération péri-anale
- Candidose digestive avec colonisation péri-anale
- Troubles du transit — diarrhée chronique, incontinence anale partielle, constipation
- Prurit anal idiopathique ou essentiel — aucune cause décelée malgré un bilan complet (25 à 75 % des cas selon les séries)
Démangeaisons avec boutons sur l’anus
- Condylomes (HPV) — papules rosées ou végétations exophytiques, sexuellement transmissibles
- Hémorroïdes externes thrombosées ou inflammatoires
- Molluscum contagiosum
- Herpès péri-anal (HSV-2, parfois HSV-1) — vésicules douloureuses en bouquet
Démangeaisons avec plaques rouges sur l’anus
- Mycose (dermatophytose ou candidose péri-anale) — plaque érythémateuse à bordure émiettée, parfois satellite
- Psoriasis inversé — plaques rouges lisses et délimitées des plis, sans squames
- Eczéma de contact allergique — allergie aux produits d’hygiène, lingettes, crèmes anti-hémorroïdaires, anesthésiques locaux (benzocaïne)
- Intertrigo bactérien — érythrasma (Corynebacterium minutissimum), streptocoque bêta-hémolytique
- Lichen plan ou lichen scléreux péri-anal — dermatoses inflammatoires spécifiques à ne pas méconnaître
- Maladie de Paget péri-anale — à éliminer impérativement (lésion néoplasique rare mais grave) : voir maladie de Paget
- Maladie de Bowen (carcinome épidermoïde in situ) : voir maladie de Bowen
Dans 25 à 75 % des cas : aucune cause décelée
On parle alors de prurit anal idiopathique ou essentiel. Le médecin reste néanmoins vigilant et cherche à éliminer des pathologies sous-jacentes graves. Certains aliments sont suspectés de relâcher le sphincter anal interne et de favoriser les micro-suintements fécaux responsables de macération et de prurit : café, thé, alcool, tomates, agrumes, épices, chocolat, cacahuètes. Aucun essai contrôlé n’a validé un régime d’exclusion universel, mais de nombreux patients rapportent une amélioration à l’éviction de leurs déclencheurs personnels identifiés.
3. Démarche diagnostique et stades cliniques
La démarche débute par un interrogatoire précis : ancienneté des symptômes, horaire des démangeaisons (recrudescence nocturne évocatrice d’oxyurose), troubles du transit, habitudes d’hygiène et produits utilisés, antécédents de maladies de peau, partenaires sexuels (IST).
L’examen clinique comprend :
- L’inspection de la région péri-anale et des plis interfessiers, au repos et en poussée abdominale
- La recherche de lésions de grattage, de lichénification, de plaques, de végétations, de taches blanches, de modifications de relief
- Une anuscopie si nécessaire — visualisation directe du canal anal et des hémorroïdes internes
- Des prélèvements mycologiques ou bactériologiques en cas de plaque suspecte
- Une biopsie cutanée en cas de doute sur une lésion blanche, rouge fixe ou ulcérée résistant à un traitement bien conduit
Le médecin classe l’aspect de la peau péri-anale en quatre stades :
| Stade | Aspect clinique | Orientation diagnostique |
|---|---|---|
| Stade 0 | Peau normale | Prurit idiopathique probable — bilan orienté (oxyurose, transit, alimentation) |
| Stade 1 | Peau rouge — érythème péri-anal | Inflammation active — cause infectieuse, allergique ou irritative à rechercher en priorité |
| Stade 2 | Plages lichénifiées blanchâtres | Grattage chronique — cercle vicieux installé, lichen simplex à évoquer |
| Stade 3 | Lichénification avec plis radiés épaissis et ulcérations | Forme évoluée — biopsie indiquée pour éliminer une dermatose néoplasique |
Ne pas banaliser un prurit anal persistant
Tout prurit anal évoluant depuis plus de 6 semaines sans amélioration, ou associé à une plaque blanche ou rouge fixe, justifie une consultation dermatologique avec examen clinique complet — et parfois une biopsie cutanée pour éliminer une dermatose néoplasique (maladie de Paget, maladie de Bowen).
Plaque anale résistante aux traitements habituels ?
Un avis dermatologique spécialisé s’impose — une biopsie simple peut faire toute la différence. Prendre rendez-vous en téléconsultation →
4. Règles d’hygiène — le pilier fondamental
Les mesures hygiéniques sont aussi importantes que le traitement médicamenteux. Beaucoup de patients aggravent leur situation en croyant bien faire : toilette pluriquotidienne intensive, lingettes « sans parfum », crèmes appliquées plusieurs fois par jour — autant de comportements qui entretiennent l’irritation.
Ce qu’il faut faire
- Une seule toilette par jour de la région anale, à l’eau tiède et au savon surgras doux — pas plus
- Après chaque selle, préférer le lavage à l’eau (jet de douche doux ou bidet) plutôt que le papier toilette ; si le papier est indispensable, tamponner sans frotter
- Sécher soigneusement la région péri-anale — serviette douce par tamponnement, ou air froid du sèche-cheveux à distance
- Appliquer un tampon de coton fin (type disque démaquillant) dans le pli interfessier en journée et au coucher pour absorber l’humidité résiduelle
- Prendre occasionnellement un bain de siège tiède de 5 minutes pour apaiser les crises
- Porter des sous-vêtements amples en coton — éviter les matières synthétiques et les strings
Ce qu’il faut éviter
- Les lingettes, même « sans parfum » — elles contiennent des conservateurs (méthylisothiazolinone, parabènes) fréquemment responsables d’allergie de contact péri-anale
- Les savons alcalins agressifs, antiseptiques, déodorants intimes
- Les crèmes anesthésiantes (benzocaïne, lidocaïne topique en automédication) — allergènes de contact fréquents qui peuvent paradoxalement entretenir le prurit
- Les suppositoires et crèmes anti-hémorroïdaires en automédication prolongée — souvent irritants, parfois allergisants
Alimentation et transit
Les selles molles et la diarrhée favorisent les micro-suintements péri-anaux générateurs de prurit. Une alimentation riche en fibres régularise le transit et diminue ce facteur d’entretien. À l’inverse, café, alcool, thé fort, épices, agrumes, tomates et chocolat sont rapportés par de nombreux patients comme des déclencheurs individuels. Leur éviction empirique reste pertinente même en l’absence de validation par essai contrôlé.
5. Traitements médicaux : de l’éosine au bleu de méthylène
Traiter la cause identifiée en premier
Le traitement étiologique est la priorité absolue : antifongique local ou systémique pour une candidose, flubendazole pour une oxyurose (traitement de toute la famille simultanément), dermocorticoïde de force adaptée pour un eczéma de l’anus ou un psoriasis, podophyllotoxine ou cryothérapie pour les condylomes.
Traitements topiques de première intention
| Traitement | Mécanisme / indication | Remarques |
|---|---|---|
| Éosine aqueuse 2 % | Asséchant, antiseptique léger — suintement, macération | Application quotidienne, bien tolérée |
| Crèmes au cuivre-zinc (Cicalfate®, Dermacuivre®) | Effet barrière, apaisant, cicatrisant léger | Utile en entretien après phase aiguë |
| Hydrocortisone 1 % pommade | Anti-inflammatoire — casse le cycle prurit-grattage | Efficace en cure courte (2 semaines max). Essai contrôlé randomisé : 68 % de réduction du prurit vs placebo — Al-Ghnaniem et al., Int J Colorectal Dis 2007 (PMID 17486388) |
| Tacrolimus 0,03–0,1 % pommade (Protopic®) | Inhibiteur de calcineurine — prurit réfractaire, DA péri-anale | Alternative aux dermocorticoïdes sans risque d’atrophie cutanée au long cours. Efficacité dans 68 % des cas après 2 semaines — Suys, J Am Acad Dermatol 2012 (PMID 22243728) |
| Capsaïcine topique 0,006 % | Désensibilisation des fibres C nociceptives — prurit idiopathique réfractaire | Brûlures initiales fréquentes, s’atténuant avec les applications. Essai randomisé croisé — Lysy et al., Gut 2003 (PMID 12932089) |
Antihistaminiques oraux
Les antihistaminiques sédatifs (hydroxyzine, cétirizine) sont utiles en cas de prurit nocturne invalidant pour rompre le cycle de grattage inconscient pendant le sommeil. Leur effet antihistaminique pur sur le prurit anal est modeste, mais leur action sédative constitue l’essentiel de leur bénéfice dans cette indication.
Injection intradermique de bleu de méthylène — pour les formes réfractaires
Lorsque toutes les mesures médicales ont échoué et que le prurit idiopathique persiste depuis plusieurs mois ou années, l’injection intradermique de bleu de méthylène représente une option thérapeutique validée. Le principe est la destruction chimique des terminaisons nerveuses sensitives péri-anales. Une étude portant sur 30 patients a montré un taux de succès de 80 % à un mois, avec 76,7 % de patients asymptomatiques à 12 mois — Mentes et al., Tech Coloproctol 2004 (PMID 15057582). Une méta-analyse récente confirme son efficacité — Jia et al., Tech Coloproctol 2023 (PMID 37306793). Ce geste se pratique en consultation spécialisée et colore temporairement la peau en bleu — les patients doivent en être informés.
Attention à l’automédication prolongée
L’application répétée de crèmes anesthésiantes (benzocaïne) sans prescription médicale est l’une des causes les plus fréquentes d’allergie de contact péri-anale entretenant le prurit. Les dermocorticoïdes forts appliqués sans encadrement peuvent provoquer une atrophie cutanée et un rebond inflammatoire à l’arrêt. Un avis médical s’impose au-delà de 3 semaines d’évolution sans amélioration.
Pour aller plus loin
Démangeaisons anales — les sous-pages
Dermatoses à ne pas manquer
Prurit anal depuis plusieurs semaines, traitements en vente libre inefficaces ?
Le Dr Rousseau peut vous aider à identifier la cause et proposer un traitement ciblé — en téléconsultation, sans délai. Prendre rendez-vous en téléconsultation →
Questions fréquentes
Les démangeaisons anales sont-elles contagieuses ?
Cela dépend entièrement de la cause. L’oxyurose est contagieuse dans l’entourage familial par voie oro-fécale — un traitement simultané de toute la famille est recommandé. Les condylomes (HPV) et l’herpès péri-anal sont sexuellement transmissibles. En revanche, l’eczéma de contact, le psoriasis, le lichen plan et le prurit idiopathique ne sont pas contagieux. C’est une des raisons pour lesquelles identifier la cause est indispensable avant d’alerter ou de traiter l’entourage.
Les démangeaisons anales peuvent-elles signaler un cancer ?
Dans la grande majorité des cas, non. Mais le médecin est vigilant car la maladie de Paget péri-anale et la maladie de Bowen — carcinome épidermoïde in situ — se manifestent parfois par des plaques prurigineuses longtemps prises pour un eczéma ou une mycose. La règle est simple : toute plaque fixe résistant à un traitement bien conduit pendant 4 à 6 semaines mérite une biopsie.
Pourquoi les démangeaisons anales sont-elles plus intenses la nuit ?
La recrudescence nocturne est caractéristique de l’oxyurose — les femelles pondent leurs œufs la nuit autour de l’anus, déclenchant un prurit intense au coucher. Mais le prurit idiopathique s’aggrave aussi la nuit sous l’effet de la chaleur et de l’humidité sous les draps, et du grattage inconscient pendant le sommeil. Ce grattage nocturne entretient et aggrave les lésions cutanées, ce qui justifie parfois la prescription d’un antihistaminique sédatif le soir.
Peut-on prévenir les récidives de prurit anal ?
Oui, dans une large mesure. Le respect rigoureux des règles d’hygiène (une toilette par jour, pas de lingettes, pas de frottement), la régularisation du transit, le port de sous-vêtements en coton et l’éviction des produits irritants ou allergisants locaux sont les piliers de la prévention des rechutes. Pour les patients souffrant de prurit idiopathique, ces mesures seules suffisent souvent à obtenir une rémission durable — sans qu’aucun traitement médicamenteux ne soit nécessaire à long terme.
Le prurit anal peut-il être lié au stress ?
Oui, indirectement. Le stress aggrave de nombreuses dermatoses inflammatoires — psoriasis, eczéma — et peut favoriser les troubles du transit (diarrhée, colopathie fonctionnelle) qui entretiennent le prurit anal. Par ailleurs, certains patients développent un prurit anal à composante neuropathique, dans lequel la composante psychologique joue un rôle amplificateur. Cela ne signifie pas que le prurit est « dans la tête » — c’est une vraie souffrance physique qui mérite un traitement somatique — mais la gestion du stress peut faire partie de la prise en charge globale.
📅 Consulter le Dr Rousseau en téléconsultation
Voir aussi :
Rougeurs anales —
Boutons anaux —
Eczéma anal —
Maladie de Paget —
Candidose —
À propos du Dr Rousseau
Mis à jour le 25 mars 2026 par le Dr Ludovic Rousseau, dermatologue.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
40 ebooks pratiques à télécharger sur les 40 grandes pathologies dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

