Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 2 avril 2026
Cicatrice chéloïde : causes, diagnostic et traitements combinés pour l’atténuer
Une cicatrice est la résultante d’un acte traumatique touchant la profondeur de la peau. Certaines cicatrices sont pathologiques : parmi celles-ci, les cicatrices en creux (cicatrices d’acné par exemple) et les cicatrices en relief — hypertrophiques ou chéloïdes. La chéloïde est une cicatrice inflammatoire chronique résultant d’une surproduction de collagène par des fibroblastes hyperactifs qui débordent au-delà des limites de la plaie originelle. Elle ne régresse pas spontanément, peut être douloureuse, prurigineuse, et constitue un vrai défi thérapeutique : aucun traitement ne garantit l’absence de récidive.
Un avis dermatologique permet d’identifier le type de cicatrice pathologique et d’initier un protocole de traitement combiné avant que la lésion ne s’étende davantage.
📅 Téléconsultation avec le Dr Rousseau

Sommaire :
Mécanisme et causes |
Chéloïde vs hypertrophique |
Terrain et facteurs de risque |
Symptômes et localisations |
Traitements |
Prévention |
Pages liées |
Questions fréquentes
Mécanisme : pourquoi une cicatrice devient-elle chéloïde ?
La chéloïde résulte d’une réponse fibro-proliférative anormale et excessive lors de la cicatrisation. Lorsqu’une plaie se ferme, les fibroblastes du derme synthétisent du collagène pour réparer le tissu lésé. Dans la chéloïde, ce processus est dérégulé : les fibroblastes restent hyperactifs bien au-delà de la cicatrisation normale, produisant du collagène en excès dans le derme réticulaire — essentiellement du collagène de type I avec un rapport type I / type III augmenté — et envahissant les tissus sains adjacents.
| Facteur moléculaire | Rôle dans la chéloïde |
|---|---|
| TGF-β (Transforming Growth Factor β) | Cytokine pro-fibrotique — surexprimée dans les chéloïdes — stimule la production de collagène et inhibe sa dégradation |
| IL-6, IL-8 | Cytokines pro-inflammatoires augmentées — entretiennent l’inflammation chronique du derme réticulaire |
| Tension mécanique | La tension sur les bords de la plaie est un facteur majeur de déclenchement et d’entretien de l’hyperprolifération fibroblastique |
| Prédisposition génétique | Des mutations et polymorphismes nucléotidiques spécifiques ont été identifiés — caractère familial fréquent |
Cicatrice chéloïde vs cicatrice hypertrophique : une distinction fondamentale
Ces deux types de cicatrices pathologiques en relief sont souvent confondus — leur distinction est pourtant essentielle car le pronostic et la stratégie thérapeutique diffèrent.
| Critère | Cicatrice hypertrophique | Cicatrice chéloïde |
|---|---|---|
| Extension par rapport à la plaie | Reste dans les limites de la plaie originelle | Dépasse les limites de la plaie — envahit les tissus sains adjacents |
| Évolution spontanée | Régression possible avec le temps (amorce un aplanissement après plusieurs mois) | Pas de régression spontanée — s’étend progressivement sur des mois à des années |
| Durée pour établir le diagnostic | On parle de cicatrice hypertrophique entre 12 et 18 mois | Au-delà de 18 mois, une cicatrice épaissie est considérée comme chéloïde |
| Récidive après traitement | Moins fréquente | Élevée — la récidive est le problème majeur de la prise en charge |
Terrain à risque et facteurs favorisants
| Facteur de risque | Détail |
|---|---|
| Phototype | Les personnes à peau noire, asiatique, métissée ou mate sont les plus concernées — les personnes à peau blanche peuvent développer des chéloïdes mais c’est plus rare |
| Prédisposition génétique et familiale | Les antécédents familiaux de chéloïdes multiplient le risque — caractère héréditaire documenté |
| Âge | Plus fréquentes chez l’adolescent et l’adulte jeune — rare avant 10 ans et après 60 ans |
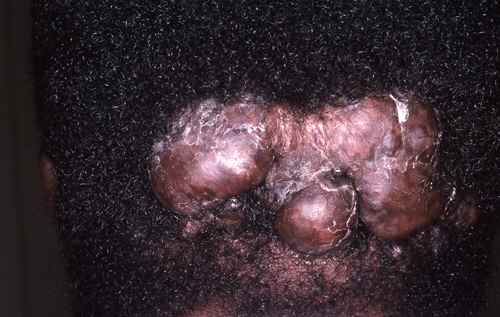
| Localisations à haut risque | Lobe de l’oreille (piercing), épaules, région pré-sternale (thorax), deltoïde, nuque — zones sous haute tension mécanique ou soumises aux frottements |
| Causes déclenchantes | Chirurgie, piercing, tatouage, brûlures, vaccination (BCG++), acné sévère, varicelle, folliculites, traumatismes cutanés |
Symptômes et aspect clinique
La chéloïde se présente comme une lésion épaisse, surélevée, boursoufflée, de couleur variable (rouge, rose, blanche ou brun foncé selon l’ancienneté et le phototype), débordant largement de la plaie initiale. Sa taille peut aller de quelques millimètres à plusieurs centimètres. Elle peut évoluer et s’étendre pendant des mois, voire des années.
| Symptôme fonctionnel | Fréquence / caractéristique |
|---|---|
| Prurit (démangeaisons) | Très fréquent — souvent le symptôme le plus gênant — peut être intense et permanent |
| Douleur | Fréquente — surtout lors des frottements ou traumatismes sur la zone |
| Sensation de brûlure ou tiraillement | Possible, notamment en phase active d’extension |
| Retentissement psychologique | Significatif — surtout sur les zones exposées (cou, oreilles, visage) — impact sur la qualité de vie documenté |
Soigner les chéloïdes : les traitements combinés
La règle d’or du traitement des chéloïdes est la combinaison de plusieurs approches — aucun traitement isolé n’offre des résultats durables. La récidive est fréquente (52 à 75 % avec cryothérapie seule, taux élevés avec chirurgie seule), ce qui impose une surveillance à long terme après tout traitement.
📚 Référence : Walsh LA et al. — Keloid treatments: an evidence-based systematic review of recent advances — Syst Rev 2023;12(1):42
Injections intra-lésionnelles de corticoïdes — traitement de référence
Les injections de corticoïdes à retard (triamcinolone acétonide, Kenacort®) directement dans la chéloïde constituent le traitement de première intention, selon la revue systématique basée sur les preuves la plus récente. Une crème anesthésiante est appliquée avant la séance car l’injection est douloureuse. Les séances sont espacées d’environ 4 à 6 semaines.
| Paramètre | Détail |
|---|---|
| Mécanisme | Réduction de l’inflammation chronique — inhibition de la prolifération des fibroblastes — diminution de la production de collagène |
| Résultat attendu | Aplatissement progressif — réduction du volume — amélioration du prurit et des douleurs |
| Nombre de séances | Plusieurs séances nécessaires, espacées d’environ 4 à 6 semaines |
| Limite | Inefficace sur les chéloïdes très volumineuses — risque d’atrophie cutanée et de télangiectasies si dose excessive |
📚 Référence injections : Worley B et al. — Treatment of traumatic hypertrophic scars and keloids: a systematic review — Arch Dermatol Res 2023;315(7):1887-1896
Compression et silicone (pressothérapie)
La compression permanente de la cicatrice réduit l’apport en oxygène aux fibroblastes hyperactifs, diminue leur prolifération et exerce une régularisation vasculaire. Les feuilles ou gels de silicone sont validés comme traitement de première ligne par la littérature internationale.
| Support de compression | Indication / Détail |
|---|---|
| Feuilles de gel de silicone | Traitement de 1re ligne — occlusif et auto-adhésif — à porter en continu — action anti-inflammatoire et hydratante — 6 mois minimum |
| Vêtements compressifs élastiques | Pour les grandes surfaces (épaules, thorax) — port continu pendant 6 mois environ |
| Clips et pansements silicone sur les lobes d’oreilles | Spécifiques pour les chéloïdes de l’oreille (après piercing) — port 24h/24 difficile socialement |
Cryothérapie
La cryothérapie consiste à injecter de l’azote liquide dans la chéloïde via une aiguille (cryothérapie intra-chéloïdienne), pour détruire les cellules de collagène excédentaires par le froid. Une seule séance peut réduire le volume de plus de 50 %, avec des effets bénéfiques sur la souplesse, la couleur, la douleur et les démangeaisons. Elle est surtout indiquée pour les petites chéloïdes. Utilisée seule, le taux de récidive reste élevé (52 à 75 %) — son association aux injections de corticoïdes est préférable.
Traitements laser
Plusieurs types de laser sont utilisés selon l’objectif :
| Type de laser | Mécanisme | Indication préférentielle |
|---|---|---|
| Laser à colorant pulsé (LCP) | Cible la composante vasculaire — réduit la rougeur et l’érythème | Chéloïdes récentes, érythémateuses — phototypes clairs (I-III) |
| Laser CO2 fractionné ablatif | Remodelage du collagène — aplanissement de la surface — création de micro-canaux permettant la pénétration des dermocorticoïdes (DALC) | Chéloïdes de volume modéré — combiné aux injections de corticoïdes |
| Laser Erbium:YAG | Améliore la souplesse — réorganisation des fibres de collagène en parallèle (bénéfice histologique démontré) | Phototypes II-V — alternative au CO2 |
Traitements injectables alternatifs
| Agent | Mécanisme | Remarque |
|---|---|---|
| 5-fluorouracile (5-FU) | Antimitotique — inhibe la prolifération des fibroblastes | Souvent associé à la triamcinolone (dilution 9:1) pour une efficacité synergique — résultats variables |
| Bléomycine | Cytotoxique — inhibe la prolifération cellulaire | Résultats documentés mais effets indésirables possibles |
| Vérapamil | Inhibiteur calcique — réduit la synthèse de collagène | Option alternative — résultats mixtes dans la littérature |
Traitement chirurgical
La chirurgie seule est déconseillée pour les chéloïdes — le risque de récidive est très élevé et la nouvelle cicatrice peut être plus importante que la chéloïde initiale. Elle est réservée aux cicatrices volumineuses, et toujours associée à un traitement adjuvant pour prévenir la récidive.
| Technique | Principe | Traitement adjuvant indispensable |
|---|---|---|
| Exérèse chirurgicale partielle | Ablation de la partie centrale sans toucher aux tissus sains périphériques — minimise l’extension | Injections de corticoïdes pré et post-opératoires + compression silicone |
| Chirurgie + radiothérapie | Option pour les chéloïdes réfractaires — irradiation immédiate en post-opératoire | Option efficace pour les lésions résistantes — résultats documentés dans la littérature |
📅 Discuter du traitement le plus adapté avec le Dr Rousseau
Prévention chez les personnes à risque
Pour les personnes à antécédent de chéloïde ou à phototype à risque, la prévention est aussi importante que le traitement. Elle doit commencer dès la fermeture de la plaie.
| Mesure préventive | Détail pratique |
|---|---|
| Feuilles de silicone dès la cicatrisation | Application dès que la plaie est fermée — port continu pendant 6 mois minimum — réduit le risque de formation chéloïde et de récidive après traitement |
| Protection solaire stricte | Éviter l’exposition solaire de la cicatrice pendant 1 an minimum — le soleil aggrave la dyschromie et peut stimuler l’activité fibroblastique |
| Réduction de la tension mécanique | Pansements de décharge, sutures éversantes, lignes d’incision parallèles aux lignes de tension cutanée — surtout pour les cicatrices chirurgicales |
| Massage de cicatrice | Massage quotidien de la cicatrice (dès la cicatrisation complète) pour assouplir les fibres de collagène |
| Éviter les piercings et tatouages | En cas d’antécédent de chéloïde — surtout sur les lobes d’oreille et la région sternale |
Pages liées
→ Cicatrices — comment les effacer
→ Cicatrices d’acné
→ Dermocorticoïdes en dermatologie
Questions fréquentes
Quelle est la différence entre une cicatrice chéloïde et une cicatrice hypertrophique ?
Les deux sont des cicatrices en relief résultant d’une surproduction de collagène, mais elles se distinguent par leur comportement. La cicatrice hypertrophique reste dans les limites de la plaie et peut régresser spontanément après plusieurs mois. La chéloïde déborde largement au-delà de la plaie originelle, ne régresse jamais spontanément et continue de s’étendre. En pratique, une cicatrice épaissie qui persiste au-delà de 18 mois est considérée comme chéloïde.
Peut-on opérer une chéloïde ?
Oui, mais jamais seule. L’exérèse chirurgicale isolée d’une chéloïde est déconseillée car le taux de récidive est très élevé — la nouvelle cicatrice peut même être plus volumineuse que la chéloïde initiale. La chirurgie est réservée aux lésions volumineuses et doit toujours être associée à un traitement adjuvant pour prévenir la récidive : injections de corticoïdes en pré et post-opératoire, compression par silicone, et parfois radiothérapie immédiate en post-opératoire pour les formes réfractaires.
Combien de séances d’injections de cortisone sont-elles nécessaires ?
La prise en charge est longue et prend du temps. En général, plusieurs séances d’injections intra-lésionnelles de triamcinolone (Kenacort®) sont nécessaires, espacées de 4 à 6 semaines. Le nombre varie selon la taille et l’ancienneté de la chéloïde, et selon la réponse individuelle. L’amélioration est progressive — aplatissement, réduction du prurit et des douleurs. Sur les chéloïdes très volumineuses, les injections seules risquent d’être insuffisantes et une combinaison avec cryothérapie, laser ou chirurgie est souvent nécessaire.
Les personnes à peau noire peuvent-elles bénéficier d’un traitement laser ?
Avec précautions. Les lasers ablatifs (CO2, Erbium) présentent un risque élevé de dyschromie (dépigmentation ou hyperpigmentation) sur les phototypes V et VI (peaux noires et très mates) — leur utilisation est généralement contre-indiquée ou nécessite une extrême prudence dans ces cas. Les lasers vasculaires (laser à colorant pulsé) sont mieux tolérés sur les phototypes clairs à intermédiaires. Pour les phototypes foncés, les injections intra-lésionnelles de corticoïdes et la cryothérapie restent les options les plus sûres, à discuter avec le dermatologue.
Peut-on prévenir une chéloïde après une chirurgie ?
Oui, surtout chez les personnes à risque (antécédent de chéloïde, phototype foncé). La prévention doit commencer dès la fermeture de la plaie : application de feuilles de gel de silicone en continu pendant au moins 6 mois, protection solaire stricte de la cicatrice pendant 1 an, et massage quotidien dès cicatrisation complète. L’anticipation de la tension mécanique lors de la fermeture chirurgicale (sutures éversantes, orientation des incisions) réduit également le risque.
Voir aussi :
Cicatrices — comment les effacer |
Cicatrices d’acné |
Dermocorticoïdes |
PubMed — keloid
📅 Consulter le Dr Rousseau en téléconsultation
Mis à jour le 1er avril 2026 par le Dr Ludovic Rousseau, dermatologue, Bordeaux.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

