Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 17 mars 2026
Eczéma allergique de contact : causes, allergènes, patch tests et traitements
L’eczéma allergique de contact est une réaction inflammatoire cutanée à médiation immunitaire cellulaire, déclenchée par le contact répété avec une substance devenue allergène pour l’organisme.
Contrairement à l’eczéma atopique lié à un terrain génétique, l’eczéma de contact est une allergie acquise : on peut devenir allergique à une substance que l’on utilisait sans problème depuis des années.
Il s’agit d’une allergie retardée (type IV de la classification de Gell et Coombs), survenant 24 à 72 heures après le contact avec l’allergène — ce délai est une caractéristique clé qui aide au diagnostic.
L’identification précise de l’allergène responsable, grâce aux patch tests (tests épicutanés), est indispensable : sans éviction de la substance en cause, aucun traitement ne permet la guérison durable.
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
Téléchargez le guide complet
ECZEMA
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Mécanisme de l’eczéma de contact : pourquoi devient-on allergique ?
L’eczéma de contact se développe en deux phases distinctes :
Phase de sensibilisation (silencieuse) :
Lors d’un premier contact avec la substance, les cellules de Langerhans épidermiques captent la molécule (souvent trop petite pour être immunogène seule : on parle alors d’haptène), la transportent vers les ganglions lymphatiques drainants et la présentent aux lymphocytes T.
Ces lymphocytes T spécifiques se multiplient et restent en mémoire immunologique : c’est la sensibilisation. Elle est silencieuse — aucune lésion cutanée n’apparaît à ce stade.
Cette phase peut durer de quelques semaines à plusieurs années.
Phase de révélation (éruption) :
Lors d’un nouveau contact avec la même substance, les lymphocytes T mémoires sont activés rapidement, libèrent des cytokines pro-inflammatoires (IFN-γ, TNF-α, IL-1β) et déclenchent la cascade inflammatoire cutanée caractéristique de l’eczéma.
L’éruption apparaît 24 à 72 heures après le contact, parfois jusqu’à 7 jours plus tard pour certains allergènes.
Pourquoi devient-on allergique ?
La cause de la sensibilisation initiale reste souvent inconnue. Certains facteurs favorisants sont identifiés :
– altération préexistante de la barrière cutanée (eczéma atopique, dermite irritative chronique),
– exposition prolongée ou répétée à la substance (exposition professionnelle),
– application sur peau lésée ou en occlusion (pansement, gant),
– facteurs génétiques de susceptibilité immunologique.
Les principaux allergènes responsables d’eczéma de contact
De nombreuses substances peuvent devenir des allergènes. Les plus fréquemment en cause sont :
Nickel :
L’allergène de contact le plus fréquent en Europe, touchant principalement les femmes. Présent dans les bijoux (boucles d’oreilles, bracelets, montres), les fermetures éclair, les boutons de jean, certains appareils électroniques. Voir l’article sur l’allergie au nickel.
Paraphénylènediamine (PPD) :
Présente dans les teintures capillaires oxydatives et les tatouages temporaires au henné noir. L’allergie au PPD peut provoquer des réactions sévères, parfois œdémateuses et bulleuses. La sensibilisation lors d’un tatouage au henné noir expose à des réactions graves lors de toute teinture capillaire ultérieure.
Parfums :
Les mélanges de parfums (Fragrance Mix I et II) et le baume du Pérou constituent les allergènes parfumés les plus testés. L’allergie aux parfums oblige à éviter tous les produits parfumés (cosmétiques, produits ménagers, certains aliments : agrumes, vanille, clous de girofle, curry).
Baume du Pérou (Myroxylon pereirae) :
Substance extraite d’un arbre d’Amérique du Sud, présente dans certains produits d’entretien, cosmétiques et médicaments. En cas d’allergie, des réactions croisées sont fréquentes avec les agrumes (pelures d’orange, citron), la vanille, les clous de girofle, le curry — provoquant une dyshidrose des mains lors de leur consommation orale.
Caoutchouc (Thiuram Mix, Carba Mix, MBT) :
Les accélérateurs de vulcanisation du caoutchouc (thiurams, carbamates, mercaptobenzothiazole) sont responsables d’eczéma aux gants en latex, chaussures, élastiques et préservatifs.
Chrome (ciment, cuir) :
Le dichromate de potassium est l’allergène principal de la « gale du ciment », touchant les professionnels du bâtiment. Présent également dans le cuir tanné.
Lanoline :
Graisse de laine de mouton présente dans de nombreuses crèmes cosmétiques et pharmaceutiques (crèmes pour bébé, crèmes hydratantes, crèmes pour mamelons allaitants). Allergie à évoquer devant un eczéma aux produits de soin.
Résines époxy :
Utilisées dans les peintures, vernis, colles bi-composants et plastiques. Allergie professionnelle fréquente chez les peintres, carrossiers et électriciens.
Conservateurs cosmétiques :
– Isothiazolinones (méthylisothiazolinone, méthylchloroisothiazolinone) : conservateurs très allergisants, présents dans les cosmétiques rince-off (shampooings, gels douche), les peintures et les lingettes humides. Allergie en forte augmentation depuis 2010.
– Parabens : conservateurs présents dans de nombreux produits de beauté et pharmaceutiques. Allergie moins fréquente que les isothiazolinones.
– Formaldéhyde et libérateurs de formaldéhyde (DMDM hydantoïne, quaternium-15) : conservateurs allergisants, présents dans certains cosmétiques et produits d’entretien.
Plantes et extraits végétaux :
Lactones sesquiterpéniques (Compositae Mix) dans les plantes ornementales (chrysanthèmes, arnica, calendula). À évoquer devant un eczéma des mains chez les jardiniers.
Pansements et sparadraps :
Voir l’article sur l’allergie aux pansements. Allergènes en cause : résines acryliques des adhésifs, conservateurs.
Médicaments topiques :
Néomycine (antibiotique topique), budesonide, tixocortol-21-pivalate (marqueurs d’allergie aux corticoïdes), benzocaïne (anesthésiques locaux), antihistaminiques topiques.
Eczéma de contact photoallergique
Une forme particulière d’eczéma de contact implique l’activation de l’allergène par les rayonnements UV : c’est l’eczéma de contact photoallergique.
Les photoallergènes les plus fréquents sont les filtres UV des crèmes solaires (benzophénone-3, octocrylène), certains médicaments topiques (kétoprofène) et les parfums.
Les lésions sont limitées aux zones exposées au soleil et respectent les zones couvertes.
Voir l’article sur l’allergie au soleil.
Diagnostic : les patch tests (tests épicutanés)
Le diagnostic étiologique de l’eczéma de contact repose sur les patch tests (tests allergologiques épicutanés), réalisés par le dermatologue.
Principe :
Des sparadraps contenant des petites quantités standardisées d’allergènes sont appliqués dans le dos du patient. Les tests sont retirés à 48 heures et les résultats sont lus à 48 heures puis à 72 à 96 heures.
Certains allergènes (corticoïdes, néomycine) peuvent donner des positivations tardives jusqu’à 7 jours après la pose : une relecture tardive est nécessaire en cas de suspicion clinique forte et de test initialement négatif.
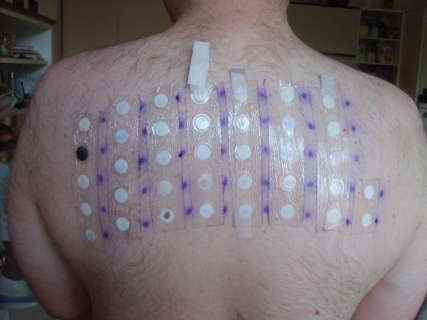
Lecture des résultats :
– Réaction négative : pas d’eczéma,
– réaction douteuse (+/-) : érythème sans infiltration,
– réaction positive faible (+) : érythème et papules,
– réaction positive modérée (++) : érythème, papules et vésicules,
– réaction positive forte (+++) : vésicules confluentes et bulles.
Photo-patch tests :
Pour suspecter une photoallergie, on irradie avec des UV la zone des tests après 24 à 48 heures d’application. Une réaction sur la zone irradiée uniquement confirme la photoallergie.
Quand réaliser les patch tests ?
Les tests doivent être réalisés à distance de la poussée (au moins 4 semaines après la résolution des lésions) et en dehors de tout traitement immunosuppresseur systémique ou dermocorticoïde en application dans le dos.
Formes cliniques selon la localisation
La localisation des lésions oriente souvent vers les allergènes en cause :
Cuir chevelu et oreilles :
Produits capillaires (teintures, permanentes, shampooings), parfums. Voir l’eczéma du cuir chevelu et l’eczéma des oreilles. Pour les oreilles, évoquer l’allergie aux boucles d’oreilles (nickel) et les prothèses auditives.
Visage :
Cosmétiques, crèmes, masques, parfums, allergènes aéroportés (plantes, colles), photoallergènes. Voir l’eczéma du visage, l’eczéma des paupières (collyres, vernis à ongles par transfert) et l’eczéma des lèvres (lipstick, dentifrice, instruments de musique).
Cou :
Parfums, produits capillaires, nickel (bijoux), textiles, allergènes aéroportés. Voir l’eczéma du cou.
Mains :
Allergènes professionnels (caoutchouc des gants, ciment, résines, désinfectants, métaux), cosmétiques, vernis à ongles et ongles artificiels. Voir l’eczéma des mains. Peut se présenter sous forme de dyshidrose (vésicules des paumes et bords des doigts).
Tronc :
Textiles (élastiques, teintures), déodorants (isothiazolinones), bijoux (nickel des fermetures). Voir l’eczéma du ventre et l’eczéma des aisselles.
Organes génitaux :
Caoutchouc (préservatifs, sous-vêtements élastiques), antifongiques et médicaments topiques, conservateurs des crèmes. Voir l’eczéma génital et l’eczéma anal.
Jambes et pieds :
Médicaments topiques des ulcères de jambe (néomycine, lanoline, antiseptiques), caoutchouc des chaussures. Voir l’eczéma allergique de jambe, l’eczéma variqueux et l’eczéma des pieds.
Traitement de l’eczéma de contact
Étape indispensable : l’éviction de l’allergène
L’éviction de la substance allergisante est le seul traitement curatif de l’eczéma de contact.
Sans éviction, les traitements symptomatiques soulagent mais ne guérissent pas : l’eczéma récidive à chaque nouveau contact.
Selon l’allergène identifié, l’éviction peut nécessiter :
– un changement de produits cosmétiques et d’hygiène,
– le port de gants de protection (nitrile plutôt que latex en cas d’allergie au caoutchouc),
– un changement de bijoux (bijoux en or 18 carats, titane ou acier chirurgical pour l’allergie au nickel),
– un reclassement professionnel dans les cas sévères (eczéma professionnel au ciment, aux résines époxy).
Dermocorticoïdes
Les dermocorticoïdes sont le traitement anti-inflammatoire de référence de la poussée d’eczéma de contact. La puissance est choisie selon la zone et la sévérité :
Classe I (très puissants) : propionate de clobétasol (Dermoval®, Diprolène®) — pour les paumes, plantes, cuir chevelu.
Classe II (puissants) : bétaméthasone (Betneval®, Diprosone®), difluprednate (Nerisone®) — pour le tronc et les membres.
Classe III (modérément puissants) : désonide (Tridesonit®), prédnicarbate (Locapred®) — pour le visage et les plis.
Classe IV (faibles) : hydrocortisone 1 % (Hydracort®) — pour les nourrissons et les zones très sensibles.
Précautions d’emploi des dermocorticoïdes :
– Ne pas appliquer sur le visage sans avis médical,
– ne pas traiter de grandes surfaces cutanées,
– ne pas appliquer sous pansement occlusif (augmente l’absorption),
– ne pas prolonger sans réévaluation médicale.
Effets indésirables d’un usage prolongé :
atrophie cutanée, télangiectasies, vergetures, dermite péri-orale, aggravation d’une rosacée, infections secondaires.
Antihistaminiques oraux
Les antihistaminiques sont utiles pour réduire le prurit, notamment nocturne, mais n’agissent pas directement sur l’inflammation cellulaire de l’eczéma de contact (mécanisme non histaminique).
Antihistaminiques non sédatifs (préférés en journée) :
– Cétirizine (Zyrtec®) : 10 mg/j — contre-indiqué en cas d’insuffisance rénale et chez l’enfant < 2 ans. Risque de somnolence résiduelle.
– Loratadine (Clarityne®) : 10 mg/j — bonne tolérance, déconseillé pendant la grossesse et l’allaitement.
– Desloratadine (Aerius®), fexofénadine (Telfast®), ébastine (Kestin®), lévocétirizine (Xyzall®).
Antihistaminiques sédatifs (utiles la nuit pour le prurit intense) :
– Hydroxyzine (Atarax®) : sédatif, utilisé en cure courte pour les poussées très prurigineuses.
– Dexchlorphéniramine (Polaramine®), méquitazine (Primalan®).
Soins locaux et mesures de soulagement sans ordonnance
En attendant la consultation médicale, en cas de poussée d’eczéma de contact déjà diagnostiqué :
Calmer les démangeaisons :
– Bains tièdes courts avec huile de bain apaisante (Avène Trixera®, Mustela Stelatopia®, Lipikar La Roche-Posay®),
– application d’une crème hydratante émolliente sur les zones non suintantes,
– talc officinal sur les zones suintantes pour absorber l’exsudat.
Crèmes à l’hydrocortisone 0,5 % (accès direct en pharmacie) :
Aphilan Démangeaisons®, Calmicort®, Cortapaisyl®, Cortisedermyl®, Dermofénac Démangeaisons®.
Ces produits sont en accès direct mais nécessitent une vigilance particulière :
– ne pas utiliser sans diagnostic médical préalable,
– ne pas appliquer sur le visage, les zones infectées, les plaies ni en cas d’acné ou de rosacée,
– demander conseil au pharmacien avant utilisation.
Eczéma de contact professionnel : une réalité médicale et sociale
L’eczéma de contact professionnel représente l’une des maladies professionnelles les plus fréquentes, principalement dans les métiers exposés aux allergènes cutanés : coiffeurs (PPD, persulfates), professionnels de santé (latex, antiseptiques, médicaments), travailleurs du bâtiment (ciment, résines époxy), métallurgistes (nickel, cobalt, chrome), personnels de nettoyage (isothiazolinones, désinfectants).
La reconnaissance en maladie professionnelle (tableaux 65 et 66 du régime général) ouvre droit à une prise en charge spécifique et, si nécessaire, à un reclassement professionnel.
Questions fréquentes sur l’eczéma de contact
Peut-on guérir définitivement d’un eczéma de contact ?
L’allergie de contact est en principe définitive : une fois sensibilisé à un allergène, on le reste toute sa vie. Cependant, l’éviction stricte et prolongée de l’allergène peut conduire à une tolérance relative permettant de supporter des expositions minimes. La guérison clinique complète est possible si l’éviction est totale et maintenue.
Peut-on être allergique à sa propre crème hydratante ?
Oui. Les crèmes hydratantes et émollientes contiennent de nombreux excipients potentiellement allergisants : conservateurs (isothiazolinones, parabens), parfums, lanoline, propylène glycol. En cas d’eczéma récidivant dans les zones d’application d’une crème, un patch test est indiqué pour identifier un éventuel allergène dans le produit.
Comment distinguer eczéma atopique et eczéma de contact ?
Les deux formes peuvent coexister (terrain atopique facilitant la sensibilisation de contact). Quelques éléments d’orientation : l’eczéma atopique débute généralement dans l’enfance, suit une distribution caractéristique (plis, visage de l’enfant) et est lié à un terrain allergique (rhinite, asthme). L’eczéma de contact peut débuter à tout âge, sa localisation correspond aux zones de contact avec l’allergène et les patch tests permettent d’identifier la substance responsable.
Quel médecin consulter pour des patch tests ?
Les patch tests sont réalisés par le dermatologue, parfois en collaboration avec un allergologue. Certains centres hospitaliers disposent d’unités spécialisées en dermato-allergologie proposant des batteries de tests étendues (batteries professionnelles, cosmétiques, médicaments).
Besoin de l’avis d’un spécialiste ? Délais de rendez-vous trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue.
En savoir plus sur l’eczéma atopique,
l’allergie au nickel,
l’eczéma des mains,
la dyshidrose,
les dermocorticoïdes,
les antihistaminiques
et l’eczéma au ciment.
Téléchargez le guide complet
ECZEMA
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


pourquoi l’ eau trés chaude apaise les démangeaisons de l’urticaire
Elle peut peut etre apaiser les demangeaisons mais pas traiter l’urticaire. Il s’agit probablement d’une saturation de récepteurs nerveux cutanés?