Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 14 mars 2026
Syphilis : symptômes, diagnostic, traitement et résurgence en France
La syphilis — anciennement appelée vérole — est une infection sexuellement transmissible (IST) due à la bactérie Treponema pallidum. Considérée comme quasi éradiquée dans les années 2000, elle connaît une résurgence spectaculaire en France depuis 2010, avec des cas en hausse continue touchant désormais toutes les populations, pas uniquement les hommes ayant des rapports avec des hommes (HSH). Elle est surnommée « la grande simulatrice » car ses manifestations cutanées peuvent ressembler à de nombreuses autres maladies — d’où des retards diagnostiques fréquents. Guérie à 100 % par la pénicilline si diagnostiquée à temps, elle peut devenir gravissime non traitée.
Suspicion de syphilis, lésion génitale, bilan IST ?
📅 Téléconsultation avec le dermatologue
Téléchargez le guide complet
SYPHILIS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Résurgence en France |
Transmission et contagiosité |
Les trois phases cliniques |
Diagnostic sérologique |
Traitement |
Situations urgentes |
Questions fréquentes
Résurgence de la syphilis en France — contexte actuel
Après avoir atteint des niveaux historiquement bas dans les années 1990-2000, la syphilis est en forte recrudescence en France depuis 2010, avec une accélération marquée depuis 2015. Santé Publique France rapporte plusieurs milliers de nouveaux cas déclarés chaque année, avec une augmentation concernant désormais les femmes et les personnes hétérosexuelles, pas uniquement les HSH initialement les plus touchés. Les populations jeunes (18-35 ans) sont particulièrement concernées.
Cette résurgence s’explique par plusieurs facteurs : baisse de la vigilance, diminution de l’utilisation du préservatif, augmentation du nombre de partenaires et développement des applications de rencontre favorisant les contacts rapides et multiples. Le dépistage régulier — au moins annuel pour les personnes ayant plusieurs partenaires — est aujourd’hui une recommandation de santé publique.
Transmission et contagiosité
La syphilis se transmet par contact direct avec une lésion syphilitique active — chancre primaire, plaques muqueuses secondaires, condylomes plats. La transmission se fait lors de rapports sexuels (vaginaux, anaux, oraux) mais aussi par contact muqueux sans pénétration si une lésion active est présente. Le préservatif réduit le risque mais ne l’élimine pas totalement si la lésion est dans une zone non couverte.
Point crucial : la syphilis n’est pas immunisante. Une personne ayant été traitée et guérie peut être réinfectée lors d’un nouveau contact avec Treponema pallidum. En cas de réinfection, le VDRL réaugmente d’au moins 2 à 4 fois — signe biologique d’une nouvelle contamination.
La syphilis n’est pas transmissible par les objets du quotidien (toilettes, poignées de porte, piscine) — le tréponème ne survit pas à l’air libre.
Les trois phases cliniques de la syphilis
Phase primaire — le chancre d’inoculation
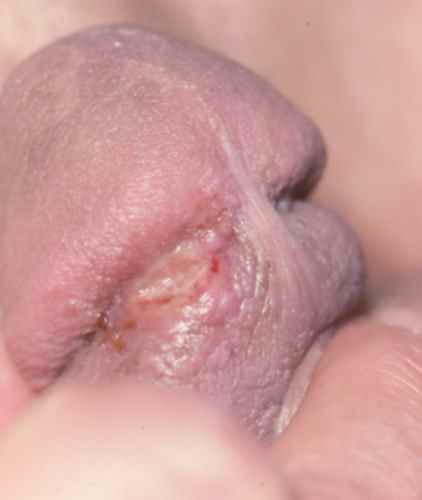
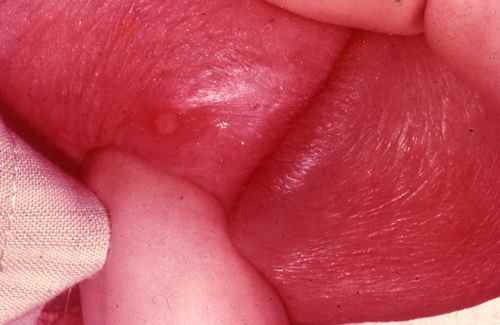
Le chancre apparaît 10 à 90 jours après la contamination (incubation moyenne 3 semaines). C’est une ulcération propre à fond induré (dur), indolore, à bords nets, siégeant sur les organes génitaux (gland, vulve, col utérin, anus) ou les muqueuses (lèvres, amygdales, langue). Il est accompagné d’adénopathies inguinales bilatérales indolores.
Le chancre passe souvent inaperçu, particulièrement chez la femme (localisation cervicale ou vaginale invisible à l’examen courant) et en localisation anale ou pharyngée. Il guérit spontanément en 3 à 6 semaines, même sans traitement — donnant faussement l’impression de guérison alors que la maladie évolue vers la phase secondaire.
Phase secondaire — « la grande simulatrice »
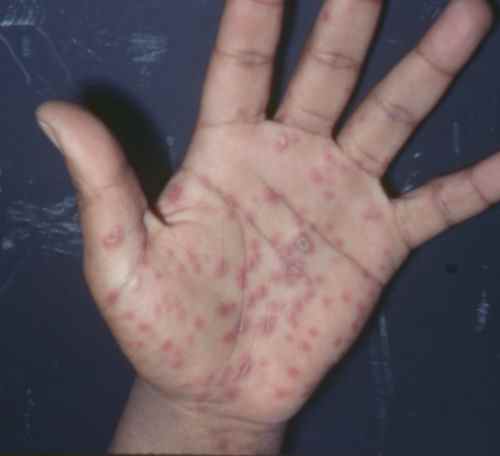
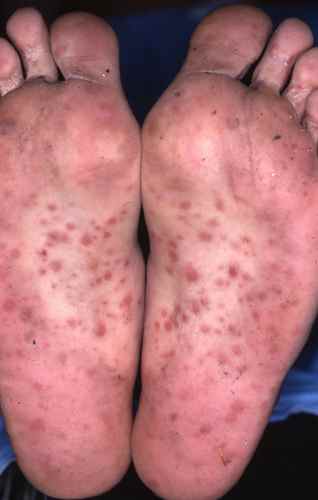
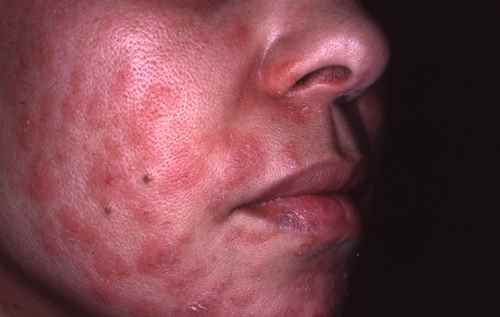
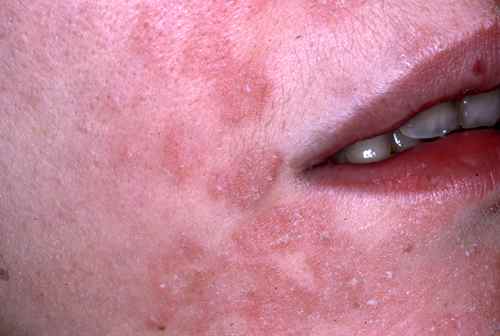
La syphilis secondaire survient 4 à 10 semaines après le chancre. Elle se manifeste par deux « floraisons » successives :
Première floraison : éruption de macules (taches plates) rouge cuivrées, symétriques, diffuses, non prurigineuses — l’absence de démangeaisons est un élément d’orientation important. Elle touche le tronc, les membres, et caractéristiquement les paumes et les plantes (syphilides palmo-plantaires) — atteinte palmo-plantaire d’une éruption non prurigineuse chez un adulte jeune doit faire évoquer la syphilis en priorité. Elle ressemble au pityriasis rose de Gibert mais s’en distingue par son caractère non prurigineux et l’atteinte palmo-plantaire.
Deuxième floraison (vers le 4e mois) : lésions plus papuleuses, pouvant ressembler à un psoriasis. Apparition possible de plaques muqueuses (lésions érosives sur les muqueuses buccales et génitales), d’une alopécie en clairières (chute de cheveux en plaques), de condylomes plats (plaques végétantes génitales très contagieuses) et d’une roséole syphilitique (éruption pâle du tronc).
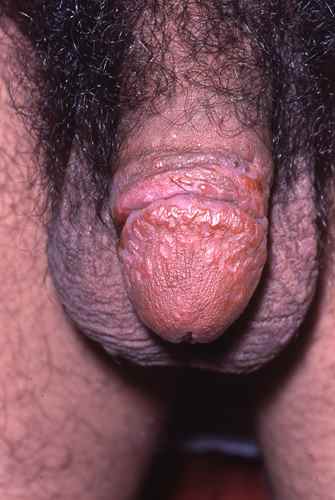
La syphilis secondaire est la phase la plus contagieuse — les lésions muqueuses et cutanées grouillent de tréponèmes. Elle guérit également spontanément sans traitement, laissant place à une phase latente silencieuse.
Phase tertiaire — complications viscérales graves
La syphilis tertiaire survient des années à décennies après l’infection non traitée. Elle est devenue rare depuis l’avènement de la pénicilline mais pas exceptionnelle en cas de diagnostic tardif. Elle concerne principalement :
La neuro-syphilis — méningite, démence progressive (paralysie générale), tabes dorsalis (atteinte de la moelle épinière avec troubles de la marche et douleurs fulgurantes). De nombreux artistes et personnalités historiques sont devenus psychiatriquement malades ou sont décédés de neuro-syphilis non traitée. La neuro-syphilis peut survenir aussi en phase secondaire (syphilis neuro-invasive précoce) — argument supplémentaire pour ne jamais laisser une syphilis non traitée.
La syphilis cardiovasculaire — aortite syphilitique avec anévrisme aortique. Les gommes syphilitiques — granulomes destructeurs pouvant toucher la peau, les os et les viscères.
Diagnostic sérologique
La bactériologie directe (examen au microscope à fond noir du prélèvement de chancre) est possible mais rarement pratiquée en routine. Le diagnostic repose sur la sérologie sanguine :
Le TPHA (Treponema Pallidum Hemagglutination Assay) est un test tréponémique spécifique — il témoigne d’un contact avec T. pallidum et reste positif à vie (même après guérison) chez la plupart des patients, sauf s’il a été traité très tôt (dans la première année). Il constitue la « cicatrice sérologique » de la syphilis.
Le VDRL (Venereal Disease Research Laboratory) est un test non tréponémique quantitatif — son titre reflète l’activité de la maladie. Il est utilisé pour le suivi thérapeutique : il doit être divisé par 4 à 3 mois puis par 16 à 6 mois après traitement. Il se négative à 1 an si syphilis primaire, à 2 ans si secondaire. Si le VDRL ne baisse pas suffisamment, cela indique un échec thérapeutique ou une réinfection.
Un bilan complet IST est recommandé lors de tout diagnostic de syphilis : VIH, hépatite B, hépatite C, chlamydia, gonorrhée.
Traitement de la syphilis
La syphilis est guérie dans quasiment 100 % des cas correctement traités. Le traitement de référence reste la pénicilline — Treponema pallidum n’a développé aucune résistance à la pénicilline en 70 ans d’utilisation.
Traitement de première intention — syphilis récente (primaire, secondaire, latente précoce <1 an) : benzathine-benzylpénicilline 2,4 MU en injection intramusculaire unique (1,2 MU dans chaque fesse).
Syphilis tardive (latente tardive >1 an, tertiaire) : benzathine-benzylpénicilline 2,4 MU IM à répéter à J8 et J15 (3 injections au total).
Alternatives en cas d’allergie à la pénicilline, de trouble de la coagulation ou de refus d’injection :
Doxycycline 200 mg/j per os pendant 14 jours (contre-indiquée chez la femme enceinte et avant 8 ans). Ceftriaxone 500 mg à 1 g/j en IV ou SC pendant 10 jours. Azithromycine 2 g en prise unique (résistances émergentes documentées — à éviter si possible).
Partenaires : le ou les partenaires sexuels des 3 derniers mois (syphilis primaire) ou des 12 derniers mois (syphilis secondaire) doivent être informés, dépistés et traités si nécessaire. C’est une obligation éthique et de santé publique.
Suivi sérologique : VDRL à 3 mois (doit être divisé par 4), à 6 mois (divisé par 16), puis à 1 an. Si le VDRL ne diminue pas suffisamment à M6-M12, 3 nouvelles injections de benzathine-pénicilline 2,4 MU à une semaine d’intervalle sont recommandées.
Situations urgentes — syphilis congénitale et neuro-syphilis
Syphilis et grossesse — urgence absolue : la syphilis maternelle non traitée peut être transmise au fœtus par voie transplacentaire et provoquer une syphilis congénitale — mortinatalité, prématurité, malformations osseuses, hépatosplénomégalie, séquelles neurologiques et oculaires graves. Le dépistage sérologique de la syphilis est obligatoire en France au premier trimestre de grossesse. Toute syphilis découverte pendant la grossesse doit être traitée en urgence par pénicilline (seule alternative sûre chez la femme enceinte — la doxycycline est contre-indiquée).
Neuro-syphilis : suspectée devant des céphalées, troubles visuels, méningite, troubles psychiatriques ou déficit neurologique chez un patient avec syphilis. Nécessite une ponction lombaire pour confirmation et un traitement hospitalier par pénicilline G IV (18-24 MU/j pendant 10-14 jours).
Syphilis et VIH : la co-infection est fréquente — la syphilis multiplie par 3 à 5 le risque de transmission du VIH. La présentation clinique peut être atypique chez les immunodéprimés. Le titre de VDRL peut être faussement bas (zone de prozone). Un suivi sérologique plus rapproché est recommandé.
Questions fréquentes
La syphilis guérit-elle complètement avec le traitement ?
Oui — la syphilis est guérie dans quasiment 100 % des cas correctement traités. Une seule injection de pénicilline suffit pour les formes récentes. Le suivi sérologique à 3, 6 et 12 mois confirme la guérison (baisse du VDRL). Attention : la guérison n’immunise pas — une réinfection est possible lors d’un nouveau contact avec une personne atteinte.
Peut-on avoir la syphilis sans symptôme ?
Oui — la syphilis est souvent asymptomatique. Le chancre primaire passe inaperçu dans 50 % des cas (chez la femme notamment). La phase latente, entre secondaire et tertiaire, est totalement silencieuse. C’est pourquoi un dépistage sérologique régulier est recommandé pour les personnes ayant plusieurs partenaires — au moins une fois par an.
Comment savoir si on est guéri après traitement ?
Par le suivi sérologique du VDRL. Il doit être divisé par 4 à 3 mois et par 16 à 6 mois après traitement. Le TPHA peut rester positif à vie (cicatrice sérologique) même après guérison complète — sa persistance ne signifie pas échec du traitement. Si le VDRL ne baisse pas suffisamment, une deuxième cure de traitement est nécessaire.
Faut-il prévenir ses partenaires sexuels ?
Oui, c’est indispensable. Les partenaires des 3 derniers mois (syphilis primaire) ou des 12 derniers mois (syphilis secondaire) doivent être informés, dépistés et traités si nécessaire. La notification des partenaires peut se faire directement par le patient ou anonymement via le médecin. Des outils de notification anonyme par SMS existent (application BeMST). C’est une obligation éthique pour interrompre la chaîne de transmission.
La syphilis et l’herpès génital, comment les distinguer ?
Le chancre syphilitique est unique, indolore, à fond propre et induré (dur). Les vésicules herpétiques sont multiples, groupées en bouquet, très douloureuses, à fond érosif superficiel. La sérologie syphilis (TPHA/VDRL) et la PCR herpès sur prélèvement de lésion permettent de confirmer le diagnostic. Les deux IST peuvent coexister — un bilan complet est indispensable devant toute lésion génitale.
Recherche bibliographique : Recommandations européennes de traitement de la syphilis (IUSTI 2014)
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
SYPHILIS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique


j ai les fesse et lentre cuisse qui me gratte tres souvent
Je vous conseille de lire l’article rougeurs entre les cuisses