Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 14 mars 2026
Rougeur et boutons des aisselles
Cet article en vidéo :
La rougeur des aisselles et l’apparition de boutons rouge qui démangent dans l’aisselle (sous les bras) est fréquente
Téléchargez le guide complet
INTERTRIGO – ROUGEURS DES PLIS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
La zone située sous les bras comporte un risque de macération, de frottement et de chaleur qui favorisant les irritations et la pullulation microbienne qu’elle soit mycosique ou bactérienne.
En cas de rougeur des aisselles, il faut consulter un médecin et si possible un dermatologue
Symptomes
L’aisselle est rouge, peut démanger, être douloureuse , suinter… Le médecin va s’orienter vers une ou plusieurs causes en fonction des symptomes : rougeur bilatérale et symétrique ou unilatérale, présence d’une sécheresse ou au contraire d’un suintement, extension centrifuge, limites nettes ou contours émiettés, présence de vésicules, de pustules, fissuration au fond du pli…
Il fait parfois réaliser un prélèvement mycologique (pour examen direct et mise en culture) voire bactériologique et parfois une biopsie cutanée (il prend un petit bout de peau sous anesthésie locale pour analyse au microscope).
Besoin de l’avis d’un spécialiste ? d’un traitement ? Délais de rdv trop longs ? Vous pouvez effectuer une téléconsultation avec le dermatologue
Ce médecin évoquera les causes possibles de rougeur sous les bras et dans les aisselles :
Causes
Mycose
Dermatophytes
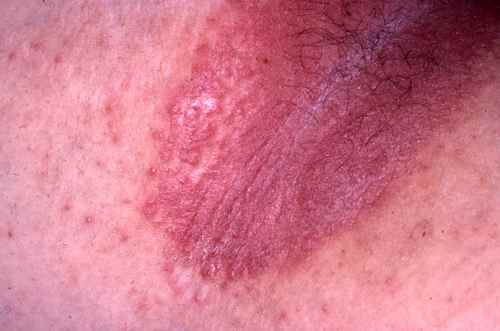
La dermatophytie forme des plaques sèches à extension progressive. Elle est assez rare dans l’aisselle, sauf si elle est associée à une mycose de la peau avoisinante (tronc, bras…)
Traitement de la mycose à dermatophytes des aisselles
Lutter contre les facteurs favorisants
Le traitement des facteurs locaux favorisants de la mycose est prépondérant. Les facteurs locaux favorisants de la mycose sont entre autres :
- la macération (éviter le port de sous vetements synthetiques et de vetements serrés)
- l’humidité (sécher soigneusement les aisselles apres la toilette… )
- l’irritation de la peau (traiter les symptomes irritatifs de la peau car ils peuvent constituer un facteur de développement de la mycose)
Antifongiques
Le médecin utilise des antifongiques disponibles sur ordonnance
Ils sont appliqués en crème, spray, lait, poudre… en général deux fois par jour pendant 3 semaines
En cas de résistance au traitement, le médecin peut prescrire des antifongiques par voie orale telles la terbinafine ou la grisefuline. On évite généralement le ketoconazole compte tenu de sa toxicité hépatique potentielle.
Candida : candidose de l’aisselle
L’acidité des plis, l’obésité, les déficits immunitaires, la grossesse, le diabète et certains médicaments (corticothérapie générale, antibiotiques) favorisent les candidoses des plis.
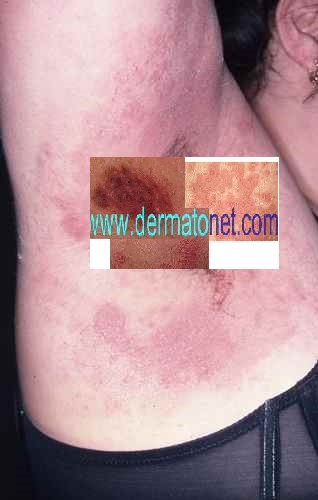
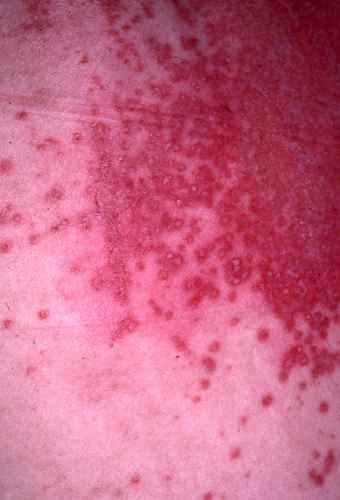
La candidose des aisselles donne une rougeur souvent suintante, rouge à fond blanc crémeux.
On observe souvent des pustules en périphérie de la rougeur
Traitement de la candidose de l’aisselle
A/ Lutter contre les facteurs favorisants et le terrain
Lutte contre l’humidité, la macération, les traumatismes chimiques ou mécaniques, traitement d’un diabete et soins d’une candidose muqueuse, digestive ou génitale associée.
B/ Traitement local
Savons appropriés
Les savons surgras ou alcalins (savon Hydralin®), la désacidification de l’eau (par le bicarbonate de sodium, sachets d’Hydralin®) utilisés pour la toilette de la peau ou des muqueuses ont un effet apaisant.
En cas de surinfection bactérienne ou de suintement
Si les lésions sont suintantes ou surinfectées, des antiseptiques locaux doux peuvent être utilisés : dérivés iodés (Bétadine® solution dermique), chlorexidine aqueuse…
Antifongiques
On utilise des antifongiques locaux dont les formes (lait, poudre, gel, lotion…) ne favorisent pas la macération. Il sont appliqués deux fois par j pendant 3 semaines
C/ Traitement par voie orale
Le kétoconazole (Nizoral®) peut être prescrit dans les candidoses cutanées ; il existe sous forme de gélules et de suspension orale.
La surveillance du traitement par Nizoral® comporte une surveillance régulière du bilan hépatique, en pratique avant traitement, au 15e jour, puis toutes les 4 semaines jusqu’à la fin du traitement.
Pour plus d’informations, voir l’article candidose
Eczema des aisselles
L’eczema allergique résulte d’un contact avec un allergène provoquant un exema, le plus souvent des déodorants, antitranspirants, cremes, crèmes dépilatoires, mousses à raser, parfums…
Voir l’article eczema des aisselles
Irritation
Elle est souvent le fait d’une toilette trop méticuleuse, de l’application d’antiseptiques irritants (Dakin*…), de frottements, de bains de mer répétés, de cosmétiques ou par le contact accidentel avec une substance caustique (eau de Javel…). L’irritation est souvent rouge brillant, fripé avec parfois des vésicules voire des plaies et accompagné d’ une sensation de brulure
Autres diagnostics plus rares dans les aisselles :
dermite séborrhéique
psoriasis
herpes
impetigo
Maladie de Verneuil ou hidradenite
Maladie de peau rares
La maladie de Hailey-Hailey
est une dermatose héréditaire rare autosomique dominante, provoquant de façon récurrente des vésicules voire de bulles sur le cou, les creux axillaires et l’aine groupées en placards bien limités, parcourus de fissures en rhagades parallèles très caractéristiques. Le traitement passe par unassèchement des plis pour limiter les poussées et le risque d’infections bactériennes, mycosiques et virales. L’excision chirurgicale des plis atteints suivie de greffe de peau est souvent le seul traitement efficace.
Le pemphigus végétant
forme rare de pemphigus touchant les grands plis, y donnant des rougeurs végétantes et bourgeonnantes.
Syphilis
La syphilis dans sa phase secondaire peut donner des plaques multiples, gonflées et érosives, parfois végétantes dans les plis, les syphilides.
Histiocytose langerhansienne
maladie liée à une accumulation dans la peau de cellules de Langerhans. Elle donne des surélévations de peau croûteuses et purpuriques, prédominant derrière les oreilles, voire de fesses et de l’aine.
Erythème nécrolytique migrateur
atteinte cutanée due au glucagonome, une tumeur maligne du pancréas. Il donne des plaques rouges surélevées et squameuses d’extension centrifuge dont la bordure est croûteuse ou érosive et laissant une cicatrice pigmentée.
pustulose sous cornée de Sneddon Wilkinson
est une dermatose neutrophilique, caractérisée par la présence de globules blancs appelés polynucléaires neutrophiles dans la peau. Elle donne des pustules ou des bulles superficielles, flasques pouvant comporter un niveau liquidien caractéristique appelé pustule à hypopion. Les pustules et bulles sont groupées en dessinant des arcs ou des anneaux ou circinés principalement sur le tronc, à la racine des membres et dans les aisselles, l’aine…
etc.
Téléchargez le guide complet
INTERTRIGO – ROUGEURS DES PLIS
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

