Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 24 avril 2026
Soins quotidiens de l’eczéma atopique : le guide complet du dermatologue
L’eczéma atopique est une maladie chronique. Elle n’est pas guérissable dans le sens strict du terme, mais elle est contrôlable — et très bien contrôlable pour la majorité des patients, à condition d’adopter des soins quotidiens rigoureux et adaptés. C’est précisément ce que les dermatologues appellent le traitement de fond ou traitement d’entretien : l’ensemble des gestes et habitudes qui, pratiqués tous les jours même en dehors des poussées, permettent de réduire leur fréquence, leur intensité et leur impact sur la qualité de vie.
Ce traitement de fond repose sur deux piliers complémentaires et inséparables : lutter contre la sécheresse cutanée, qui fragilise la barrière cutanée et abaisse le seuil de déclenchement des poussées, et réduire l’exposition aux facteurs irritants et allergènes qui constituent les déclencheurs les plus fréquents. Les recommandations les plus récentes de l’American Academy of Dermatology (2023) placent ces deux axes au cœur de toute prise en charge, avec un niveau de preuve fort pour l’utilisation des émollients.
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire
- Comprendre la barrière cutanée atopique
- Lutter contre la sécheresse cutanée
- Réduire les contacts avec les allergènes et irritants
- Vigilance infectieuse : l’herpès et le syndrome de Kaposi-Juliusberg
- Gérer les poussées
- Questions fréquentes
Comprendre la barrière cutanée atopique
L’eczéma atopique n’est pas simplement une allergie : c’est avant tout une maladie de la barrière cutanée. La peau des personnes atopiques présente des anomalies structurelles et fonctionnelles du stratum corneum — la couche superficielle de l’épiderme — liées en grande partie à des mutations ou variants du gène de la filaggrine, une protéine essentielle à la formation des facteurs naturels d’hydratation. Cette barrière défectueuse laisse passer les allergènes, les irritants et les micro-organismes plus facilement, et perd de l’eau plus rapidement — c’est la perte insensible en eau transépidermique (TEWL) augmentée, mesurable et documentée dans toutes les études sur l’atopie.
C’est pourquoi l’hydratation quotidienne n’est pas un luxe : c’est une thérapeutique à part entière, documentée par les guidelines internationaux (AAD 2023, EuroGuiDerm 2022) avec un niveau de preuve fort et une recommandation systématique.
Le moment le plus efficace pour appliquer un émollient est dans les deux minutes suivant le séchage après le bain ou la douche. L’épiderme encore légèrement humide est plus perméable : l’émollient pénètre mieux et capte l’humidité résiduelle dans le stratum corneum. Passé ce délai, l’eau s’évapore et la fenêtre d’efficacité optimale se referme. Ce geste simple, appliqué chaque jour, est l’un des plus rentables de tout le traitement de fond.
Lutter contre la sécheresse cutanée
Les règles du bain et de la douche
L’eau — et particulièrement l’eau chaude — est paradoxalement un facteur d’aggravation de la sécheresse cutanée chez l’atopique si le bain ou la douche est trop chaud, trop long, ou non suivi d’une application immédiate d’émollient. La chaleur dilate les vaisseaux et provoque une vasodilatation qui aggrave le prurit ; l’eau chaude dissout par ailleurs les lipides du film hydrolipidique naturel de la peau.
| Règle | Pourquoi c’est important |
|---|---|
| Eau tiède, jamais chaude (max. 37°C) | L’eau chaude aggrade le prurit, dilate les vaisseaux et désorganise le film lipidique cutané |
| Durée courte : 5 à 10 minutes maximum | Au-delà, la macération altère la barrière cutanée même avec de l’eau tempérée |
| Savon surgras sans parfum, ou syndet (pain sans savon) | Le savon classique à pH alcalin altère les enzymes de la barrière cutanée et le microbiote ; les syndets à pH acide respectent mieux l’enveloppe cutanée |
| Se sécher en tamponnant, sans frotter | Le frottement crée une irritation mécanique et stimule la libération de cytokines prurigènes |
| Appliquer l’émollient dans les 2 minutes après séchage, sur peau encore légèrement humide | Fenêtre d’efficacité maximale pour l’hydratation transépidermique |
Concernant les additifs de bain (huiles, avoine colloïdale, amidon), les recommandations internationales restent prudentes. Les données cliniques disponibles ne permettent pas de conclure à un bénéfice démontré des additifs de bain par rapport à l’eau seule suivie d’un émollient directement appliqué — la quantité de produit déposée sur la peau par un additif est bien inférieure à celle d’une application directe. Ces produits peuvent néanmoins améliorer le confort subjectif du bain et constituent des options douces sans risque particulier.
Les bains de Dakin dilué ou d’eau de Javel diluée (bleach baths) à très faible concentration (0,005 % de chlore actif, soit environ 2 cuillères à soupe d’eau de Javel à 2,6 % pour une baignoire de 150 L) peuvent être utilisés en cas de colonisation bactérienne récurrente à Staphylococcus aureus, qui aggrave fréquemment les poussées d’eczéma. Ils réduisent la charge bactérienne cutanée sans altérer la barrière. Leur usage doit rester ponctuel (1 à 2 fois par semaine) et se faire sur prescription médicale.
L’émollient : la clé de voûte du traitement de fond
L’émollient doit être appliqué au moins une fois par jour — idéalement deux fois — sur l’ensemble du corps, y compris les zones qui ne présentent pas de lésions actives. Il ne s’agit pas de traiter les plaques mais de restaurer et maintenir la barrière cutanée en continu, pour abaisser le seuil de déclenchement des poussées. Les lignes directrices canadiennes recommandent une application quotidienne, les recommandations internationales au moins deux fois par jour.
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Le choix de l’émollient repose sur la tolérance personnelle, la saison, et la localisation. La règle générale est : plus la peau est sèche, plus le produit doit être occlusif.
| Forme galénique | Texture | Indications préférentielles |
|---|---|---|
| Lotion / lait émollient | Légère, aqueuse | Peaux modérément sèches, été, zones peu atteintes, grands enfants |
| Crème émolliente | Intermédiaire | Usage quotidien universel, toutes saisons ; meilleur compromis tolérance/efficacité |
| Pommade / cold-cream | Grasse, très occlusive | Peaux très sèches, hiver, zones d’hyperkératose ; nourrissons |
| Beurre, huile végétale (tournesol, onagre) | Variable selon usage | Complément, massage ; pas d’ingrédients potentiellement sensibilisants |
Ce qu’il faut éviter dans un émollient pour peau atopique : les parfums (première cause d’allergie de contact chez l’atopique), les conservateurs potentiellement sensibilisants (méthylisothiazolinone, parabènes à titre de précaution), et les protéines végétales susceptibles d’induire une sensibilisation croisée (arachide, avoine chez les enfants allergiques). Les émollients dits « sans parfum ni conservateur » sont préférables.
Une erreur fréquente est d’appliquer des quantités trop faibles d’émollient. Les dermatologues recommandent des quantités généreuses — pour un adulte, l’équivalent de 250 à 500 g d’émollient par semaine n’est pas excessif pour une application corps entier deux fois par jour. Les familles d’enfants atopiques doivent savoir qu’un pot de crème doit être renouvelé fréquemment, et non ménagé. La prescription ou la recommandation d’un grand conditionnement économique est un geste médical important.
Réduire les contacts avec les allergènes et irritants
Cadre de vie et environnement intérieur
L’environnement intérieur constitue la principale source d’exposition aux acariens de la poussière de maison (Dermatophagoides pteronyssinus et D. farinae), qui sont les pneumallergènes les plus fréquemment sensibilisants dans l’eczéma atopique de l’enfant. Quelques mesures simples permettent de réduire significativement cette exposition :
- Suppression du tabagisme dans toutes les pièces fréquentées par l’enfant et dans la voiture. La fumée de tabac est un irritant direct de la barrière cutanée et un aggravant documenté de l’atopie ;
- Réduire au maximum les sources d’accumulation de poussière : moquettes, tentures, peluches (laver régulièrement ces dernières à 60°C pour éliminer les acariens) ;
- Ne pas surchauffer les pièces (idéalement max. 19°C) et aérer et aspirer fréquemment — les acariens prolifèrent dans la chaleur et l’humidité ;
- Éviter les pièces humides avec des moisissures, qui peuvent être une source d’allergènes fongiques ;
- Animaux de compagnie : les poils d’animaux sont des allergènes potentiels majeurs (chats en particulier). En cas de sensibilisation prouvée, l’éviction est nécessaire — mais le conseil est nuancé si aucune sensibilisation n’est documentée, car l’exposition précoce avant 1 an pourrait être protectrice selon certaines données récentes.
| Allergène / irritant | Source principale | Mesure recommandée |
|---|---|---|
| Acariens de la poussière (D. pteronyssinus) | Moquettes, literie, peluches, canapés | Housse anti-acariens sur matelas et oreillers ; lavage à 60°C de la literie ; aspiration fréquente |
| Tabac | Fumée active et passive | Suppression totale dans les pièces et la voiture |
| Allergènes animaux (chat, chien, rongeurs) | Poils, squames, salive | Éviction en cas de sensibilisation documentée ; ne pas introduire un animal chez un enfant atopique sans bilan préalable |
| Moisissures | Salles de bain humides, sous-sols | Traiter les infiltrations, ventiler, éviter les pièces contaminées |
| Parfums et conservateurs | Produits cosmétiques, détergents, lingettes | Produits « sans parfum » ; tester les nouveaux produits sur une petite zone |
| Chlore (piscine) | Eau traitée | Rinçage immédiat après la baignade et application d’émollient |
Vêtements et lessive
Le contact direct des textiles avec la peau est une source permanente d’irritation mécanique et chimique chez l’atopique. Les recommandations pratiques sont :
- Préférer le coton (et la soie) à la laine et aux fibres synthétiques — plus douces, mieux tolérées, évitant l’électricité statique aggravante ;
- Laver les vêtements avec une lessive sans parfum, sans assouplissant, sans phosphates — les résidus de lessive et d’assouplissant restent dans les fibres du tissu et sont en contact continu avec la peau ;
- Bien rincer le linge — un cycle de rinçage supplémentaire est souvent utile ;
- Couper les étiquettes des vêtements et s’assurer que les coutures ne sont pas en relief contre la peau ;
- Lors des poussées, préférer des vêtements amples qui ne compriment pas les zones atteintes.
Alimentation et diversification chez le nourrisson
Le rôle des allergènes alimentaires dans l’eczéma atopique est réel mais souvent surestimé par les familles. Chez le nourrisson, les allergènes alimentaires les plus fréquemment impliqués sont le lait de vache, l’œuf, l’arachide, le blé et le soja. Cependant, tous les eczémas ne sont pas alimentaires, et les évictions alimentaires larges non justifiées par un bilan allergologique sérieux peuvent être délétères pour la croissance et générer des carences.
Les recommandations actuelles pour la diversification alimentaire de l’enfant à risque atopique soulignent l’importance :
- De commencer la diversification vers 4 à 6 mois (ni trop tôt ni trop tard) ;
- D’introduire un aliment nouveau par semaine pour identifier un éventuel allergène déclenchant ;
- D’éviter les œufs et l’arachide avant un an chez les enfants à haut risque atopique, ou de les introduire progressivement sous surveillance selon le profil de risque ;
- Chez les enfants déjà sensibilisés à un aliment (test cutané positif), toute éviction alimentaire stricte doit être prescrite et suivie par un allergologue.
Les données scientifiques récentes suggèrent que l’allaitement maternel exclusif pendant les 4 à 6 premiers mois est associé à une réduction modeste du risque de développer un eczéma atopique chez les enfants à haut risque génétique. L’allaitement reste conseillé pour de nombreuses autres raisons, mais ne garantit pas l’absence d’eczéma — et n’interdit pas d’introduire d’autres aliments selon les recommandations de l’OMS.
Vaccination de l’enfant atopique
Les vaccinations ne sont pas contre-indiquées chez l’enfant atopique. Elles doivent être réalisées selon le calendrier vaccinal habituel, sans restriction liée à l’atopie. Une seule précaution pratique s’impose : éviter de vacciner lors d’une poussée d’eczéma active — non par risque de complication grave, mais parce que la réponse immunitaire en phase inflammatoire peut être modifiée et que la poussée risque d’être imputée à tort au vaccin, générant une méfiance injustifiée. On attend donc le retour en phase calme pour programmer l’injection.
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes des problèmes
– Les traitements…
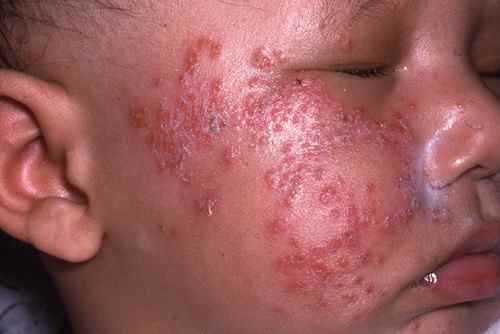
Vigilance infectieuse : l’herpès et le syndrome de Kaposi-Juliusberg
La peau atopique, fragilisée dans sa barrière, est beaucoup plus vulnérable aux infections. Les deux infections bactériennes les plus fréquentes sont la surinfection à Staphylococcus aureus (impetiginisation des plaques d’eczéma) et les infections streptococciques. Mais la complication la plus redoutable est virale.
Pour les jeunes enfants atopiques, le contact avec une personne ayant un « bouton de fièvre » (herpès labial à HSV-1) représente un danger réel. Le virus herpès simplex peut en effet se disséminer sur la peau eczémateuse — dont la barrière défectueuse offre de multiples portes d’entrée — et provoquer un tableau grave appelé syndrome de Kaposi-Juliusberg (ou eczéma herpeticum).
Ce syndrome se manifeste par une éruption brutale et extensive de vésicules à empreinte centrale ombiliquée, souvent groupées, accompagnées de fièvre, d’altération de l’état général, et parfois d’adénopathies. Il s’agit d’une urgence médicale nécessitant un traitement antiviral systémique (aciclovir intraveineux en milieu hospitalier pour les formes sévères, oral pour les formes modérées) sans délai. Le risque est la dissémination viscérale du virus. Les parents d’enfants atopiques doivent être informés de cette complication et alertés sur la nécessité d’éviter tout contact entre leur enfant et une personne présentant un herpès labial actif.
Gérer les poussées : rappel des principes
Le traitement de fond décrit ici vise à espacer les poussées et à en réduire l’intensité. Mais les poussées surviennent malgré tout, et leur traitement curatif repose sur d’autres outils :
- Les dermocorticoïdes topiques — pilier du traitement des poussées depuis des décennies, efficaces et bien tolérés en usage discontinu — restent la référence selon les recommandations AAD 2023 (forte recommandation) ;
- Les inhibiteurs de la calcineurine topiques (tacrolimus, pimécrolimus) — alternatives aux dermocorticoïdes, particulièrement utiles sur le visage, les paupières et les plis ;
- Les inhibiteurs de PDE-4 (crisaborole) et les inhibiteurs de JAK topiques (ruxolitinib, delgocitinib) — molécules plus récentes disponibles pour les formes modérées ;
- Pour les formes modérées à sévères de l’adulte et de l’enfant : le dupilumab (biothérapie anti-IL-4/IL-13), approuvé dès 6 mois, ou les inhibiteurs de JAK systémiques (abrocitinib, baricitinib, upadacitinib) — à discuter en consultation spécialisée.
La règle d’or en cas de poussée reste la même depuis toujours : ne pas tarder à traiter. Plus le traitement anti-inflammatoire est appliqué tôt lors d’une poussée débutante, plus il est efficace et plus les quantités nécessaires sont faibles.
Questions fréquentes sur les soins de l’eczéma atopique
Faut-il baigner un enfant atopique tous les jours ?
Oui, un bain ou une douche quotidien(ne) est recommandé(e), à condition de respecter les règles : eau tiède (max. 37°C), durée courte (5 à 10 minutes), savon surgras sans parfum, séchage par tamponnement et application immédiate d’émollient dans les deux minutes qui suivent. Sans l’application d’émollient juste après, le bain peut paradoxalement aggraver la sécheresse cutanée par évaporation.
Quelle crème hydratante choisir pour une peau atopique ?
Il n’existe pas de produit universellement supérieur — les recommandations AAD 2023 confirment qu’aucun émollient ni ingrédient unique ne peut être recommandé sur la base des preuves disponibles. Ce qui compte davantage que la composition exacte, c’est la régularité de l’application, la quantité utilisée (généreuse) et l’absence de parfum et de conservateurs potentiellement sensibilisants. Une crème bien tolérée et appliquée deux fois par jour est bien supérieure à une crème « spécialisée » appliquée de façon irrégulière.
Les animaux de compagnie aggravent-ils l’eczéma ?
Pas systématiquement. Seules les personnes ayant une sensibilisation démontrée (test cutané ou IgE spécifiques positifs) aux squames ou poils de cet animal bénéficieront d’une éviction. En l’absence de sensibilisation documentée, l’éviction n’est pas médicalement justifiée. Certaines données suggèrent même qu’une exposition précoce aux animaux avant l’âge d’un an pourrait être protectrice — question encore débattue. Le bilan allergologique est indispensable avant toute décision d’éviction.
Peut-on faire vacciner un enfant atopique ?
Oui. Les vaccinations sont fortement recommandées et ne sont pas contre-indiquées par l’eczéma atopique. La seule précaution pratique est d’éviter de vacciner pendant une poussée active et de préférer une période de stabilité cutanée pour éviter toute confusion entre réaction post-vaccinale et aggravation de l’eczéma.
Qu’est-ce que le syndrome de Kaposi-Juliusberg et comment l’éviter ?
C’est une dissémination du virus herpès simplex sur la peau atopique, provoquant une éruption brutale de vésicules ombiliquées avec fièvre — une urgence médicale. On l’évite en empêchant tout contact entre l’enfant atopique et une personne ayant un herpès labial actif (« bouton de fièvre »). Si des lésions vésiculeuses inhabituelles, groupées, avec fièvre apparaissent, il faut consulter en urgence sans délai.
Voir aussi :
— Herpès labial
— Crèmes à la cortisone
— La peau : structure et fonctions
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Références scientifiques
- Sidbury R, Alikhan A, Bercovitch L, et al. Guidelines of care for the management of atopic dermatitis in adults with topical therapies. J Am Acad Dermatol. 2023;89(1):e1-e20. doi:10.1016/j.jaad.2022.12.029. PubMed 36641009
- Wollenberg A, Kinberger M, Arents B, et al. European guideline (EuroGuiDerm) on atopic eczema – part II: non-systemic treatments and treatment recommendations for special AE patient populations. J Eur Acad Dermatol Venereol. 2022;36(11):1904-1926. doi:10.1111/jdv.18429. PubMed 36056736
- Chu DK, Schneider L, Asiniwasis RN, et al. Atopic dermatitis (eczema) guidelines: 2023 AAAAI/ACAAI Joint Task Force on Practice Parameters. J Allergy Clin Immunol. 2024;153(6):1456-1498. doi:10.1016/j.jaci.2024.01.023. PubMed 38551683
- Chiang C, Eichenfield LF. Quantitative assessment of combination bathing and moisturizing regimens on skin hydration in atopic dermatitis. Pediatr Dermatol. 2009;26(3):273-278. doi:10.1111/j.1525-1470.2009.00911.x. PMC 2762386
- Pileta Frometa A et al. Should emollients be recommended for the prevention of atopic dermatitis? New evidence and current state of knowledge. Int J Environ Res Public Health. 2024;21(2):199. doi:10.3390/ijerph21020199. PMC 10856443
- Maarouf M, Hendricks AJ, Shi VY. Bathing and associated treatments in atopic dermatitis. Am J Clin Dermatol. 2019;20(1):45-57. doi:10.1007/s40257-018-0392-z. PubMed 27913962
- Brough HA, Nadeau KC, Sindher SB, et al. Epicutaneous sensitization in the development of food allergy: what is the evidence and how can this be prevented? Allergy. 2020;75(9):2185-2205. doi:10.1111/all.14322. PubMed 32249416
- Leung DY. Why is eczema herpeticum unexpectedly rare? Antiviral Res. 2013;98(2):153-157. doi:10.1016/j.antiviral.2013.02.010. PubMed 23435053
Mis à jour le 24 avril 2026 par Dr Ludovic Rousseau
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

