Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 21 avril 2026
Érythème pigmenté fixe : la toxidermie médicamenteuse qui revient toujours au même endroit
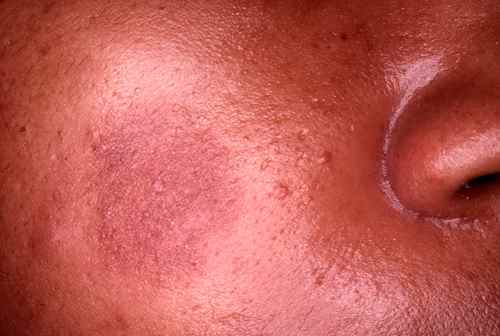
L’érythème pigmenté fixe — ou Fixed Drug Eruption (FDE) en anglais — est une réaction cutanée médicamenteuse à la fois fascinante et déroutante. Fascinante, parce que la lésion réapparaît systématiquement au même endroit à chaque prise du médicament incriminé — d’où le qualificatif de « fixe ». Déroutante, parce qu’elle laisse souvent une tache foncée durable sur la peau, que les patients attribuent parfois à tort à une brûlure ou à une allergie de contact. Comprendre ce mécanisme, identifier le médicament responsable et l’éviter définitivement : voilà l’essentiel de la démarche thérapeutique.
Vous avez une plaque foncée récidivante après la prise d’un médicament ?
Ne laissez pas persister une toxidermie non diagnostiquée. Consultez le Dr Ludovic Rousseau, dermatologue à Bordeaux, pour un bilan complet et l’identification du médicament en cause.
Sommaire
- Définition et épidémiologie
- Médicaments en cause
- Mécanisme immunologique
- Signes cliniques et localisations
- Formes cliniques particulières
- Évolution et risque de récidive
- Examens complémentaires et diagnostic
- Traitement et prévention
- Questions fréquentes
Définition et épidémiologie
L’érythème pigmenté fixe est une toxidermie bien individualisée, décrite pour la première fois en 1889 et nommée par le dermatologue français Brocq dès 1894 sous le terme d’« éruption érythémato-pigmentée fixe ». Elle se définit par la récurrence, au même site anatomique exact, d’une ou plusieurs plaques érythémateuses à chaque réexposition au médicament responsable. Cette constance topographique est pathognomonique : aucune autre réaction médicamenteuse cutanée ne se reproduit aussi fidèlement au même endroit.
L’érythème pigmenté fixe représente une proportion significative des toxidermies observées en consultation de dermatologie, notamment dans les pays où l’automédication est fréquente. Il touche preferentiellement l’adulte jeune entre 35 et 60 ans, mais peut survenir à tout âge, y compris chez l’enfant chez qui il représente 14 à 22 % des éruptions médicamenteuses.
Médicaments en cause
La liste des médicaments susceptibles de provoquer un érythème pigmenté fixe est longue, mais certaines familles sont nettement surreprésentées. Le délai entre la première prise et l’apparition des lésions est de 1 à 3 semaines. En cas de réintroduction (récidive), ce délai se réduit considérablement, souvent à moins de 48 heures, voire quelques heures seulement — le temps pour les lymphocytes T mémoires résidents de se réactiver.
| Classe médicamenteuse | Exemples fréquents | Localisations préférentielles |
|---|---|---|
| Anti-inflammatoires non stéroïdiens (AINS) | Ibuprofène, kétoprofène, naproxène, piroxicam | Tronc, membres |
| Sulfamides antibactériens | Cotrimoxazole (triméthoprime-sulfaméthoxazole) | Lèvres, muqueuse génitale, visage |
| Cyclines (tétracyclines) | Doxycycline, minocycline | Muqueuse génitale (pénienne surtout) |
| Anticonvulsivants | Phénytoïne, carbamazépine, phénobarbital | Atteinte généralisée, multifocale |
| Antalgiques/antipyrétiques | Aspirine, paracétamol | Tronc, membres sans atteinte muqueuse |
| Barbituriques | Phénobarbital | Variable, souvent multifocale |
| Antihistaminiques H1 | Loratadine, phéniramine | Variable |
À retenir sur la relation topographie–médicament
Une atteinte génitale isolée oriente fortement vers les cyclines. Une atteinte du tronc et des membres sans muqueuse évoque plutôt les antalgiques (paracétamol, aspirine, AINS). Une atteinte labiale ou buccale fait suspecter les sulfamides. Une forme généralisée doit faire évoquer les anticonvulsivants.
Mécanisme immunologique : pourquoi toujours au même endroit ?
La question que posent inévitablement les patients — « pourquoi ça revient exactement là ? » — trouve une réponse dans un mécanisme immunologique remarquable. Lors de la première exposition au médicament, une réaction immunitaire se développe localement dans la peau, faisant intervenir des lymphocytes T cytotoxiques CD8+. Ces lymphocytes, une fois la réaction passée, ne retournent pas dans la circulation systémique : ils restent en « veille » dans l’épiderme et le derme des sites lésionnels antérieurs, sous forme de lymphocytes T résidents mémoires (Tissue-Resident Memory T cells, Trm).
Lors d’une réexposition au médicament, ces Trm se réactivent très rapidement sur place, libèrent des cytokines pro-inflammatoires — interféron-gamma, TNF-alpha, perforine — et déclenchent une réaction d’interface cytotoxique sur les kératinocytes de la zone précédemment touchée. C’est ce mécanisme de « mémoire épidermique localisée » qui explique la fixité topographique des lésions et la rapidité des récidives.
L’histopathologie reflète fidèlement ce mécanisme : on retrouve une dermatite de l’interface avec vacuolisation de la basale, nécrose kératinocytaire, bulle sous-épidermique dans les formes bulleuses, et un infiltrat mononucléé périvasculaire modéré. La pigmentation résiduelle résulte de l’incontinence pigmentaire secondaire à la destruction des mélanocytes basaux et au dépôt de mélanine dans le derme superficiel.
Signes cliniques et localisations
La lésion élémentaire de l’érythème pigmenté fixe est une plaque érythémateuse arrondie ou ovalaire, bien délimitée, de taille variant de quelques millimètres à plusieurs centimètres, parfois centrée par une zone plus sombre ou violacée. Elle est souvent légèrement œdémateuse au début et peut s’accompagner de brûlures locales, de prurit ou de douleurs.
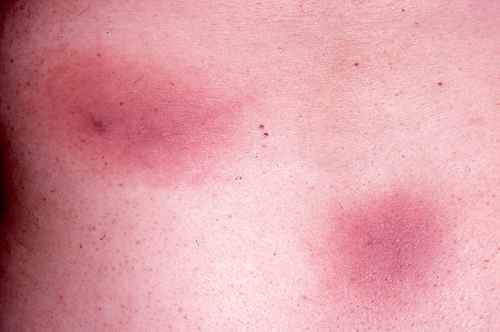
Les localisations préférentielles sont :
- Les muqueuses génitales — sans conteste le site le plus fréquent, notamment la muqueuse pénienne chez l’homme, donnant l’alarme d’une IST à tort ;
- Les lèvres et la muqueuse buccale — surtout avec les sulfamides ;
- Les mains et les extrémités ;
- Le tronc et les membres — souvent avec les antalgiques ;
- Plus rarement : le visage, la langue, le dos des pieds.
La pigmentation résiduelle brun-ardoisé, voire violacée, qui persiste entre les poussées est plus marquée chez les phototypes foncés. Elle peut durer de plusieurs semaines à plusieurs mois, parfois de façon quasi permanente chez les sujets à peau foncée. Chez les phototypes clairs, cette pigmentation est moins intense et peut être quasi absente.
Formes cliniques particulières
Plusieurs variantes cliniques méritent d’être connues, car elles peuvent compliquer le diagnostic ou le pronostic :
| Forme clinique | Description | Points d’attention |
|---|---|---|
| Forme vésiculeuse ou bulleuse localisée | Vésicule ou bulle centrale sur la plaque érythémateuse | Peut mimer un herpès génital — ne pas confondre |
| Érythème pigmenté fixe bulleux généralisé (GBFDE) | Confluences de bulles sur de larges surfaces >10 % du corps | Urgence : peut mimer un syndrome de Lyell (TEN) — hospitalisation obligatoire |
| Forme non pigmentante | Plaques érythémateuses symétriques sans pigmentation résiduelle | Rare, souvent associée à la pseudoéphédrine |
| Forme multifocale | Nombreuses plaques à des localisations multiples | Anticonvulsivants en cause ; risque de GBFDE |
Urgence dermatologique à connaître
En cas de forme bulleuse étendue (plus de 10 % de la surface corporelle), l’érythème pigmenté fixe peut ressembler cliniquement à un syndrome de Lyell (nécrolyse épidermique toxique). Cette situation impose une hospitalisation immédiate. L’arrêt du médicament en cause reste la priorité absolue.
Évolution et risque de récidive
Après l’arrêt du médicament responsable, les lésions évoluent favorablement en quelques jours à deux semaines. L’érythème s’estompe, la bulle éventuelle se dégonfle et se réépithélialise, mais la pigmentation brun-ardoisé reste, parfois très longtemps. À chaque nouvelle récidive — c’est-à-dire à chaque nouvelle prise du médicament incriminé — deux phénomènes s’observent :
- Les lésions préexistantes « se rallument » et s’intensifient ;
- De nouvelles plaques peuvent apparaître en des sites jusqu’alors indemnes, les lésions pouvant donc se multiplier au fil des récidives.
Ce caractère cumulatif et potentiellement aggravant à chaque réexposition rend l’éviction définitive du médicament impérative. Il ne s’agit pas d’un simple caprice allergique : des formes sévères peuvent survenir à l’occasion d’une réexposition imprudente.
Examens complémentaires et diagnostic
Le diagnostic d’érythème pigmenté fixe est avant tout clinique, reposant sur la triade : lésion(s) érythémateuse(s) arrondie(s) bien délimitée(s) — récurrence au même site — contexte médicamenteux. Il n’existe pas d’examen biologique spécifique.
La biopsie cutanée n’est pas systématiquement indispensable, mais reste utile dans les formes atypiques ou bulleuses sévères. Elle montre une dermatite d’interface avec vacuolisation de la couche basale, des nécroses kératinocytaires éparses, parfois une bulle sous-épidermique (dans les formes bulleuses), et un infiltrat lymphocytaire mononucléé modéré à prédominance périvasculaire. L’aspect est proche de celui d’un syndrome de Stevens-Johnson ou de Lyell, ce qui illustre la parenté physiopathologique de ces entités — toutes étant des réactions d’interface cytotoxiques médicamenteuses.
Les patch-tests sur peau lésée antérieure (tests épicutanés réalisés sur le site cicatriciel des anciennes plaques) permettent de confirmer le médicament en cause avec une bonne spécificité. Ils s’avèrent particulièrement utiles lorsque plusieurs médicaments ont été pris simultanément. Ces tests exploitent la présence des lymphocytes T résidents mémoires (Trm) encore présents dans le site cicatriciel, et sont ainsi positifs à des concentrations qui n’activeraient pas la peau saine.
Diagnostic différentiel : ne pas confondre avec…
• Un herpès génital (notamment pour les atteintes génitales bulleuses — l’anamnèse médicamenteuse est clé)
• Un érythème polymorphe (lésions en cibles, contexte infectieux herpétique ou mycoplasme)
• Un syndrome de Lyell pour les formes bulleuses étendues
• Une vascularite ou une lésion pigmentée tumorale pour les formes pigmentées anciennes isolées
Traitement et prévention
Il n’existe pas de traitement spécifique de l’érythème pigmenté fixe au-delà de l’éviction définitive du médicament responsable. C’est là l’essentiel et l’impératif absolu de la prise en charge.
| Mesure | Détail pratique |
|---|---|
| Arrêt immédiat du médicament | Dès la suspicion diagnostique, sans attendre la confirmation |
| Certificat de contre-indication | Le dermatologue remet un document écrit précisant le médicament à éviter à vie, à montrer à tout prescripteur et pharmacien |
| Déclaration en pharmacovigilance | Toute toxidermie médicamenteuse doit être signalée au Centre Régional de Pharmacovigilance |
| Traitement symptomatique local | Dermocorticoïdes en application locale pour réduire l’inflammation et l’inconfort lors de la phase aiguë |
| Antihistaminiques par voie orale | En cas de prurit associé, avec prudence pour certaines molécules (cétirizine, lévocétirizine) qui ont elles-mêmes été rapportées comme inductrices d’EPF |
| Hospitalisation | Obligatoire si forme bulleuse de plus de 10 % de la surface corporelle — prise en charge similaire aux grands brûlés |
Pour la pigmentation résiduelle, le dermatologue peut proposer, à distance de l’épisode aigu, des soins dépigmentants adaptés au phototype ou des conseils de photoprotection stricte pour éviter l’aggravation par le soleil des taches résiduelles.
Besoin d’identifier le médicament responsable ?
Le bilan d’une toxidermie médicamenteuse requiert une expertise dermatologique spécialisée. Le Dr Rousseau réalise ce bilan et vous délivre le document de contre-indication indispensable.
Maillage thématique
Toxidermies et réactions médicamenteuses
Dermatoses pigmentées et diagnostics différentiels
Questions fréquentes sur l’érythème pigmenté fixe
Pourquoi la tache réapparaît-elle toujours exactement au même endroit ?
C’est la caractéristique la plus intrigante de cette maladie. Des lymphocytes T cytotoxiques spécialisés (dits « résidents mémoires ») restent en permanence dans la peau aux sites des anciennes lésions, même après guérison apparente. À chaque nouvelle prise du médicament, ces cellules se réactivent sur place en quelques heures, provoquant la réapparition de la plaque au même endroit précis. C’est ce mécanisme de mémoire immunitaire locale qui rend l’érythème pigmenté fixe si reconnaissable.
La tache brune persistante va-t-elle disparaître ?
La pigmentation résiduelle brune ou ardoisée est liée à la destruction des cellules pigmentaires de la couche basale lors des poussées inflammatoires, et au dépôt de mélanine dans le derme superficiel. Chez les phototypes clairs, elle s’estompe en plusieurs semaines à quelques mois. Chez les phototypes plus foncés, elle peut persister beaucoup plus longtemps, voire indéfiniment. L’exposition solaire aggrave cette pigmentation : une photoprotection stricte (indice 50+) est indispensable sur les zones touchées. En l’absence de toute nouvelle récidive, la teinte s’atténue progressivement avec le temps.
Peut-on remplacer le médicament incriminé par un autre médicament de la même famille ?
Pas automatiquement. La réaction est spécifique du médicament ou parfois de la molécule active, mais pas nécessairement de toute la classe pharmacologique. Par exemple, une allergie au cotrimoxazole ne signifie pas forcément une allergie à tous les sulfamides. C’est précisément le rôle du patch-test en peau lésée et du bilan dermatologique spécialisé que d’identifier le(s) médicament(s) formellement contre-indiqué(s), afin de vous permettre d’utiliser sans risque des alternatives thérapeutiques.
Mon médecin généraliste a-t-il besoin d’être informé ?
Absolument, et c’est une priorité. Le dermatologue vous remet un certificat de contre-indication formelle précisant le médicament à éviter définitivement. Ce document doit être transmis à votre médecin traitant, à vos autres spécialistes et conservé dans votre carnet de santé. Il est aussi recommandé de le mentionner systématiquement en pharmacie. Chaque réexposition est en effet susceptible de provoquer une poussée plus sévère que la précédente.
Un enfant peut-il être touché par un érythème pigmenté fixe ?
Oui, même si l’adulte jeune est plus fréquemment concerné. Chez l’enfant, l’érythème pigmenté fixe représente entre 14 et 22 % des éruptions cutanées médicamenteuses. Les médicaments le plus souvent en cause chez les enfants sont les sulfamides, les AINS et le paracétamol. La démarche diagnostique et la prise en charge sont identiques à celles de l’adulte : identification du médicament responsable, éviction définitive, remise d’un document de contre-indication aux parents.
Voir aussi
Allergies cutanées aux médicaments — Lichen plan — Maladie de Bowen — Isotrétinoïne
Références scientifiques
- Sassolas B et al. — Érythème pigmenté fixe : à propos d’un cas — PubMed PMID 29178693 — Consulter sur PubMed
- Lipowicz S et al. — A Review of Fixed Drug Eruption with a Special Focus on Generalized Bullous Fixed Drug Eruption — Medicina 2021 ; 57(9) : 925 — PMID 34577848 — Consulter sur PubMed
- Shiohara T — Fixed drug eruption: pathogenesis and diagnostic tests — Curr Opin Allergy Clin Immunol. 2009 Aug;9(4):316-21 — Consulter sur PubMed
- Lakhoua G et al. — Érythème pigmenté fixe aux antihistaminiques H1 — Thérapie. 2014;69(3):243-4 — PMID 27393377 — Consulter sur PubMed
- Ramirez Andresen M et al. — Fixed Drug Eruptions in Malagasy Children — PMC12860391 — Consulter sur PubMed Central
Mis à jour le 21 avril 2026 par Dr Ludovic Rousseau, dermatologue à Bordeaux.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

