Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 24 avril 2026
Kyste pilonidal (sinus pilonidal) : causes, symptômes, chirurgie et prévention par épilation laser
Le kyste pilonidal — appelé plus précisément sinus pilonidal — est une infection chronique de la région sacro-coccygienne, cette zone de peau située tout en bas du dos, dans le sillon entre les fesses. Derrière ce nom un peu barbare se cache une réalité fréquente et parfois très invalidante : un poil incarné qui, au lieu de rester superficiel, s’enfonce dans les tissus sous-cutanés, déclenche une réaction inflammatoire, puis une infection — souvent récidivante, parfois destructrice. Le mot « pilonidal » résume parfaitement la chose : du latin pilus (poil) et nidus (nid). Un nid de poils, enkysté sous la peau.
Ce qui rend cette affection préoccupante, c’est moins son épisode initial — douloureux mais généralement accessible à la chirurgie — que sa fâcheuse tendance à récidiver et à se compliquer. Les surinfections successives peuvent creuser de véritables tunnels sous la peau, pouvant aller jusqu’à la région anale, et transformer ce qui n’était qu’un problème local en un véritable problème de santé publique. Le traitement est chirurgical, mais la prévention de la récidive — notamment par épilation laser — est un volet essentiel que l’on ne saurait négliger.
Ne tardez pas à consulter. Le Dr Ludovic Rousseau, dermatologue à Bordeaux, peut vous recevoir pour évaluer toute lésion cutanée périnéale ou interfessière suspecte, poser le diagnostic et vous orienter vers la prise en charge adaptée.
Sommaire
- Qu’est-ce que le kyste pilonidal ?
- Causes et mécanisme de formation
- Facteurs de risque
- Symptômes et présentation clinique
- Examens complémentaires
- Traitement chirurgical
- Soins post-opératoires
- Récidive et prévention
- Épilation laser : un outil précieux
- Questions fréquentes
Qu’est-ce que le kyste pilonidal ?
Le kyste pilonidal est une affection acquise de la peau de la région sacro-coccygienne — la peau en regard du coccyx et du sacrum, au creux du sillon interfessier. On préfère aujourd’hui parler de sinus pilonidal, car la lésion part d’un granulome à corps étranger autour d’un poil incarné, qui évolue secondairement vers un kyste puis vers un réseau de sinus cutanés communiquant avec l’extérieur par des orifices caractéristiques.
Il touche environ 1 % de la population masculine, avec un pic d’incidence autour de 20 ans. Les femmes sont beaucoup plus rarement atteintes (0,1 % de la population féminine). Cette prédominance masculine marquée s’explique par une pilosité plus dense et une tendance à la séborrhée plus importante, qui favorisent la pénétration des poils dans la peau. Sa prévalence en fait un véritable enjeu de santé publique, en particulier dans certaines professions exposant à la position assise prolongée.
Causes et mécanisme de formation
On a longtemps cru que le kyste pilonidal était d’origine congénitale — un vestige embryologique. Cette théorie est aujourd’hui abandonnée. Il est établi que la maladie pilonidale est entièrement acquise, résultant d’un enchaînement mécanique précis.
Lors de l’adolescence, les follicules pileux du sillon interfessier s’élargissent sous l’effet hormonal. Les frottements répétés — lors de la marche, de la position assise, des activités sportives — coupent les poils et créent des fragments courts, rigides, en forme de harpon. Ces fragments pénètrent dans la peau par les orifices folliculaires dilatés ou par microtraumatismes. Une fois sous la peau, ils déclenchent une réaction granulomateuse à corps étranger, inflammatoire et douloureuse. L’ensemble se surinfecte secondairement par des bactéries (principalement anaérobies), formant un abcès. Si l’abcès se draine vers l’extérieur, il crée un ou plusieurs orifices fistuleux sur le sillon interfessier, typiquement situés entre 4 et 8 cm de la marge anale. Ces orifices communiquent entre eux par des tunnels sous-cutanés — les sinus — qui peuvent s’étendre et se ramifier avec le temps.

L’examen anatomopathologique du contenu des kystes pilonidaux retrouve régulièrement des poils sectionnés — parfois libres, parfois en touffes — au sein de la cavité. Ces poils ne sont pas générés par la paroi du kyste ; ils sont capturés depuis l’extérieur. C’est ce mécanisme d’aspiration et de pénétration active des poils dans les tissus qui explique pourquoi le rasage seul (sans destruction définitive du follicule) ne prévient pas efficacement la récidive.
Facteurs de risque
| Facteur de risque | Mécanisme |
|---|---|
| Homme jeune (pic vers 20 ans) | Dilatation folliculaire hormonale à l’adolescence, pilosité dense |
| Pilosité dense (hypertrichose) | Augmentation du nombre de poils susceptibles de s’incarner |
| Obésité | Approfondissement du sillon interfessier, macération locale, frottements accrus |
| Position assise prolongée (bureau, voiture, camion…) | Pression mécanique continue sur le sillon interfessier, microtraumatismes répétés |
| Mauvaise hygiène locale | Favorise la colonisation bactérienne des follicules |
| Antécédents familiaux | Possible prédisposition génétique à la morphologie du sillon et à la densité pilaire |
Symptômes et présentation clinique
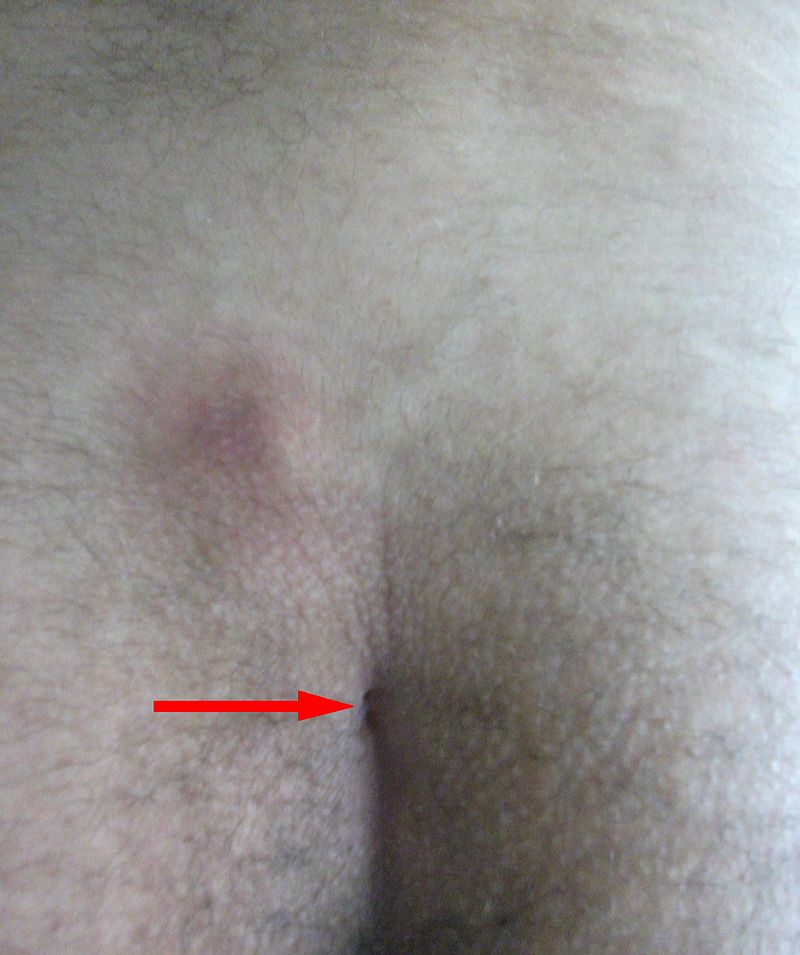
Le premier épisode de kyste pilonidal se manifeste typiquement par l’apparition brutale d’une boule rouge, chaude et douloureuse, dans le sillon interfessier ou sur le haut d’une fesse, chez un jeune homme poilu. La douleur peut être intense, aggravée par la position assise, et s’accompagne parfois de fièvre en cas d’abcès constitué.
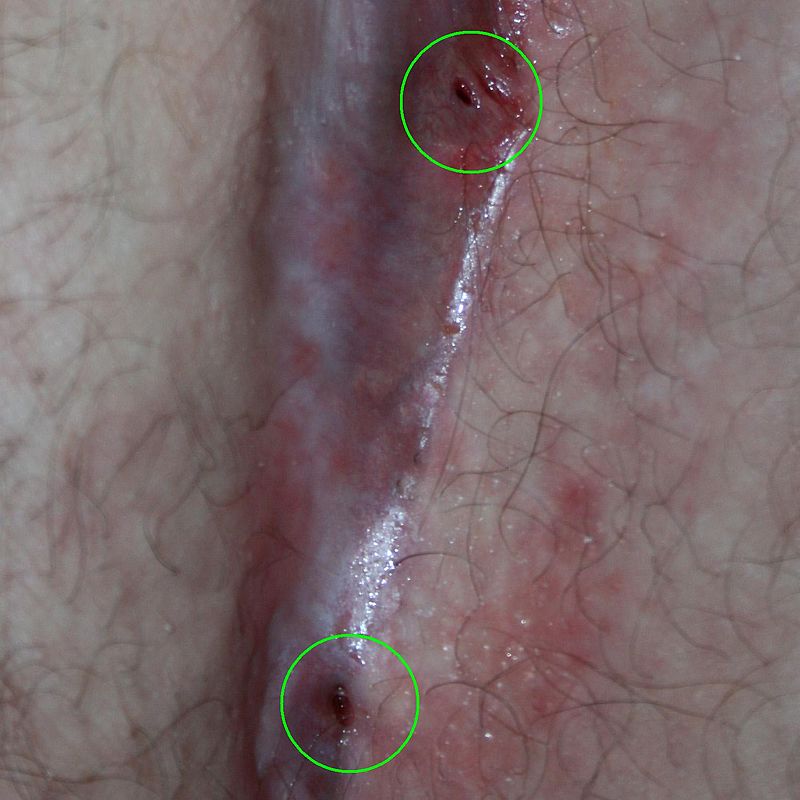
Le médecin recherche des petits orifices caractéristiques sur le sillon interfessier, situés entre 4 et 8 cm de l’anus, parfois surmontés de petites touffes de poils fins tendant à émerger des orifices — signe quasiment pathognomonique de la maladie pilonidale. L’abcès peut se fistuliser spontanément et laisser s’échapper des sérosités ou du pus. Des orifices secondaires plus distants peuvent apparaître avec le temps, reliés au foyer primitif par des tunnels sous-cutanés.
Un examen anorectal soigneux est indispensable pour éliminer une fistule anale — affection chirurgicale distincte qui peut mimer un sinus pilonidal. Dans la maladie pilonidale, le kyste reste le plus souvent extra-anal et l’anuscopie ne retrouve pas de cryptite.
Examens complémentaires
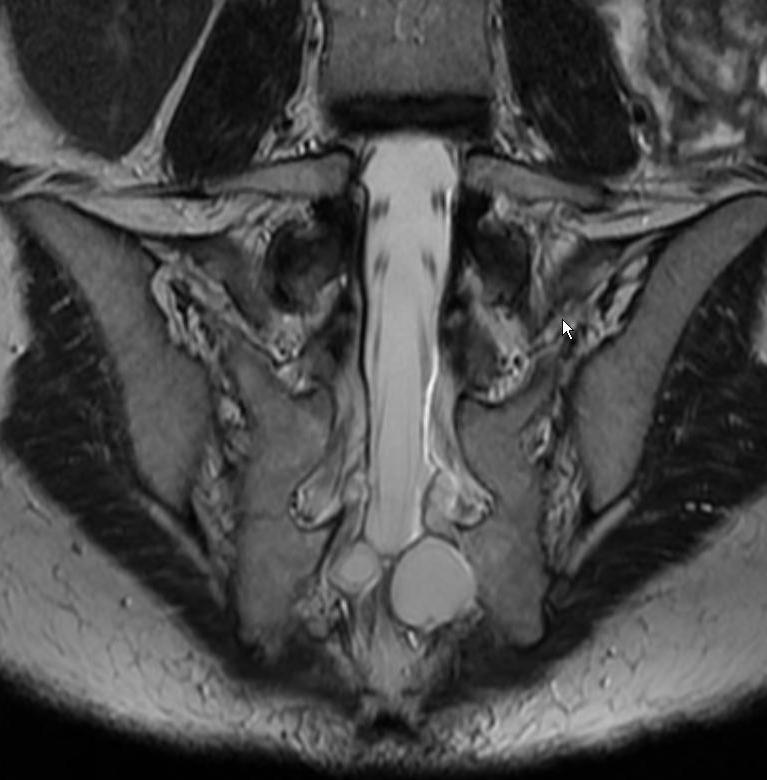
Dans la majorité des cas, le diagnostic est clinique et ne nécessite pas d’imagerie. En cas de doute sur l’extension du réseau fistuleux — en particulier pour éliminer une communication avec le rectum ou, plus rarement, avec l’espace cérébrospinal — le médecin peut prescrire une fistulographie (injection de produit de contraste dans les trajets fistuleux) ou, plus souvent aujourd’hui, une IRM pelvienne, qui permet de cartographier précisément les trajets fistuleux et leurs rapports anatomiques avec les structures profondes.
Traitement chirurgical
Le traitement radical du sinus pilonidal est chirurgical. Les antibiotiques seuls ne permettent que de temporiser une poussée infectieuse aiguë : ils ne guérissent pas la maladie sous-jacente et ne préviennent pas les récidives. Le recours à l’antibiothérapie isolée n’est pertinent qu’en préopératoire pour calmer une poussée trop inflammatoire avant d’opérer dans de meilleures conditions, ou en cas de contre-indication temporaire à la chirurgie.
Avant toute intervention, il convient de raser largement la zone opératoire. Ce rasage doit être poursuivi pendant 3 à 6 mois après la fin de la cicatrisation. L’anesthésie est le plus souvent générale ; une anesthésie locale est parfois possible pour les formes peu étendues.
En phase aiguë : incision-drainage
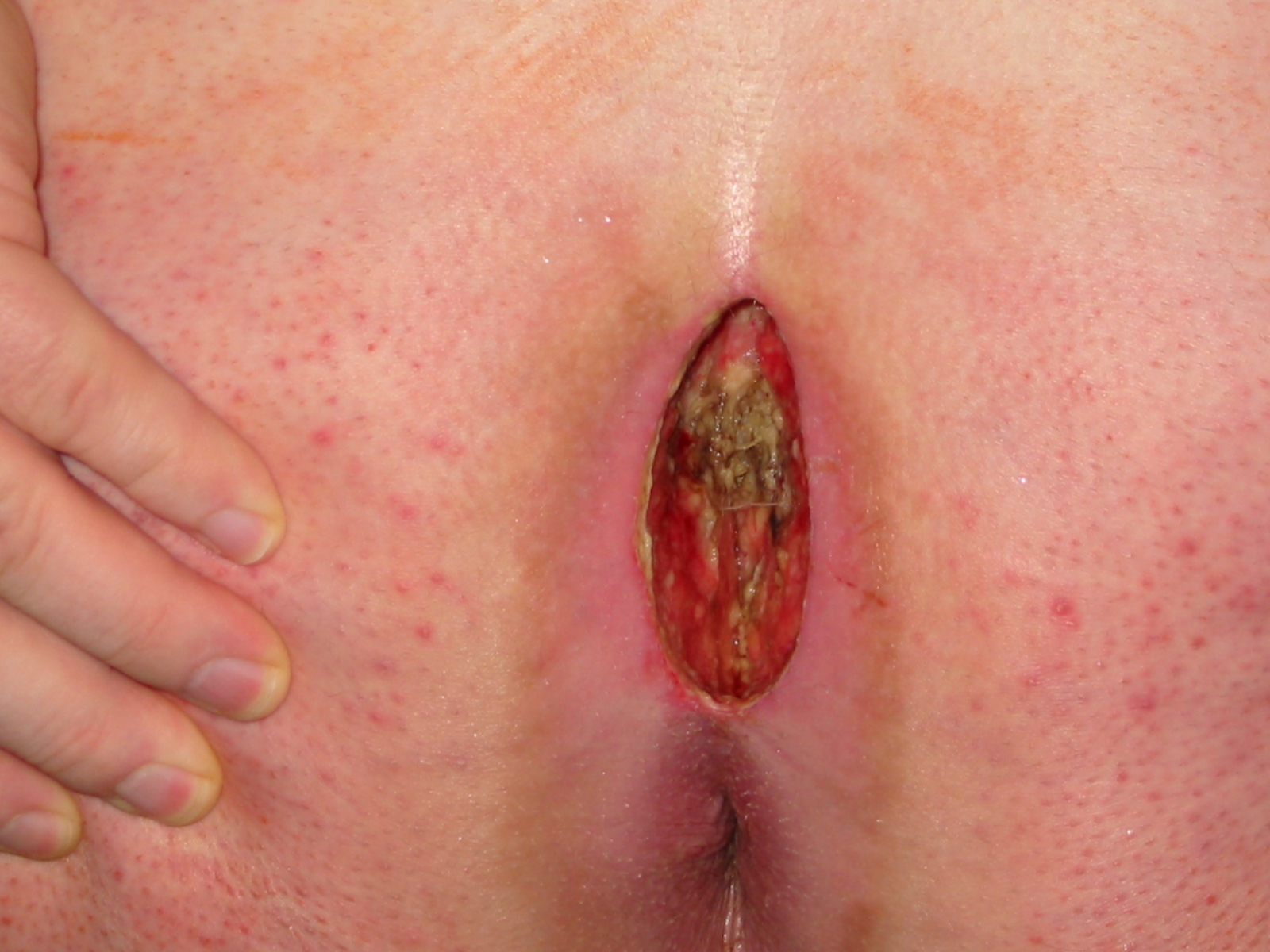
Lors d’un premier épisode abcédé, le chirurgien introduit un stylet par l’orifice primaire pour délimiter la cavité et ses ramifications, puis incise, évacue le pus et réalise un curetage de la cavité suivi d’un méchage. La cicatrisation s’obtient par des changements de mèches et des pansements quotidiens en un à deux mois. Cette technique permet une guérison dans environ 50 à 90 % des cas selon les séries, mais ne traite pas les formes récidivantes complexes.
En cas de chronicité : les techniques chirurgicales comparées
| Technique | Principe | Cicatrisation | Taux de récidive | Inconvénients |
|---|---|---|---|---|
| Excision ouverte (cicatrisation dirigée) | Exérèse en bloc du kyste et des orifices ; cicatrisation spontanée par pansements | ~2 mois | 2–3 % (faible) | Suites longues et parfois douloureuses |
| Excision fermée avec suture simple | Excision + suture cutanée directe | ~2 semaines | 20–30 % (élevé) | Lâchage de suture, surinfection, douleur |
| Excision + lambeau de reconstruction (Karydakis, Limberg…) | Excision + couverture par lambeau cutané de rotation, aplatissant le sillon | ~3 semaines | Faible (<5 %) | Risque d’infection du lambeau ; technique plus complexe |
| Incision-curetage (technique de Bascom) | Excision moins large, curetage des trajets fistuleux ; cicatrisation dirigée | 3–4 semaines | Faible | Nécessite une bonne cartographie préalable des sinus |
| Techniques endoscopiques (EPiST, VAAPS) | Traitement mini-invasif par vidéo-endoscopie : destruction des sinus par coagulation | Courte | Variable selon les études | Courbe d’apprentissage, coût, données long terme limitées |
La technique d’incision-curetage est souvent choisie en première intention pour les formes chroniques modérées, en raison d’un bon équilibre entre efficacité, faible taux de récidive et suites opératoires acceptables. Pour les formes étendues ou très récidivantes, les lambeaux de reconstruction (Karydakis, Limberg) offrent un avantage en aplatissant le sillon interfessier, supprimant ainsi le principal facteur anatomique favorisant l’incarnation des poils.
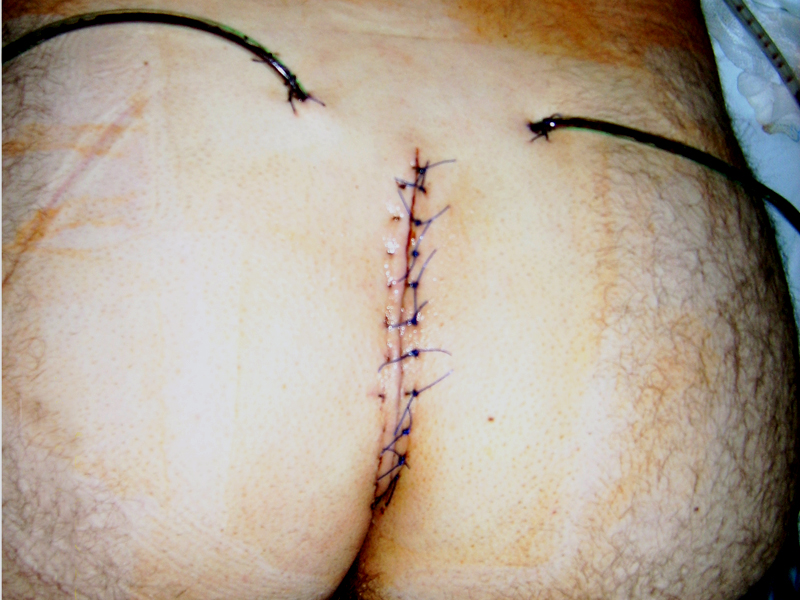
L’EPiST (Endoscopic Pilonidal Sinus Treatment) et le VAAPS (Video-Assisted Ablation of Pilonidal Sinus) permettent de traiter le sinus par voie endoscopique, sous contrôle vidéo, en préservant au maximum les tissus sains. Ces techniques mini-invasives montrent des résultats comparables aux techniques classiques à court terme, avec une morbidité réduite. Leur diffusion reste limitée par la courbe d’apprentissage et le coût, mais elles représentent une piste prometteuse, notamment pour les récidives.
Soins post-opératoires
Les soins post-opératoires sont une étape longue et exigeante, souvent sous-estimée par les patients avant l’intervention. Selon la technique chirurgicale employée, la plaie peut rester ouverte pendant plusieurs semaines, nécessitant des soins infirmiers quotidiens à domicile ou en centre de soins. L’infirmière change les mèches s’il y en a, nettoie la plaie, surveille la progression du tissu de granulation et détecte les signes d’infection.
Ces soins obligent parfois à rester allongé sur le ventre plusieurs jours, en particulier dans les premiers jours post-opératoires. La reprise de l’activité professionnelle varie selon la technique : environ une semaine après une excision ouverte, quelques jours seulement après une technique endoscopique ou une fermeture par lambeau.
— Fièvre persistante ou frissons
— Rougeur, chaleur et douleur croissantes autour de la plaie
— Écoulement purulent abondant ou malodorant
— Lâchage de la suture avec béance cutanée
— Absence de progression de la cicatrisation après plusieurs semaines
En cas de surinfection, des antibiotiques sont nécessaires et une réintervention est parfois indiquée.
Récidive de kyste pilonidal
La récidive constitue le principal défi de la maladie pilonidale. Son taux varie considérablement selon la technique chirurgicale : 2 à 3 % pour l’excision ouverte bien conduite, 20 à 30 % pour la suture simple. Les données à long terme (plus de 5 ans) montrent des taux de récidive globaux pouvant atteindre 10 à 30 % toutes techniques confondues, la majorité des récidives survenant dans les 4 premières années suivant l’intervention initiale.
Les causes de récidive sont multiples : identification incomplète des sinus lors de l’intervention, persistance de la pilosité dense dans la région, soins post-opératoires insuffisants, reprise prématurée d’activités exposant à des frottements répétés. En cas de récidive, la réintervention est généralement nécessaire, avec des techniques plus larges et plus complexes.
Épilation laser : vers une prévention durable de la récidive
Puisque la cause première de la maladie pilonidale est la pilosité dense de la région sacro-coccygienne, supprimer définitivement les poils de cette zone — par épilation laser — constitue une approche préventive logique et de plus en plus soutenue par la littérature scientifique.
Plusieurs études et méta-analyses ont évalué l’intérêt de l’épilation laser (laser Nd:YAG ou alexandrite) après chirurgie du sinus pilonidal. Une méta-analyse portant sur des essais randomisés contrôlés a montré une réduction significative du taux de récidive en faveur de l’épilation laser post-opératoire par rapport à l’abstention ou à la dépilation conventionnelle (rasoir, crème), avec un odds ratio de 0,32 — soit environ trois fois moins de récidives. Ces résultats font de l’épilation laser un traitement adjuvant de référence après chirurgie pilonidale.
L’épilation laser est également proposée en prévention primaire chez les jeunes adultes poilus présentant des antécédents familiaux de kyste pilonidal ou un profil à haut risque, avant même qu’un premier épisode ne survienne. Elle agit en détruisant définitivement le follicule pileux, supprimant ainsi le substrat même de la maladie. Plusieurs séances sont nécessaires (généralement 4 à 8 sessions espacées de 6 à 8 semaines) pour une efficacité optimale sur des poils sombres et denses.
| Indication de l’épilation laser | Objectif | Données scientifiques |
|---|---|---|
| Après chirurgie (adjuvant) | Réduire le risque de récidive | Réduction significative du taux de récidive versus rasoir ou abstention (méta-analyse RCTs) |
| Prévention primaire chez sujet à risque | Éviter le premier épisode | Données de cohortes favorables ; logique physiopathologique |
| Formes récidivantes légères (sans abcès constitué) | Éviter ou retarder la réintervention | Données positives dans certaines séries prospectives |
L’épilation laser ne se substitue pas à la chirurgie dans les formes abcédées ou avec sinus constitués. Elle agit sur le facteur causal (la pilosité) mais ne traite pas le foyer infectieux déjà présent. En pratique, la séquence recommandée est : chirurgie d’abord → cicatrisation complète → épilation laser débutée dès que possible en post-opératoire. Le rasoir seul n’est pas une alternative valide : il favorise les poils sectionnés courts — précisément les plus dangereux — et son effet ne dure que quelques jours.
Questions fréquentes sur le kyste pilonidal
Peut-on traiter un kyste pilonidal sans chirurgie ?
Non, pas de façon définitive. Les antibiotiques permettent de calmer une poussée infectieuse aiguë, mais ils ne guérissent pas la maladie et ne préviennent pas les récidives. La seule prise en charge curative est chirurgicale. En cas de contre-indication temporaire à la chirurgie, un drainage et une antibiothérapie peuvent être utilisés pour temporiser, mais la chirurgie reste inévitable à terme dans les formes constituées.
Combien de temps dure la cicatrisation après l’opération ?
Cela dépend largement de la technique employée. Une excision ouverte avec cicatrisation dirigée demande en moyenne 6 à 8 semaines de pansements quotidiens. Une fermeture par suture simple ou par lambeau réduit ce délai à 2 à 3 semaines, mais augmente le risque de complications locales. La reprise du travail est généralement possible en une semaine environ pour les techniques avec fermeture, plus longue pour les cicatrisations dirigées.
Pourquoi le kyste pilonidal récidive-t-il aussi souvent ?
Parce que la cause de fond — la pilosité dense du sillon interfessier — persiste après la chirurgie. Même parfaitement réalisée, l’opération ne supprime pas les poils qui continueront à croître et à pouvoir s’incarner. C’est précisément pour cela que l’épilation laser post-opératoire est fortement recommandée : elle traite la cause et réduit significativement le risque de récidive.
L’épilation laser est-elle efficace pour prévenir le kyste pilonidal ?
Oui, les données scientifiques disponibles — y compris des essais randomisés contrôlés — montrent que l’épilation laser réduit significativement le risque de récidive après chirurgie pilonidale par rapport au rasoir ou à l’absence de dépilation. Elle est également proposée en prévention primaire chez les jeunes hommes poilus à risque familial. Plusieurs séances (4 à 8) sont généralement nécessaires pour une efficacité durable.
Le kyste pilonidal peut-il toucher les femmes ?
Oui, mais c’est beaucoup plus rare. Environ 0,1 % de la population féminine est concernée, contre 1 % de la population masculine. La protection relative des femmes s’explique par une pilosité interfessière généralement moins dense et une morphologie du sillon interfessier différente. Les femmes atteintes présentent les mêmes mécanismes et les mêmes options thérapeutiques que les hommes.
Voir aussi :
— Poil incarné
— Épilation laser
— Abcès cutané
— Kyste épidermoïde
Références scientifiques
- Mahmood F, Hussain A, Akingboye A. Pilonidal sinus disease: review of current practice and prospects for endoscopic treatment. Ann Med Surg. 2020;57:212-217. doi:10.1016/j.amsu.2020.07.050. PubMed 32793341
- Kumar M, Clay WH, Lee MJ, Brown SR, Hind D. A mapping review of sacrococcygeal pilonidal sinus disease. Tech Coloproctol. 2021;25(6):627-647. doi:10.1007/s10151-021-02432-9. PubMed 33721172
- Dhole S, Mahakalkar C. Advancements and innovations in the surgical management of sacrococcygeal pilonidal sinus: a comprehensive review. Cureus. 2024;16(5):e61141. doi:10.7759/cureus.61141. PMC 11200306
- Stauffer VK et al. Outcome after surgical treatment for chronic pilonidal sinus disease: a systematic review of common surgical techniques. Dis Colon Rectum. 2025. doi:10.1097/DCR.0000000000003604. PubMed 39982788
- Hardy EJO et al. Preventing pilonidal sinus recurrence with laser hair epilation: a systematic review and meta-analysis of randomized controlled trials. Wound Repair Regen. 2024. doi:10.1111/wrr.13196. PMC 11260285
- Lukish JR, Kindelan T, Marmon LM et al. Laser hair removal is an effective therapy for recurrent pilonidal disease. J Pediatr Surg. 2009;44(2):391-395. PubMed 30095368 (revue systématique)
- Demirer S, Ozmen MM, Ersoy E et al. Laser hair removal as adjunct to surgery for pilonidal sinus: our initial experience. Aesthetic Plast Surg. 2012;36(2):492-495. PubMed 22279385
- Landa N, Aller O, Landa-Gundin N et al. Evaluation of 60 patients with pilonidal sinus treated with laser epilation after surgery. Dermatol Surg. 2005;31(3):292-295. PubMed 20002644
Mis à jour le 24 avril 2026 par Dr Ludovic Rousseau
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

