Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 28 mars 2026
Rougeurs qui démangent autour de l’anus et entre les fesses : causes, diagnostic et traitement
Les rougeurs autour de l’anus et entre les fesses désignent les plaques érythémateuses — larges, étendues, plates ou légèrement surélevées — de la région péri-anale et du sillon interfessier. Elles se distinguent des boutons (lésions ponctuelles en relief) et du prurit anal sans lésion visible par leur caractère placard : surface étendue, souvent bilatérale, parfois suintante ou squameuse. Cette page est dédiée aux rougeurs péri-anales en plaques — pour les boutons et les lésions en relief, voir boutons qui démangent sur l’anus ; pour les démangeaisons sans lésion visible, voir démangeaisons anales.
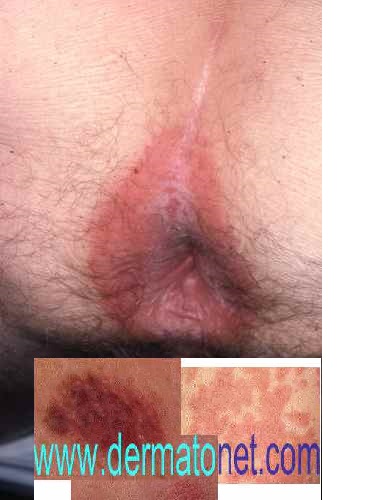
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
La zone entre les fesses comporte un risque de macération, de frottements et de chaleur qui favorisent les irritations et la pullulation microbienne — mycosique ou bactérienne. En cas de rougeur de l’anus et des fesses, il faut consulter un médecin et si possible un dermatologue.
Rougeur persistante entre les fesses, plaque qui ne guérit pas malgré les traitements ?
Certaines causes — notamment mycose, psoriasis et maladie de Paget — ont des traitements opposés et nécessitent un diagnostic dermatologique. Consulter le Dr Rousseau en téléconsultation →
Sommaire
- Symptômes — comment le médecin oriente le diagnostic
- Mycose (dermatophytes et candidose)
- Maladies de peau inflammatoires
- Anite streptococcique — diagnostic méconnu
- Irritation et dermite de contact
- Causes digestives et rares
- Le piège : mycose résistante qui est en réalité un psoriasis
- Pour aller plus loin
- Questions fréquentes
1. Symptômes — comment le médecin oriente le diagnostic
L’anus et son pourtour peuvent être rouge, démanger, être douloureux, suinter. Le médecin oriente son diagnostic en fonction de plusieurs critères cliniques :
| Caractéristique de la rougeur | Orientation diagnostique |
|---|---|
| Bilatérale et symétrique, bords nets polycycliques, squames périphériques | Mycose à dermatophytes — extension centrifuge caractéristique |
| Rouge vernissé, luisant, humide, limites émiettées avec collerette blanchâtre | Candidose péri-anale |
| Rouge vif, bien délimité, lisse et sec, sans squames | Psoriasis inversé des plis |
| Rouge mal délimité, suintant, avec possible allergie de contact | Eczéma de contact ou eczéma de l’anus |
| Rouge vif, très net, douloureux chez l’enfant | Anite streptococcique |
| Rouge brillant, fripé, avec sensation de brûlure | Irritation chimique ou mécanique |
| Plaque rouge, rose ou brune, érosive, résistant à tout traitement habituel | Maladie de Paget — biopsie impérative |
| Rougeur avec fissures, ulcérations profondes en « coup de couteau » | Maladie de Crohn péri-anale |
Le médecin fait parfois réaliser un prélèvement mycologique (examen direct et mise en culture), un prélèvement bactériologique, et parfois une biopsie cutanée (petit fragment prélevé sous anesthésie locale pour analyse histologique).
2. Mycose (dermatophytes et candidose)
Dermatophytose péri-anale
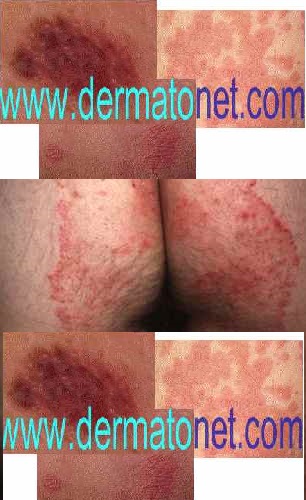
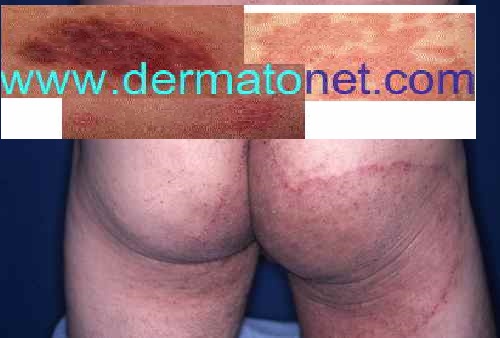
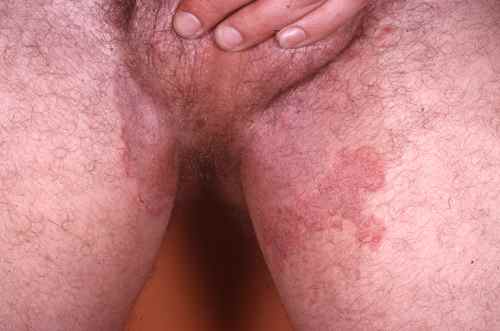
La mycose à dermatophyte donne des rougeurs sèches et squameuses à centre rosé, le plus souvent bilatérales et symétriques, prurigineuses. L’évolution se fait par extension centrifuge avec une bordure nette, polycyclique, vésiculeuse et squameuse. Elle peut débuter entre les fesses et s’étendre aux cuisses et à l’aine.
Traitement de la mycose à dermatophytes entre les fesses
Il repose sur la lutte contre les facteurs favorisants et l’application d’antifongiques locaux :
- Lutter contre la macération : éviter les sous-vêtements synthétiques et les vêtements serrés
- Contrôler l’humidité : sécher soigneusement les plis après la toilette
- Vérifier l’absence de mycose des pieds — contamination fréquente par l’enfilage des sous-vêtements qui se souillent sur une mycose plantaire
- Antifongiques locaux (crème, spray, lait, poudre) 2 fois par jour pendant 3 semaines
- En cas de résistance : antifongiques oraux (terbinafine ou griséofulvine). On évite généralement le kétoconazole en raison de sa toxicité hépatique potentielle
Candidose péri-anale
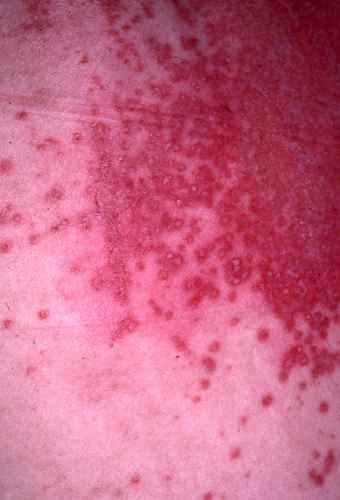
La candidose anale est caractérisée par son aspect rouge vernissé et humide, parfois fissuré dans le fond du pli, recouvert d’un enduit blanc crémeux. Ses limites sont émiettées avec une collerette blanchâtre et des pustules blanches périphériques caractéristiques. Elle est favorisée par l’acidité des plis, l’obésité, le diabète, la grossesse, la corticothérapie et les antibiotiques. Elle est souvent associée à une candidose digestive.
Traitement : lutte contre les facteurs favorisants, savons alcalins (Hydralin®), désacidification (bicarbonate de soude), antifongiques locaux (formes non grasses : lait, poudre, gel). Pour en savoir plus : candidose.
3. Maladies de peau inflammatoires
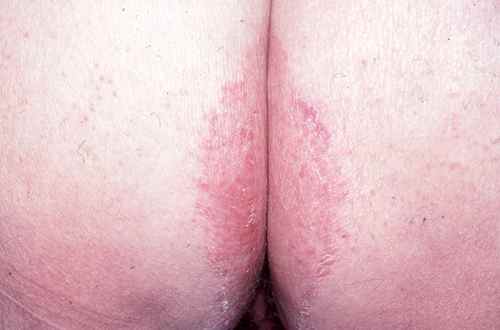
Psoriasis inversé des plis
Le psoriasis entre les fesses prend dans les plis un aspect différent du psoriasis classique : les plaques sont rouge vif, bien délimitées, lisses et humides, sans les squames épaisses argentées habituelles (qui disparaissent dans les plis par macération). Il est souvent bilatéral, symétrique, et touche le fond du sillon interfessier et le pli fessier. C’est une forme de psoriasis très fréquemment méconnue ou confondue avec une mycose.
Dermite séborrhéique
La dermite séborrhéique peut atteindre les plis, notamment les plis interfessiers et l’aine, donnant des plaques rouges squameuses mal délimitées.
Eczéma de l’anus
L’eczéma de l’anus peut être endogène (dermatite atopique) ou de contact (allergie aux lingettes, crèmes, parfums). Voir la page dédiée pour les détails diagnostiques et thérapeutiques.
Maladie de Paget péri-anale
La maladie de Paget péri-anale est un adénocarcinome in situ de l’épiderme, pouvant évoluer en carcinome invasif. Elle se présente comme une plaque rouge ou rose, érosive, parfois brunâtre, à bords irréguliers, résistant à tous les traitements habituels (antifongiques, dermocorticoïdes). Elle est associée dans environ un quart des cas à un cancer sous-jacent (urologique, colorectal). Toute plaque péri-anale résistant à un traitement bien conduit pendant 4 à 6 semaines impose une biopsie.
Impétigo et herpès péri-anal
L’impétigo peut donner des plaques croûteuses jaunâtres sur fond rouge. L’herpès péri-anal donne des érosions douloureuses sur fond érythémateux. Pour ces lésions en boutons et vésicules, voir aussi boutons sur l’anus.
4. Anite streptococcique — un diagnostic souvent méconnu
L’anite streptococcique (dermatite péri-anale à streptocoque du groupe A) est une cause fréquente de rougeur péri-anale chez l’enfant de 6 mois à 10 ans, mais souvent méconnue car longtemps attribuée à tort à une mycose ou un eczéma. Elle se présente comme un érythème rouge vif, strictement délimité, douloureux, parfois avec saignement rectal ou prurit intense. Le diagnostic repose sur un prélèvement bactériologique de la zone péri-anale avec recherche spécifique du streptocoque bêta-hémolytique du groupe A (SBGA) — Strömberg & Edlund, Am J Dis Child 2003 (PMID 12862498).
Anite streptococcique : penser à ce diagnostic chez l’enfant
L’anite streptococcique est souvent diagnostiquée après plusieurs mois d’errance, car elle est prise pour une mycose ou un eczéma et traitée par antifongiques ou dermocorticoïdes sans succès. Le traitement par antibiothérapie orale (pénicilline V, amoxicilline ou érythromycine selon allergie) est rapidement efficace. Ne pas attendre de faire le diagnostic — tout enfant avec une rougeur péri-anale douloureuse rouge vif doit avoir un prélèvement bactériologique.
5. Irritation et dermite de contact
L’irritation péri-anale est souvent le fait d’une toilette trop méticuleuse, de l’application d’antiseptiques irritants (Dakin®, eau oxygénée), de frottements répétés avec le papier toilette, de bains de mer prolongés, de l’utilisation de lingettes, ou du contact accidentel avec une substance caustique. L’irritation se présente comme une rougeur rouge brillant et fripé, avec parfois des vésicules, une sensation de brûlure plutôt que de démangeaison, et une régression rapide à l’arrêt du facteur causal.
L’eczéma de contact est l’étape suivante quand l’irritation se chronicise ou quand une sensibilisation allergénique s’installe. Les produits les plus souvent en cause : conservateurs des lingettes (méthylisothiazolinone), benzocaïne des crèmes anti-hémorroïdaires, parfums des savons. Des patch-tests sont parfois nécessaires.
Pour les règles d’hygiène complètes : voir l’article démangeaisons anales.
6. Causes digestives et maladies rares
Maladie de Crohn péri-anale
La maladie de Crohn peut se manifester dans la région péri-anale par des fissures profondes en « coup de couteau », des ulcérations linéaires, des abcès avec fistules — parfois avant l’apparition des symptômes digestifs. Y penser devant toute rougeur péri-anale profonde et chronique chez un adulte jeune.
Maladies dermatologiques rares
- Maladie de Hailey-Hailey — dermatose héréditaire rare donnant des vésicules et fissures en rhagades parallèles dans les plis
- Pemphigus végétant — plaques végétantes rouges et bourgeonnantes dans les grands plis
- Syphilis secondaire — syphilides (plaques érosives végétantes dans les plis). Sérologie systématique devant toute lésion péri-anale atypique — voir syphilis
- Histiocytose langerhansienne — surélévations croûteuses et purpuriques dans les plis et l’aine
- Érythème nécrolytique migrateur — dû au glucagonome (tumeur maligne du pancréas) ; plaques rouges squameuses d’extension centrifuge avec bordure croûteuse ou érosive et cicatrice pigmentée
- Pustulose sous-cornée de Sneddon-Wilkinson — pustules et bulles flasques groupées en arcs ou anneaux sur le tronc et à la racine des membres
7. Le piège classique : mycose résistante qui est un psoriasis
C’est l’un des diagnostics différentiels les plus fréquemment manqués en pratique courante. Un traitement antifongique bien conduit pendant 3 semaines sans aucune amélioration doit systématiquement faire évoquer un psoriasis inversé des plis — et inverser la stratégie en proposant un test thérapeutique par dermocorticoïde de faible puissance.
En cas de suspicion de mycose entre les fesses
Un traitement antifongique inefficace au bout de 3 semaines doit faire envisager un psoriasis et mettre en place un traitement test par dermocorticoïdes. Ce basculement diagnostique — de la mycose vers le psoriasis — est l’un des plus importants à réaliser rapidement pour éviter des mois de traitement inadapté.
⚠️ Toute plaque résistante mérite une biopsie
Toute rougeur péri-anale persistant malgré un traitement bien conduit pendant 4 à 6 semaines — antifongique, dermocorticoïde ou émollient — impose une consultation dermatologique avec biopsie pour éliminer une maladie de Paget ou toute autre dermatose néoplasique rare.
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Pour aller plus loin
Cluster anus et région péri-anale
Causes à ne pas manquer
Questions fréquentes
Comment distinguer une mycose péri-anale d’un psoriasis inversé ?
C’est l’un des diagnostics différentiels les plus fréquemment manqués. La mycose à dermatophytes présente une extension centrifuge avec une bordure nette, active, squameuse et vésiculeuse, et répond bien à l’antifongique en 2 à 3 semaines. Le psoriasis inversé est rouge vif, lisse, bien délimité, mais sans bordure squameuse active — et il ne répond pas aux antifongiques. La règle pratique est simple : tout traitement antifongique bien conduit pendant 3 semaines sans amélioration doit faire évoquer un psoriasis et inverser le traitement.
Faut-il faire un prélèvement mycologique avant de traiter ?
Idéalement oui — le prélèvement mycologique (grattage à la bordure de la plaque, analyse en laboratoire) permet de confirmer ou d’infirmer la présence d’un champignon avant de débuter un antifongique. En pratique, quand l’aspect clinique est très évocateur (bordure nette, extension centrifuge, bilatérale et symétrique), beaucoup de médecins débutent le traitement directement. Mais en cas de doute ou de résistance, le prélèvement est indispensable — il permet aussi de distinguer dermatophyte (traité par terbinafine) et candidose (traitée par azolés).
La rougeur péri-anale peut-elle être un signe de maladie grave ?
Dans la grande majorité des cas, non — une mycose, une irritation ou un psoriasis sont bénins et traitables. Mais la maladie de Paget péri-anale, rare mais grave, peut se présenter exactement comme une plaque rouge chronique. C’est pourquoi toute plaque rouge persistant malgré un traitement adapté pendant 4 à 6 semaines mérite une biopsie. La précocité du diagnostic de la maladie de Paget conditionne le pronostic.
Peut-on traiter une mycose entre les fesses sans ordonnance ?
En attendant une consultation, certains antifongiques locaux sont disponibles sans ordonnance chez le pharmacien (bifonazole, éconazole, miconazole en crème). Mais il faut être très prudent : la ressemblance entre mycose, psoriasis, dermite séborrhéique et maladie de Paget est telle que l’automédication peut conduire à un traitement inefficace voire aggravant. En cas de doute, de résistance après 3 semaines, ou de lésion chronique, une consultation médicale est indispensable.
📅 Consulter le Dr Rousseau en téléconsultation
Voir aussi :
Démangeaisons anales —
Boutons sur l’anus —
Psoriasis entre les fesses —
Candidose —
Maladie de Paget —
Eczéma de l’anus —
À propos du Dr Rousseau
Mis à jour le 25 mars 2026 par le Dr Ludovic Rousseau, dermatologue.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

