Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 4 avril 2026
Dermatologie du sportif : les maladies de peau liées au sport, par discipline
La pratique sportive sollicite la peau de façon intense et souvent répétée : friction, macération, traumatismes, exposition aux UV, contact avec d’autres sportifs ou des surfaces contaminées. Il en résulte un spectre large de pathologies cutanées — infections, dermatoses mécaniques, dermatoses environnementales — qui représentent jusqu’à 21 % des problèmes de santé dans les sports universitaires et constituent une cause fréquente d’arrêt de l’activité. Cet article recense, discipline par discipline, les dermatoses spécifiques à connaître pour mieux les prévenir et les traiter.
Le Dr Rousseau, dermatologue, vous reçoit en téléconsultation pour identifier la cause, prescrire le traitement adapté et vous permettre de reprendre l’activité dans les meilleurs délais.
📅 Téléconsultation avec le Dr Rousseau
Sommaire :
Pathologies transversales |
Running et trail |
Cyclisme |
Natation et sports aquatiques |
Sports de contact |
Musculation et CrossFit |
Sports d’hiver |
Tennis et sports de raquette |
Randonnée et alpinisme |
Sports de plage et sports nautiques |
Prévention générale |
Pages liées |
Questions fréquentes
Pathologies cutanées communes à tous les sports
Avant d’entrer dans les spécificités de chaque discipline, il faut identifier les grandes familles de dermatoses qui traversent toutes les pratiques sportives. Elles se regroupent en trois catégories.
Infections cutanées : la menace principale
Les infections représentent la pathologie dermatologique la plus fréquente chez le sportif. Trois mécanismes expliquent leur prédominance : le contact peau-à-peau (sports de contact), la macération créée par la transpiration et les vêtements occlusifs, et les microtraumatismes qui fragilisent la barrière cutanée.
| Type | Agents principaux | Sports à risque élevé |
|---|---|---|
| Infections virales | Herpès (HSV-1), verrues (HPV), molluscum contagiosum | Lutte, rugby, football, sports de contact |
| Infections bactériennes | Staphylococcus aureus (dont SARM), Streptococcus, Pseudomonas | Lutte, haltérophilie, sports d’équipe, natation |
| Infections fongiques | Dermatophytes (tinea pedis, tinea corporis), Candida | Tous sports — pied d’athlète universel |
Pityriasis versicolor
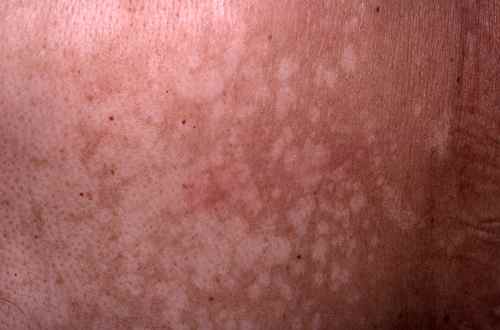
Mycose superficielle due à Malassezia furfur, donnant des taches hypo- ou hyperpigmentées finement squameuses sur le tronc et les épaules. La forme hypopigmentée est classiquement révélée par le bronzage. La fluorescence jaune-verdâtre sous lampe de Wood est un signe diagnostique très utile. Le signe de Besnier (grattage révélant de fines squames) confirme le diagnostic. Le traitement antifongique topique (kétoconazole 2 % shampoing ou crème, éconazole) est efficace — les récidives sont fréquentes car la levure est commensale. Voir pityriasis versicolor
Dermatoses mécaniques
Friction, cisaillement et pression répétée produisent un catalogue prévisible de lésions : ampoules, callosités, hématomes sous-unguéaux, talon noir (pseudochromhidrose : amas de sang sous cutané). Leur localisation est directement dictée par la zone de contact avec l’équipement ou le sol.
Aggravation de dermatoses préexistantes
L’acné, le psoriasis, la dermatite atopique et la rosacée sont potentiellement aggravées ou déclenchées par l’exercice physique — via la chaleur, la sudation, le port d’équipements occlusifs ou le stress mécanique.
📚 Pujalte GGA et al. — More Than Skin Deep: Dermatologic Conditions in Athletes — Sports Health 2022
Running, marathon et trail
Le running est le sport dont la dermatologie mécanique est la mieux documentée. La répétition du contact pied-sol et bras-latéral génère des lésions très prévisibles selon la localisation de friction.
Ampoules de friction
Elles touchent jusqu’à 64 % des randonneurs lors de longues épreuves. Sur les pieds, les localisations classiques sont le talon, le gros orteil et les zones de décollement latéral. Le mécanisme est un cisaillement mécanique au niveau du stratum spinosum qui crée une cavité remplie de liquide plasmatique. La peau humide augmente les forces de friction — d’où l’aggravation lors des courses pluvieuses ou de transpiration excessive.
Prévention : chaussettes en acrylique ou double couche (fine polyester + épaisse laine/polypropylène) — la laine de mérinos réduit significativement l’incidence. Application d’antiperspirant à base de chlorure d’aluminium (20 %) sur la plante pendant 3 jours consécutifs avant l’épreuve réduit les ampoules de 27 %. Vaseline sur les zones à risque pour limiter le cisaillement.
Traitement : ampoules < 5 mm → pansement en donut de protection. Ampoules > 5 mm → drainer à l’aiguille stérile sans décoiffer (le toit protège la peau sous-jacente), puis pansement hydrocolloïde.
Le « mamelon du coureur » (jogger’s nipple)
Fissuration et irritation douloureuse des mamelons par friction du tissu du maillot — fréquente chez les marathoniens, notamment par temps frais. Prévention : pansements adhésifs sur les mamelons avant la course, vaseline, éviter les textiles trop rugueux.
Talon noir (black heel / talon noir)
Pétéchies punctiformes noires sur le bord postérieur du talon, résultant de micro-hémorragies intra-épidermiques par cisaillement brutal. Son nom scientifique est pseudochromhidrose. Aspect parfois inquiétant mimant un mélanome. Le diagnostic est facile : le dermatologue voit une suffusion hématique au dermoscope, et en cas de doute gratte légèrement la surface — les points noirs disparaissent, à l’inverse d’un mélanome. Aucun traitement nécessaire.
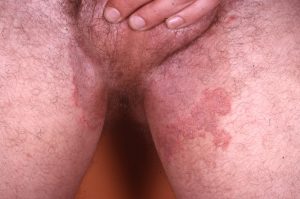
Intertrigo des cuisses (running intertrigo)
Irritation rouge et douloureuse des faces internes de cuisses par frottement répété lors des longues sorties, aggravée par la transpiration. À distinguer d’une mycose de l’aine. Prévention : short de compression, vaseline ou crème barrière sur les faces internes de cuisses avant la course.
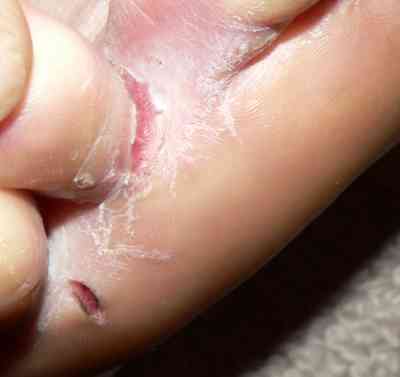
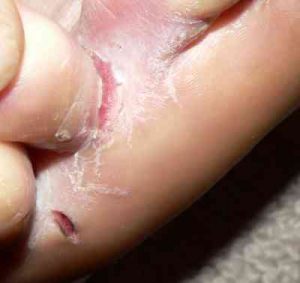
Ongle noir et hématome sous-unguéal
Traumatisme répété de l’ongle contre l’embout de la chaussure lors des descentes, fréquent chez les traileurs. Hémorragie sous-unguéale douloureuse et bleue-noire. Traitement : si douloureux et tendu, trépanation par perçage à l’aiguille ou au stylet thermique pour évacuer l’hématome. Chaussures avec 1 cm d’espace au-delà de l’orteil le plus long — voir mycose des ongles pour le diagnostic différentiel et surtout, à distinguer d’un mélanome unguéal : tache noire sur l’ongle.
Urticaire à l’effort (urticaire cholinergique)
Plaques rouge-rosées, prurigineuses, petites (1 à 3 mm), déclenchées par l’élévation de la température corporelle lors de l’effort. Parfois évoluant vers une anaphylaxie à l’effort. Voir notre article dédié : urticaire cholinergique.
Cyclisme
La position assise prolongée sur une selle, le port du cuissard, et les chutes fréquentes définissent la dermatologie spécifique du cycliste.
Folliculite et furonculose du siège (selle folliculitis)
La friction répétée de la selle sur le périnée, les fesses et la face interne des cuisses, combinée à la macération du cuissard humide, crée un terrain idéal pour la folliculite à staphylocoque. Les pustules et nodules douloureux gênent considérablement la pratique. Prévention : cuissard de qualité avec peau synthétique antimicrobienne, poudre antifongique ou crème anti-friction avant la sortie, changement de cuissard immédiatement après l’effort, douche antiseptique. Traitement : antiseptiques locaux, antibiotiques si formes étendues.
Mycose de l’aine et intertrigo
La macération du pli inguinal dans le cuissard favorise la tinea cruris (dermatophytose de l’aine) et la candidose. Voir rougeurs de l’aine. Traitement antifongique local ; traiter simultanément le pied d’athlète souvent associé.
Acné de la selle (saddle acne)
Papules et pustules acnéiformes sur les fesses et le périnée, aggravées par l’occlusion, la chaleur et les composés chimiques de certains cuissards. Différente de la folliculite bactérienne par l’absence de germe prédominant — terrain séborrhéique + friction. Nettoyage doux, éviter les crèmes grasses occlusives. Voir boutons entre les fesses et boutons des fesses
Plaies de chute (road rash)
Les éraflures par asphalte ou gravier produisent des plaies contaminées par des débris exogènes. Nettoyage minutieux immédiat à l’eau et au savon, puis antiseptique. Les corps étrangers incrustés dans le derme peuvent tatouer définitivement la peau s’ils ne sont pas extraits rapidement — consultation dermatologique urgente si les plaies sont profondes ou contaminées.
Engelures et dermatoses du froid
Chez les cyclistes hivernaux : engelures des doigts, des orteils et des oreilles par vasoconstriction prolongée. Voir engelures
Mélanome et dommages actiniques
Le cycliste de route est exposé aux UV pendant des heures, sans ombre, avec des zones découvertes constantes (nuque, avant-bras, jambes). Le risque de mélanome et de carcinomes cutanés est significativement accru. SPF 50+ systématique, manchettes UV, casque avec visière.
Natation, triathlon et sports aquatiques
Dermatose du nageur au chlore
L’exposition prolongée à l’eau chlorée provoque une irritation et une sécheresse cutanée intense — le chlore dégraisse la peau et altère le film hydrolipidique. Eczéma de contact irritatif possible chez les sportifs sensibles. Douche immédiate après la séance avec savon doux, émollient quotidien. Voir comment lutter contre la peau sèche
Folliculite du jacuzzi et de la piscine ou de la combinaison néoprène (Pseudomonas aeruginosa)
Pustules sur le dos et le tronc, apparaissant 8 à 48 h après immersion dans une piscine ou un jacuzzi mal chloré. Épidémies possibles dans les groupes sportifs. Voir notre article sur la folliculite. Évolution spontanément favorable dans les formes légères.
Prurit du nageur (cercarial dermatitis)
Papules prurigineuses survenant après la baignade en eau douce (lacs, étangs), dues aux cercaires de schistosomes d’oiseaux qui pénètrent dans la peau mais ne complètent pas leur cycle chez l’homme. Papules érythémateuses 10 à 15 minutes après la sortie de l’eau. Traitement symptomatique : antihistaminiques, dermocorticoïdes locaux. Voir maladies du sable et de l’eau stagnante.
Otite externe du nageur
Infection bactérienne (souvent Pseudomonas ou staphylocoque) du conduit auditif externe favorisée par l’eau résiduelle et la macération. Douleur à la traction du pavillon, écoulement, prurit. Traitement : gouttes auriculaires antibiotiques ± antifongiques, séchage soigneux après chaque séance.
Alopécie aux UV chez les nageuses
Association chlore + UV provoquant des cheveux secs, cassants et décolorés (teinte verdâtre due aux ions cuivre dans l’eau). Bonnet de bain systématique, soins capillaires hydratants. Voir alopécie.
Intertrigo de la combinaison (triathlon)
Les triathlètes portent leur combinaison néoprène pendant la natation puis le vélo — macération prolongée favorisant l’intertrigo du cou, des aisselles et de l’aine. Vaseline ou crème barrière sur les zones à risque avant le départ.
Sports de contact : lutte, rugby, football, arts martiaux
C’est dans les sports de contact que la dermatologie infectieuse est la plus intense. La lutte concentre à elle seule 73,6 % des infections cutanées rapportées dans les sports aux États-Unis.
Herpès gladiatorum
L’herpès à HSV-1 constitue 40,5 % de toutes les infections cutanées chez les lutteurs universitaires. Transmission par contact cutané direct lors des corps à corps. Localisations préférentielles : visage (70 %), cou, haut du corps. Incubation 2 à 14 jours. Les lutteurs avec récidives fréquentes bénéficient d’une prophylaxie antivirale par valaciclovir — traitement à initier dès les prodromes (brûlure, picotement). Les compétiteurs avec lésion active doivent être exclus des compétitions jusqu’à croûtisation complète.
Impétigo de contact
L’impétigo à staphylocoque ou streptocoque se transmet par contact direct en sports de contact. Vésicules puis croûtes melicériques sur les zones de friction (visage, cou, avant-bras). Traitement antibiotique local ou systémique selon l’étendue. Exclusion du sportif jusqu’à 48 h de traitement efficace. Possibilité aussi de folliculite staphylococcique
Tinea corporis gladiatorum
Dermatophytose (teigne de la peau glabre) représentant 22 % des infections cutanées chez les lutteurs universitaires. Plaques érythémato-squameuses à bordure active, prurigineuses, se propageant par contact cutané direct sur le tapis. Jusqu’à 52 % des lutteurs lycéens développent une infection fongique par saison. Traitement antifongique local (kétoconazole, ciclopirox) ou oral (terbinafine) selon l’étendue — voir mycoses cutanées.
SARM communautaire (CA-MRSA)
Le staphylocoque doré résistant à la méticilline communautaire touche environ 6 % des athlètes lycéens et universitaires en colonisation. Les lésions présentent initialement comme un « furoncle » mais résistent aux antibiotiques de première intention. Microtraumatismes, rasage corporel et partage d’équipement sont les principaux vecteurs. Voir staphylocoque doré et furoncle.
Molluscum contagiosum
Papules ombiliquées perlées transmises par contact direct. Fréquent chez les lutteurs et judokas. Voir molluscum contagiosum. Traitement par cryothérapie ou curetage des lésions.
Acné chéloïdienne de la nuque (rugbyman, footballeur)
Papules et pustules folliculaires évoluant vers des cicatrices chéloïdiennes sur la nuque, favorisées par le port du casque et les cols frottants. Plus fréquente chez les hommes à phototype foncé. Voir acné chéloïdienne de la nuque.
📚 Ashack KA et al. — Skin Infections Among US High School Athletes: A National Survey — JAAD 2016
Musculation, CrossFit et sports de force
Acné mécanique et « bacné » (back acne)
Le port prolongé d’équipements occlusifs (ceinture lombaire, bretelles de gilet lesté, sac à dos) crée des zones de friction et d’occlusion favorisant l’acné mécanique — papulopustules sur le dos, les épaules et le tronc, exacerbées par la chaleur et la transpiration. Chez les pratiquants de musculation, la supplémentation en whey protéine peut également aggraver l’acné en stimulant la voie IGF-1, indépendamment de l’occlusion mécanique. Traitement : douche antiseptique immédiate après l’entraînement, éviter les maillots trop serrés en synthétique, traitement anti-acné adapté — voir acné.
Callosités et cors des paumes
Épaississement épidermique protecteur aux points de prise sur la barre ou les anneaux. Indolores, ils peuvent se fissurer et saigner lors des entraînements intensifs. Parage régulier, crème émolliente à l’urée, protection par gants de musculation.
Dermatite de contact allergique aux équipements
Allergie au nickel des barbelés ou des clips de ceinture, au caoutchouc des sangles, au latex des gants. Plaques eczématiformes aux points de contact. Voir eczéma de contact et allergie au nickel.
Psoriasis et phénomène de Köbner
Le frottement répété des équipements sur une peau prédisposée peut déclencher des plaques de psoriasis sur les zones de traumatisme (phénomène de Köbner). La transpiration et le stress peuvent également aggraver la maladie.
Folliculite à Malassezia du dos
Petites pustules prurigineuses monotones sur le dos et les épaules, favorisées par la transpiration et les maillots synthétiques occlusifs. Souvent confondue avec une acné. Traitement antifongique — voir folliculite et mycoses cutanées.
Sports d’hiver : ski, snowboard, biathlon, hockey sur glace
Engelures (pernions)
Lésions inflammatoires rouges-violacées, prurigineuses et douloureuses sur les extrémités (doigts, orteils, oreilles, nez, joues) après exposition prolongée au froid humide. Distinctes des gelures — l’engelure survient à des températures au-dessus de zéro, en conditions humides. Traitement : réchauffement progressif, pas d’eau très chaude, nifédipine dans les formes sévères. Prévention : couches isolantes, gants et chaussettes imperméables.
Gelures
Nécrose des tissus par congélation au-delà de −0,55 °C dans les tissus. Stades : érythème (1er), vésicules (2e), nécrose (3e), gangrène (4e). Urgence médicale — réchauffement rapide en eau à 37–40 °C, traitement hospitalier au-delà du 2e degré. Prévention absolue par équipement adapté.
Acné médicamenteuse du biathlète
Le biathlon combine effort intense et hyperthermie aiguë avec retour au froid — alternance extrême stressante pour la peau. Les corticoïdes parfois utilisés hors AMM dans ce sport peuvent aggraver l’acné.
Dermatite de contact au masque et aux lunettes
Allergie au caoutchouc ou au polycarbonate des masques de ski et lunettes de snowboard : plaques eczématiformes en lunettes sur le visage. Voir eczéma de contact.
Coup de soleil et photodommages de montagne
La neige réfléchit jusqu’à 80 % des UV — le risque de coup de soleil est maximal en altitude, même par temps couvert. Les skieurs présentent des coups de soleil sévères sur le nez, les joues et les lèvres. Herpès labial déclenché par le rayonnement UV. SPF 50+ renouvelé toutes les 2 h, stick lèvres UV, masque intégral.
Urticaire au froid
Papules urticariennes déclenchées par le contact avec le froid (piste, vent, immersion dans l’eau froide). Test diagnostique : glaçon posé sur l’avant-bras pendant 5 minutes — urticaire localisé dans la minute suivant le réchauffement. Voir urticaire. Contre-indication à l’épilation laser (système de refroidissement intégré). Antihistaminiques avant l’exposition.
Traumatismes unguéaux du hockey sur glace
Hématomes sous-unguéaux répétés du gros orteil par compression dans le patin. Voir traitement hématome sous-unguéal (section running).
Tennis, padel, squash et sports de raquette
Callosités de la paume et des doigts
Épaississement localisé à la zone de contact avec le grip de la raquette. La localisation précise dépend de la prise en main. Parage régulier, crème à l’urée.
Ampoules chroniques de la main
Chez les joueurs réguliers, les ampoules évoluent vers des callosités — mais chez les débutants ou après une reprise, les vésicules douloureuses gênent la progression. Pansements hydrocolloïdes, grip adapté, bandage prophylactique.
Onychopathie mécanique (toenail bruising)
Hématomes sous-unguéaux répétés des 1er et 2e orteils par glissement du pied contre l’embout de la chaussure lors des arrêts brusques. Chaussures avec lace-up serré sur le médio-pied et espace libre au-delà de l’orteil.
Dermatite solaire chez les joueurs de plein air
Le padel et le tennis outdoor exposent bras, décolleté et nuque de façon répétée. Taches brunes actiniques, mélanome — photoprotection rigoureuse indispensable.
Verrues plantaires
Fréquentes chez les joueurs de squash utilisant des vestiaires collectifs. Voir verrues.
Randonnée, alpinisme et trail longue distance
Pied d’athlète (tinea pedis)
Infection dermatophytique du dernier espace inter-orteil, universelle chez les randonneurs portant des chaussures de marche. La macération prolongée est le facteur déclenchant. Démangeaisons, fissuration, squames blanchâtres. Traitement antifongique local — voir mycose des pieds. Prévention : chaussettes en laine de mérinos, poudre antifongique, séchage soigneux des espaces interorteils.
Dyshidrose (eczéma dysidrosique)
Vésicules prurigineuses sur les orteils et la plante des pieds, souvent associées ou déclenchées par une mycose sous-jacente. Voir dyshidrose.
Larva migrans cutanée (randonneurs tropicaux)
Cordons linéaires rampants, prurigineux, progressant de quelques centimètres par jour, dus aux larves d’ankylostomes animaux pénétrant dans la peau pieds nus sur les plages tropicales. Voir maladies du sable et de l’eau. Traitement : ivermectine orale dose unique.
Dermatite de contact aux plantes
Contact avec des plantes irritantes ou allergisantes (ortie, primevère, contact anaphylactique) lors des randonnées. Plaques eczématiformes linéaires caractéristiques du contact avec la végétation. Voir eczéma de contact.
Piqûres d’insectes et réaction cutanée
Guêpes, abeilles, taons, moustiques, tiques (avec risque de borréliose/maladie de Lyme). La piqûre de tique et son érythème migrant caractéristique méritent une consultation urgente. Voir piqûres d’insectes.
Photosensibilisation médicamenteuse en altitude
Certains antipaludéens, antibiotiques (doxycycline) ou AINS peuvent provoquer des éruptions sévères en altitude. L’intensité des UV augmente de 10 % par 1 000 m de dénivelé.
📅 Consulter le Dr Rousseau en téléconsultation
Sports de plage, surf, kitesurf et plongée
Éruption du surfeur (surfer’s rash)
Irritation chronique du menton, du torse et des genoux par friction répétée sur la planche. Papules érythémateuses et lichénification sur les zones de contact. Vaseline avant la session, choisir des planches avec revêtement moins abrasif.
Folliculite en combinaison
La combinaison humide portée plusieurs heures favorise la folliculite sur le torse, le dos et les fesses. Rinçage soigneux de la combinaison après chaque session, séchage complet avant réutilisation.
Dermatose du baigneur en eau de mer
Prurit du baigneur en eau salée (seabather’s eruption) dû aux larves de méduses piégées sous le maillot. Papules prurigineuses apparaissant quelques heures après la baignade, prédominant sous le maillot. Traitement : antihistaminiques, dermocorticoïdes. Voir maladies de la plage et de l’eau.
Granulome de la piscine (Mycobacterium marinum)
Nodule cutané chronique indolore sur la main ou le coude, survenant après contact avec des poissons ou des bassins contaminés. Evolue lentement sur des mois. Diagnostic par biopsie. Traitement antibiotique prolongé (clarithromycine, doxycycline).
Dermatite de contact au néoprène et au lycra
Allergie aux accélérateurs de vulcanisation du néoprène (thiurame, mercaptobenzothiazole) : plaques eczématiformes sur les zones de contact avec la combinaison. Voir eczéma de contact.
Mélanome et UV soleil + sable
Les sports de plage exposent à la réflexion UV sur le sable (25 %) et l’eau (5–10 %). Le risque de mélanome est multiplié chez les sportifs outdoor réguliers sans protection. SPF 50+ waterproof, renouvelé toutes les 2 h, vetements anti-UV.
Principes généraux de prévention dermatologique du sportif
| Domaine | Mesures essentielles |
|---|---|
| Hygiène post-effort | Douche immédiate après l’activité — savon antiseptique si sports de contact — lavage des mains régulier |
| Équipements | Ne jamais partager serviettes, rasoirs, protège-tibias, casques, gants — lavage des uniformes après chaque usage |
| Textiles | Préférer les fibres respirantes (mérinos, polyester technique) au coton humide et occlusif — changer immédiatement le cuissard ou le maillot après l’effort |
| Friction et macération | Vaseline ou crème barrière sur les zones à risque — chaussettes adaptées — séchage soigneux des plis et espaces inter-orteils |
| UV | SPF 50+ waterproof renouvelé toutes les 2 h — vêtements anti-UV — éviter 12h–16h en été pour les sports outdoor |
| Signaux d’alarme | Consulter rapidement en cas de lésion qui s’étend, de fièvre associée, de non-amélioration après traitement antiseptique 10 jours, ou de toute lésion atypique chez un immunodéprimé |
📚 Selected Issues in Injury and Illness Prevention and the Team Physician — Med Sci Sports Exerc 2016
Pages liées sur dermatonet.com
→ Pied d’athlète — mycose des pieds
→ Mycoses cutanées
→ Rougeurs et mycose de l’aine
→ Folliculite
→ Impétigo
→ Staphylocoque doré
→ Furoncle
→ Herpès
→ Molluscum contagiosum
→ Verrues
→ Maladies du sable et de l’eau
→ Acné
→ Acné chéloïdienne de la nuque
→ Dyshidrose
→ Urticaire cholinergique
→ Urticaire
→ Eczéma de contact
→ Psoriasis
→ Mélanome
→ Taches brunes actiniques
→ Allergie au soleil
→ Piqûres d’insectes
→ Mycose des ongles
Questions fréquentes
Le pied d’athlète est-il inévitable chez le sportif ?
Non, mais il est extrêmement fréquent dès lors qu’on fréquente des vestiaires collectifs, des piscines ou des plages. La prévention est efficace : port de sandales dans les douches communes, chaussettes en laine mérinos absorbant mieux l’humidité que le coton, séchage soigneux des espaces inter-orteils après la douche, et poudre antifongique dans les chaussures en cas de terrain récidivant. Un traitement antifongique dès les premiers signes (démangeaison, fissuration du dernier espace) évite l’extension. Voir mycose des pieds.
Mon acné s’aggrave depuis que j’ai commencé la musculation — pourquoi ?
Plusieurs mécanismes peuvent expliquer cela. La transpiration et l’occlusion des vêtements de sport créent un micro-environnement favorisant l’acné mécanique. La supplémentation en whey protéine stimule la voie IGF-1, qui augmente la séborrhée. Les anabolisants androgènes (légaux ou non) sont fortement acnéigènes. Douche antiseptique immédiate après l’entraînement, changement du maillot, révision de la supplémentation et consultation dermatologique si l’acné est sévère — voir acné.
Comment savoir si ma lésion cutanée m’interdit de concourir ?
Toute lésion suintante, prurigineuse ou vésiculeuse d’origine infectieuse (herpès, impétigo, teigne) impose une exclusion de compétition jusqu’à traitement efficace et guérison documentée. Un herpès actif non traité, même recouvert d’un pansement, ne permet pas la participation aux sports de contact. En cas de doute, consultez rapidement un dermatologue — une téléconsultation peut permettre un diagnostic en 24 h.
Peut-on faire du sport avec une dermatite atopique ou un psoriasis ?
Oui, dans la grande majorité des cas — le sport est même bénéfique sur le stress, qui aggrave ces deux maladies. Certaines précautions s’imposent : éviter l’exposition prolongée à l’eau chlorée (qui dessèche la peau), hydrater après chaque séance, choisir des textiles doux et respirants, et surveiller les zones de frottement. Un bilan avec votre dermatologue permet d’adapter le traitement local en période d’entraînement intensif.
Les rougeurs entre mes cuisses après la course sont-elles une mycose ?
Pas forcément. L’intertrigo mécanique de friction (running intertrigo) est très fréquent et se distingue de la mycose par l’absence de prurit intense, d’aspect circiné ou de squames. La mycose de l’aine présente des bords actifs surélevés, prurit marqué, et répond aux antifongiques. Si vous n’êtes pas sûr, consultez un dermatologue — voir rougeurs de l’aine.
Voir aussi :
Pied d’athlète |
Folliculite |
Herpès |
Urticaire à l’effort |
Mélanome |
Maladies de la plage
📅 Consulter le Dr Rousseau en téléconsultation
Sources scientifiques
- Pujalte GGA et al. — More Than Skin Deep: Dermatologic Conditions in Athletes — Sports Health 2022
- Ashack KA et al. — Skin Infections Among US High School Athletes: A National Survey — JAAD 2016
- Selected Issues in Injury and Illness Prevention and the Team Physician: A Consensus Statement — Med Sci Sports Exerc 2016
- Knapik JJ et al. — Friction Blisters: Pathophysiology, Prevention and Treatment — Sports Medicine 1995
- Adams BB — Dermatologic Disorders of the Athlete — Sports Medicine 2002
- De Luca JF, Adams BB, Yosipovitch G — Skin Manifestations of Athletes Competing in the Summer Olympics — Sports Medicine 2012
Mis à jour le 4 avril 2026 par Dr Ludovic Rousseau, dermatologue, Bordeaux.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
50 ebooks pratiques à télécharger sur les 50 grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique