Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique
Dernière mise à jour : 8 avril 2026
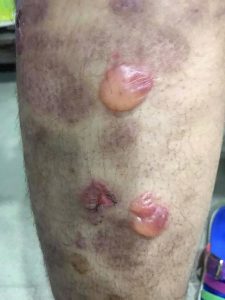
Pemphigoïde bulleuse : symptômes, diagnostic et traitement chez le sujet âgé
La pemphigoïde bulleuse est la dermatose bulleuse auto-immune la plus fréquente. Elle touche quasi exclusivement le sujet âgé de plus de 70 ans et se manifeste par des bulles tendues sur fond érythémateux ou urticarien, presque toujours précédées de semaines à mois par un prurit intense qui fait souvent errer le diagnostic. Son mécanisme est auto-immun : le système immunitaire produit des autoanticorps pathogènes ciblant deux protéines d’ancrage de la jonction dermo-épidermique — BP180 et BP230. Sans traitement, la maladie évolue de façon chronique et peut engager le pronostic vital chez les sujets très âgés ou fragilisés. Le traitement de référence repose sur les dermocorticoïdes de classe I (propionate de clobétasol), dont l’efficacité supérieure à la corticothérapie orale dans les formes étendues a été démontrée par un essai randomisé dans le New England Journal of Medicine en 2002.
Un avis dermatologique permet de confirmer le diagnostic par biopsie avec immunofluorescence directe et dosage des anticorps anti-BP180, d’éliminer les diagnostics différentiels et d’initier le traitement adapté sans délai.
📅 Téléconsultation avec le Dr Rousseau
PEMPHIGOÏDE BULLEUSE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Épidémiologie |
Mécanisme auto-immun |
Médicaments inducteurs |
Symptômes |
Diagnostic |
Traitement |
Surveillance et pronostic |
Pages liées |
Questions fréquentes
Qui est touché par la pemphigoïde bulleuse ?
La pemphigoïde bulleuse est la dermatose bulleuse auto-immune la plus fréquente de l’adulte. Son incidence est en forte augmentation depuis 20 ans en Europe, avec une prévalence estimée à 1/4 000 en Europe et une incidence entre 2 et 22 nouveaux cas par million et par an à travers le monde. En France, elle représente environ 400 nouveaux cas par an dans les formes étendues.
| Paramètre | Donnée |
|---|---|
| Âge moyen au diagnostic | 75 à 80 ans — incidence qui augmente exponentiellement après 70 ans |
| Maladies neurologiques associées | Démence, maladie de Parkinson, AVC, sclérose en plaques — multiplient le risque par 5 à 10 (altération de la régulation immunitaire) |
| Médicaments inducteurs | Gliptines (inhibiteurs DPP-4), diurétiques, neuroleptiques, immunothérapies anti-checkpoint |
| Autres facteurs de risque | Psoriasis traité par photothérapie, terrain atopique |
Mécanisme auto-immun : BP180 et BP230
La pemphigoïde bulleuse est une maladie auto-immune. Le système immunitaire produit des autoanticorps — principalement IgG et IgE — ciblant deux protéines de la jonction dermo-épidermique (complexe hémidesmosomal). Sa survenue est liée à la présence d’autoanticorps pathogènes dirigés contre des protéines de structure (BP180 et BP230) du complexe protéique d’adhésion de la jonction dermo-épidermique : l’hémidesmosome.
| Antigène cible | Autre nom | Rôle physiologique | Conséquence de sa destruction |
|---|---|---|---|
| BP180 | BPAG2, collagène XVII | Ancrage trans-membranaire de l’épiderme au derme | Fragilisation majeure de la jonction → décollement bulleux sous-épidermique. Le titre des anti-BP180 corrèle avec l’activité clinique. |
| BP230 | BPAG1 | Protéine intracytoplasmique de la plaque des hémidesmosomes — cohésion cellulaire | Aggravation de la perte d’adhésion épidermique |
La fixation des autoanticorps active le complément, recrute des éosinophiles et des neutrophiles qui libèrent des protéases digérant les protéines de la membrane basale — d’où le décollement bulleux sous-épidermique (les bulles sont tendues car le toit, constitué de l’épiderme intact, reste résistant) et l’éosinophilie sanguine souvent marquée.
Médicaments inducteurs : le rôle des gliptines
| Classe médicamenteuse | Exemples | Niveau d’association |
|---|---|---|
| Gliptines (inhibiteurs DPP-4) | Vildagliptine, sitagliptine, saxagliptine | Association très bien documentée — en forte augmentation avec la prévalence du diabète de type 2 chez le sujet âgé — mécanisme probablement lié à la modification de l’immunité cutanée locale |
| Diurétiques | Furosémide, spironolactone | Association documentée |
| Antipsychotiques / neuroleptiques | Selon prescription | Association documentée |
| Pénicillamine | D-pénicillamine | Association documentée |
| Immunothérapies anti-checkpoint | Inhibiteurs anti-PD1, anti-CTLA4 | À évoquer systématiquement chez les patients en oncologie sous immunothérapie |
| Chimiothérapies | Selon protocole | Cas rapportés |
Symptômes : ne pas manquer la phase pré-bulleuse
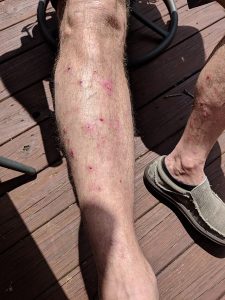
Phase pré-bulleuse (urticarienne) — le principal piège diagnostique
La pemphigoïde bulleuse débute fréquemment par une phase précédant l’apparition des bulles de plusieurs semaines à plusieurs mois, souvent méconnue et source de retard diagnostique. Les formes atypiques eczématiformes ou urticariennes chroniques sont fréquentes et doivent faire chercher le diagnostic après 70 ans.
| Symptôme pré-bulleux | Caractéristique | Diagnostic erroné fréquent |
|---|---|---|
| Prurit intense isolé | Parfois sans aucune lésion visible — peut précéder les bulles de plusieurs mois | Prurit sénile, neuropathie |
| Plaques urticariennes prurigineuses | Sur le tronc et les membres — ressemblent à une urticaire chronique | Urticaire chronique |
| Lésions eczématiformes | Plaques érythémateuses suintantes ou papuleuses | Eczéma, gale du sujet âgé |
Phase bulleuse
| Caractéristique | Description |
|---|---|
| Aspect des bulles | Tendues, à contenu clair, de grande taille (1 à plusieurs cm), sur fond de peau normale, érythémateuse ou urticarienne |
| Localisations préférentielles | Racine des membres (face interne des cuisses, aisselles), abdomen, plis inguinaux et axillaires — symétrique |
| Atteinte muqueuse (buccale) | Possible dans 10 à 20 % des cas — moins fréquente et moins sévère que dans le pemphigus |
| Signe de Nikolsky | Négatif — la peau péri-lésionnelle saine ne se décolle pas à la pression tangentielle (à l’inverse du pemphigus) |
| Guérison | Sans cicatrice atrophique dans la grande majorité des cas |
📅 Consulter le Dr Rousseau pour une bulle cutanée
Diagnostic : biopsie et sérologie
Bilan biologique
| Examen | Résultat attendu / utilité clinique |
|---|---|
| Anticorps anti-BP180 (ELISA) | Examen de référence — sensibilité et spécificité > 90 % — le titre corrèle avec l’activité de la maladie et guide l’adaptation thérapeutique lors de la décroissance |
| Anticorps anti-BP230 (ELISA) | Complète le bilan — moins corrélé à l’activité clinique mais utile en cas de négativité des anti-BP180 |
| NFS | Éosinophilie sanguine souvent marquée — signe d’orientation important dans la phase pré-bulleuse |
| Bilan pré-thérapeutique | Glycémie à jeun, bilan hépatique, créatininémie, ionogramme — avant initiation des dermocorticoïdes |
Biopsie cutanée — obligatoire pour le diagnostic de certitude
| Type de biopsie | Site de prélèvement | Résultat attendu |
|---|---|---|
| Biopsie standard (histologie) | Peau lésionnelle — bulle récente | Décollement sous-épidermique avec infiltrat éosinophilique — confirme la nature bulleuse sous-épidermique |
| Biopsie en immunofluorescence directe (IFD) | Peau péri-lésionnelle saine (pas sur la bulle) | Dépôts linéaires d’IgG et C3 le long de la membrane basale — examen le plus spécifique, indispensable au diagnostic de certitude |
Diagnostics différentiels
| Diagnostic différentiel | Élément distinctif clé |
|---|---|
| Pemphigus vulgaire | Bulles flasques (décollement intra-épidermique) — muqueuses très atteintes — signe de Nikolsky positif — anticorps anti-desmogléines |
| Dermatose à IgA linéaire | IFD : dépôts d’IgA (non IgG) linéaires sur la membrane basale |
| Épidermolyse bulleuse acquise | IFD similaire — différenciation par IFI sur peau clivée au NaCl (dépôts côté dermique) |
| Gale norvégienne | Prurit intense du sujet âgé — souvent confondue en phase pré-bulleuse — examen parasitologique, sillon scabieux |
| Urticaire chronique | Pas de bulles — anti-BP180 négatifs — lésions fugaces |
Traitement
Traitement de première intention : dermocorticoïdes de classe I (propionate de clobétasol)
Le propionate de clobétasol en crème (Dermoval®, Clarelux®) constitue le traitement de référence de la pemphigoïde bulleuse. En 2002, il est démontré par une étude randomisée que le traitement des formes étendues de PB par propionate de clobétasol est plus efficace qu’une corticothérapie générale — avec une meilleure survie et moins de complications chez le sujet âgé, notamment infectieuses et métaboliques. Cette étude publiée dans le New England Journal of Medicine par Joly et collaborateurs a définitivement modifié les pratiques.
| Phase du schéma Joly | Posologie (propionate de clobétasol) | Durée |
|---|---|---|
| Attaque | Jusqu’à 4 tubes de 30 g par semaine sur l’ensemble du corps (sauf visage) — jusqu’à 15 jours après disparition complète des bulles | Variable (semaines à mois) |
| Décroissance 1 | 2 tubes par semaine | 1 mois |
| Décroissance 2 | 1 tube par semaine | 2 mois |
| Décroissance 3 | 1 tube un jour sur deux | 4 mois |
| Décroissance 4 | 1 tube deux fois par semaine | 4 mois |
| Arrêt progressif | Guidé par l’évolution clinique et le titre des anti-BP180 | Individualisé |
Mesures associées indispensables
| Mesure | Détail pratique |
|---|---|
| Soins locaux des bulles | Ne pas percer les grandes bulles spontanément — si tension douloureuse : ponction à l’aiguille stérile en conservant le toit de la bulle comme protection naturelle de l’érosion sous-jacente |
| Antisepsie locale | Soins des érosions secondaires à la rupture des bulles — prévention de la surinfection cutanée (risque de fasciite nécrosante documenté sous dermocorticoïdes) |
| Calcium + vitamine D | Supplémentation systématique dès l’initiation — prévention de l’ostéoporose cortico-induite |
| Protection gastrique (IPP) | Si corticothérapie systémique associée |
| Kinésithérapie / prévention des chutes | Le prurit nocturne et les lésions des membres inférieurs augmentent le risque de chute chez le sujet âgé — à anticiper dès le début |
| Réévaluation médicamenteuse | Arrêt des gliptines (et autres suspects) si cause médicamenteuse vraisemblable — peut faciliter le contrôle de la maladie |
Traitements alternatifs ou de deuxième intention
| Traitement | Indication | Remarque |
|---|---|---|
| Corticothérapie systémique orale (prednisone 0,5 mg/kg/j) | Formes très étendues (> 10 bulles/j) ou patients ne pouvant pas bénéficier des dermocorticoïdes (troubles cognitifs sévères, dépendance totale) | Efficacité inférieure aux dermocorticoïdes dans les formes généralisées selon le PNDS 2020 |
| Doxycycline (100–200 mg/j) ± nicotinamide | Alternative aux corticoïdes dans les formes modérées — profil de tolérance plus favorable chez le sujet âgé fragile | Activité anti-inflammatoire indépendante de l’effet antibactérien |
| Méthotrexate à faibles doses | Épargne corticoïde dans les formes chroniques récidivantes ou cortico-dépendantes | Surveillance hépatique et rénale — adapter la dose à la fonction rénale chez le sujet âgé |
| Dupilumab (Dupixent®) | Formes réfractaires — en cours d’évaluation dans la PB — résultats prometteurs | Justifié par la forte composante IgE et éosinophilique de la maladie — inhibiteur de la voie IL-4/IL-13 — voir biothérapies en dermatologie |
| Rituximab (anti-CD20) | Formes sévères réfractaires — hors AMM | Déplétion en lymphocytes B producteurs d’autoanticorps — cas de PB sévère réfractaire |
📚 Référence : Hébert V, Joly P. — Bullous pemphigoid, a dermatosis of the elderly — Rev Prat 2018;68(9):980-985
Surveillance et pronostic
| Surveillance | Fréquence | Objectif |
|---|---|---|
| Contrôle clinique | Régulier selon l’activité de la maladie | Comptage des nouvelles bulles, état cutané global, recherche de surinfection |
| Anticorps anti-BP180 | Tous les 2 à 3 mois | Une remontée du titre précède souvent la rechute clinique — guide l’adaptation de la vitesse de décroissance |
| Bilan biologique complet | Mensuel | Glycémie, ionogramme, NFS (éosinophiles), créatininémie |
| Ostéodensitométrie | Si traitement dermocorticoïde > 3 mois | Dépistage de l’ostéoporose cortico-induite |
Pages liées
Questions fréquentes
Pourquoi les bulles de la pemphigoïde bulleuse sont-elles « tendues » ?
Dans la pemphigoïde bulleuse, le décollement se produit sous l’épiderme — l’épiderme entier forme le toit de la bulle et reste intact, épais, résistant : la bulle est donc tendue et difficile à crever. Dans le pemphigus au contraire, le décollement est intra-épidermique : le toit de la bulle est constitué d’une mince couche cellulaire qui cède au moindre contact, donnant des bulles flasques. C’est pourquoi le signe de Nikolsky est positif dans le pemphigus (la peau se décolle à la pression tangentielle) et négatif dans la pemphigoïde bulleuse.
Les gliptines (médicaments du diabète) peuvent-elles vraiment déclencher une pemphigoïde bulleuse ?
Oui — l’association entre les inhibiteurs de la DPP-4 (vildagliptine, sitagliptine, saxagliptine) et la pemphigoïde bulleuse est l’une des mieux documentées. Ces médicaments, très prescrits dans le diabète de type 2 du sujet âgé, modifieraient l’immunité cutanée locale et favoriseraient la production d’autoanticorps anti-BP180. En cas de pemphigoïde bulleuse déclenchée sous gliptines, l’arrêt du médicament est recommandé — il peut permettre un meilleur contrôle de la maladie, voire une rémission partielle, même si un traitement dermocorticoïde reste généralement nécessaire.
Combien de temps dure le traitement par dermocorticoïdes ?
La durée totale de traitement selon le schéma de référence est d’environ 12 à 15 mois en moyenne. La phase d’attaque dure jusqu’au contrôle complet des bulles, puis la décroissance est très progressive sur plusieurs mois. Une décroissance trop rapide est la première cause de rechute. Le titre des anticorps anti-BP180 guide l’adaptation : une remontée précède souvent la rechute clinique de quelques semaines, ce qui permet d’anticiper et de ralentir la décroissance avant la réapparition des bulles.
La pemphigoïde bulleuse peut-elle guérir définitivement ?
La rémission complète est obtenue dans un nombre significatif de cas — plus souvent que dans le pemphigus, généralement après 1 à 3 ans de traitement bien conduit. Cependant, des rechutes surviennent dans 30 à 50 % des cas lors de la phase de décroissance ou après l’arrêt. La surveillance biologique par le dosage des anti-BP180 permet souvent de détecter une réactivation avant même l’apparition de nouvelles bulles et d’adapter le traitement en conséquence.
Faut-il hospitaliser un patient atteint de pemphigoïde bulleuse ?
Pas systématiquement — les formes modérées peuvent être prises en charge en ambulatoire, avec un suivi rapproché par le dermatologue. Une hospitalisation est cependant nécessaire en cas de forme étendue (nombreuses bulles, érosions étendues), de suspicion de surinfection cutanée grave (risque documenté de fasciite nécrosante sous dermocorticoïdes à doses élevées), de terrain très fragile (dénutrition, démence sévère) ou de difficultés à réaliser les soins locaux à domicile. Le contexte social et l’état général du patient sont aussi importants que la sévérité de la maladie dans cette décision.
Voir aussi :
Dermocorticoïdes |
Biothérapies dermatologiques |
Urticaire |
Eczéma |
Gale
📅 Consulter le Dr Rousseau en téléconsultation
PEMPHIGOÏDE BULLEUSE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Mis à jour le 1er avril 2026 par le Dr Ludovic Rousseau, dermatologue, Bordeaux.
Ce que les dermatologues vous disent rarement (faute de temps). Un dermatologue ayant +25 ans d'expérience vous livre ses secrets
Collection "Secrets de dermatologue"
Plus de 60 ebooks pratiques à télécharger sur les grandes pathologies (acné, eczéma, psoriasis...) et sujets (microbiome, protection solaire, ingrédients cosmétiques actifs, peau et sport...) dermatologiques
Pour chaque pathologie vous découvrirez :
Les erreurs du quotidien qui aggravent les symptômes sans qu'on le sache
Les routines recommandées par les spécialistes
Les facteurs de vie quotidienne à améliorer (alimentation, stress, sommeil, soleil…)
Les mécanismes, les causes, les traitements, et j'espère les réponses à toutes les questions que vous vous posez et que parfois vous n'osez pas poser au médecin
Des guides pratiques, directs, et accessibles — pour reprendre le contrôle sur votre problème dermatologique

