Érysipèle : symptômes, traitement et antibiotiques
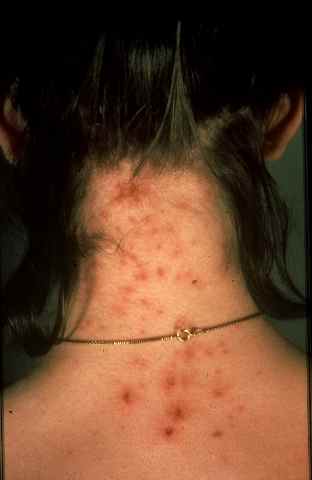
L’érysipèle — aussi orthographié érésipèle et appelé médicalement dermo-hypodermite bactérienne non nécrosante (DHBNN) — est une infection profonde de la peau due le plus souvent au streptocoque β-hémolytique du groupe A. Elle se manifeste par une plaque rouge, chaude, douloureuse et fébrile, le plus souvent sur une jambe, succédant à une porte d’entrée cutanée (piqûre, plaie, mycose entre les orteils). Elle survient principalement chez l’adulte mais peut aussi toucher l’enfant, notamment en cas de varicelle surinfectée.
⚠️ L’érysipèle est une urgence médicale. Ne pas prendre d’anti-inflammatoires (ibuprofène, aspirine, cortisone) — ils masquent les signes d’aggravation et favorisent l’évolution vers la fasciite nécrosante. Consultez sans délai.
Besoin de l’avis d’un spécialiste ? Délais de RDV trop longs ?
📅 Téléconsultation avec le dermatologue
Sommaire :
Symptômes |
Facteurs de risque |
Complications |
Traitement et antibiotiques |
Prévention des récidives |
Questions fréquentes
Symptômes de l’érysipèle
L’érysipèle se présente sous deux formes classiques.
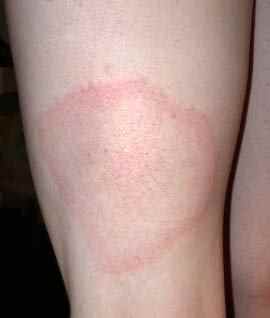
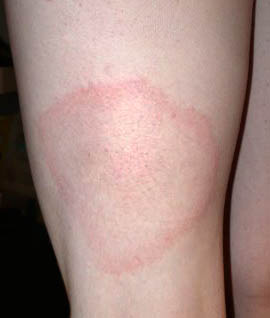
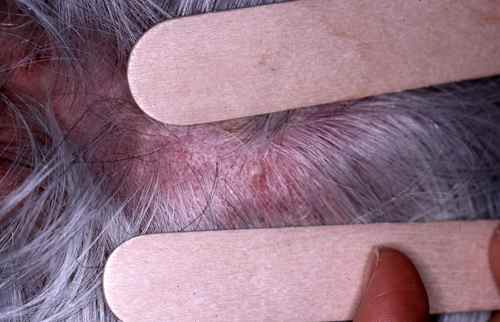
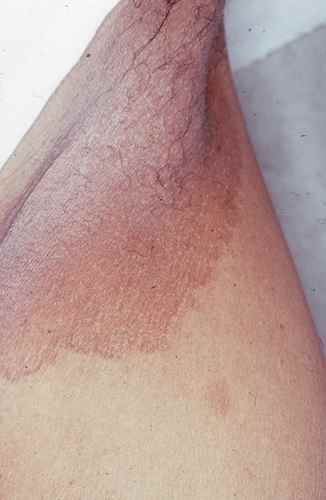
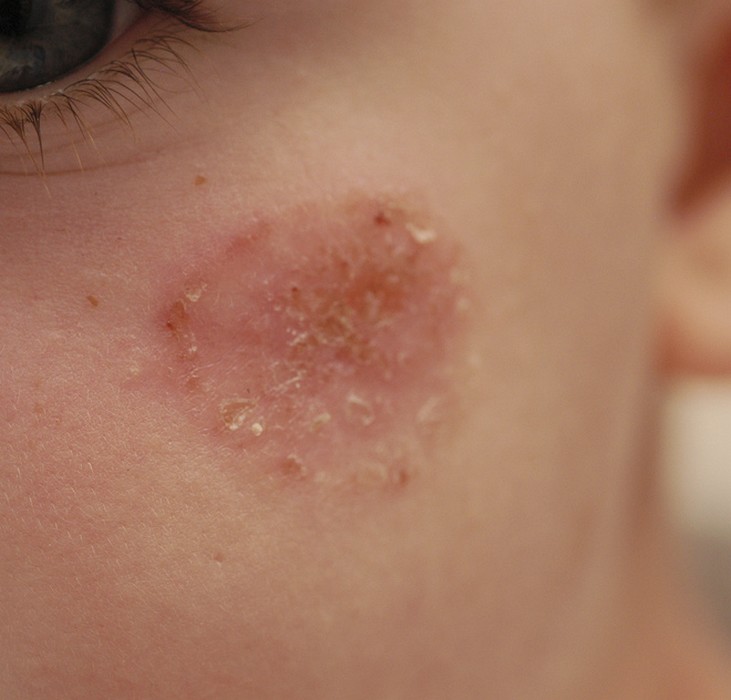
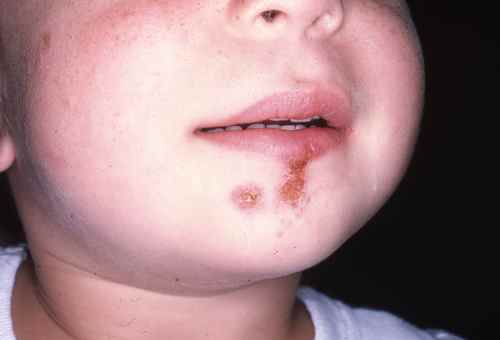
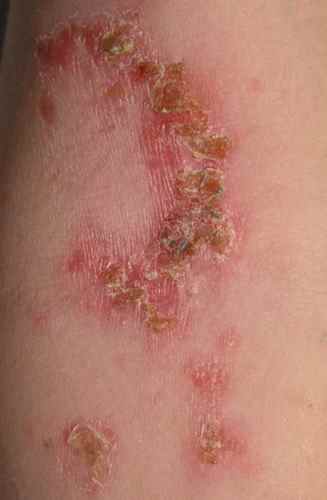
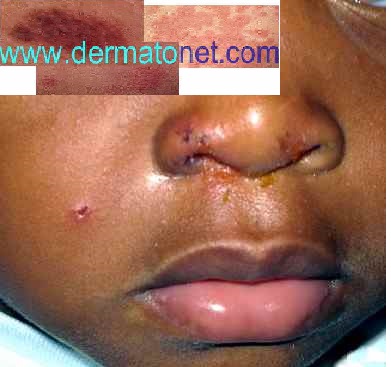
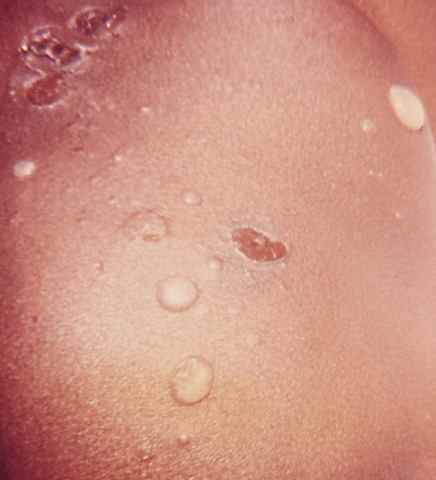
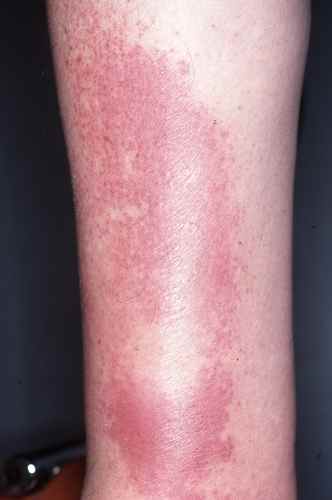
La forme aiguë typique débute brutalement par une plaque rouge, chaude, douloureuse, à limites nettes et bien circonscrites. Ce placard inflammatoire est associé à une fièvre souvent élevée (38,5–40°C) et à des frissons. La surface de la plaque peut être lisse ou présenter des décollements bulleux (phlyctènes). Le médecin délimite au feutre ou photographie les contours du placard pour surveiller l’évolution.
La forme subaiguë est la plus fréquente au niveau des jambes, notamment en cas d’insuffisance veineuse ou d’ulcère de jambe surinfecté. Les manifestations sont moins brutales, la fièvre plus modérée, mais la gravité potentielle est identique.
Dans les deux formes, le médecin recherche systématiquement une porte d’entrée cutanée locorégionale : pied d’athlète (mycose interdigitale), plaie, piqûre, ulcère, fissure.
📚 Érysipèle et dermo-hypodermites bactériennes : diagnostic et prise en charge — PubMed
Facteurs de risque de l’érysipèle
Certains terrains favorisent la survenue et la récidive de l’érysipèle. Les principaux sont le diabète, l’obésité (IMC > 30), l’immunodépression, la malnutrition, l’insuffisance veineuse chronique, l’artériopathie oblitérante des membres inférieurs (AOMI), un âge supérieur à 60 ans, la toxicomanie intraveineuse et la prise d’anti-inflammatoires non stéroïdiens (AINS). Chez l’enfant, la varicelle représente le facteur favorisant le plus fréquent.
💡 Porte d’entrée la plus fréquente : la mycose interdigitale (pied d’athlète) est responsable de la majorité des érysipèles de jambe. Son traitement systématique est indispensable pour éviter les récidives.
Complications de l’érysipèle
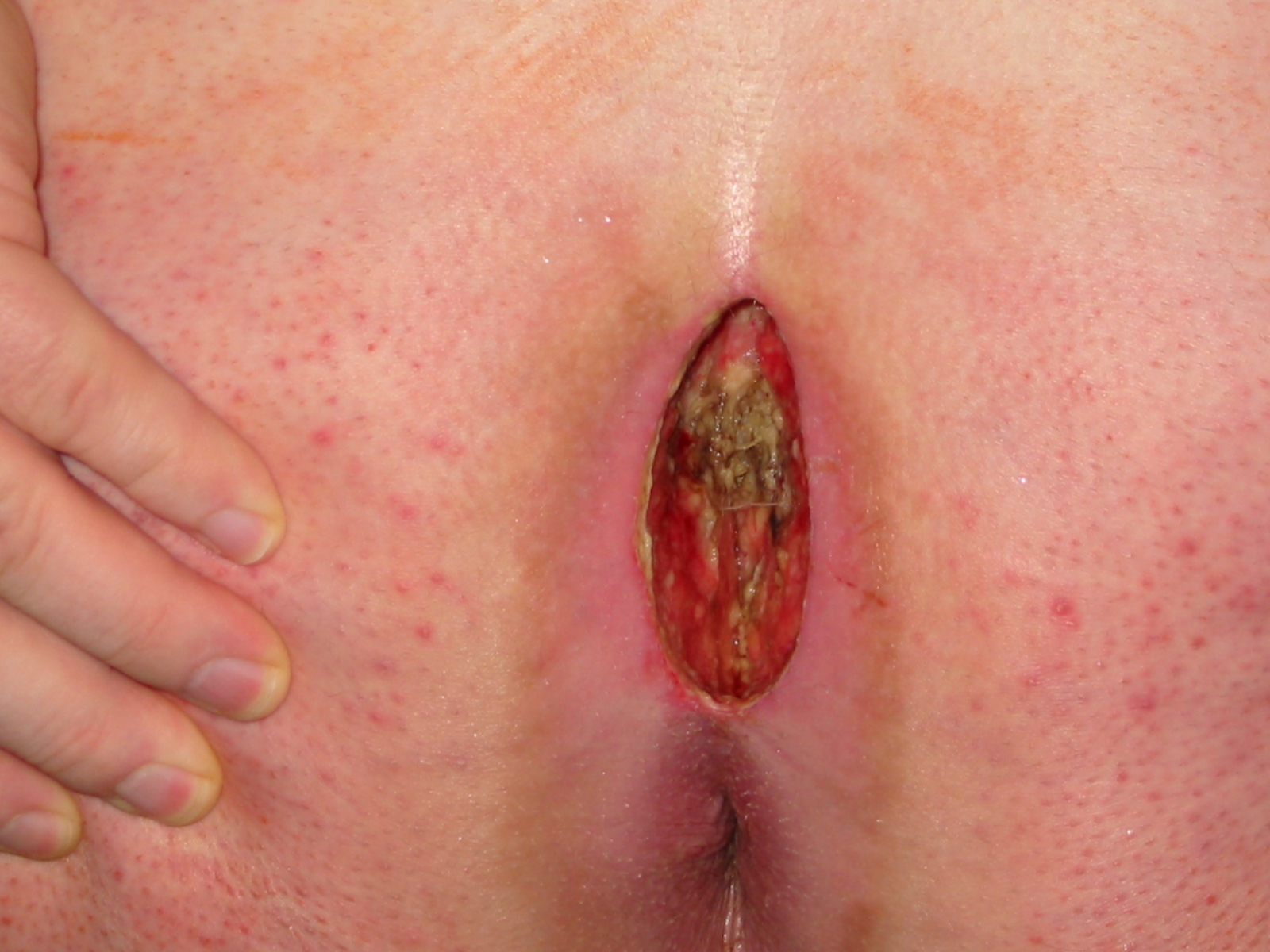
L’érysipèle peut évoluer vers des formes graves nécessitant une hospitalisation en urgence. Les signes d’alarme locaux comprennent une extension rapide en quelques heures, des lividités, des taches cyaniques (bleutées), une crépitation sous-cutanée, une hypo- ou anesthésie locale, une induration dépassant l’érythème, des nécroses ou de larges phlyctènes (érysipèle phlycténulaire). Les signes généraux de gravité sont une altération de l’état général, un sepsis ou un choc toxinique.
La complication la plus redoutée est la fasciite nécrosante — infection nécrosante profonde dépassant le plan de la peau, se manifestant par une plaque inflammatoire grave accompagnée de zones de nécrose et d’hypoesthésie. Elle nécessite un parage chirurgical en urgence et une prise en charge en réanimation.
En dehors de ces formes graves, les principales complications sont la récidive (20 à 30 % des cas), l’abcédation, la décompensation des comorbidités (diabète notamment) et, très rarement, un sepsis ou une bactériémie.
Une hospitalisation secondaire s’impose en cas d’évolution défavorable dans les 24 à 48 heures malgré une antibiothérapie adaptée.
Traitement de l’érysipèle : antibiotiques et mesures associées
La prise en charge de l’érysipèle fait l’objet de recommandations officielles publiées en 2019. Le traitement repose sur une antibiothérapie systémique pendant 7 jours.
Ce qu’il ne faut jamais faire
L’antibiothérapie locale (pommades antibiotiques) est inutile et ne doit pas remplacer le traitement général. Les anti-inflammatoires non stéroïdiens (AINS) et les corticoïdes sont formellement contre-indiqués — ils masquent les signes d’aggravation et favorisent l’évolution silencieuse vers une fasciite nécrosante. Au mieux, on peut appliquer de la fluorescéine pour assécher les lésions suintantes.
Critères d’hospitalisation en urgence
Une hospitalisation immédiate est indiquée en cas de signes de gravité locaux ou généraux (décrits ci-dessus), de risque de décompensation d’une comorbidité, d’obésité morbide (IMC > 40), d’âge supérieur à 75 ans avec polypathologie, ou d’âge inférieur à 1 an.
Antibiothérapie en cas d’hospitalisation
La référence est la pénicilline G intraveineuse (10 à 20 millions d’unités par jour), réservée aux formes graves hospitalisées. Un relais par voie orale est instauré dès l’obtention d’une apyrexie et d’une amélioration clinique.
Antibiothérapie ambulatoire (forme non grave, sans hospitalisation)
En première intention : amoxicilline orale, 50 mg/kg/jour en 3 prises, maximum 6 g/jour. En cas d’allergie aux pénicillines, on utilise la pristinamycine (1 g × 3/jour) ou la clindamycine (1,8 g/jour en 3 prises, jusqu’à 2,4 g/jour si poids > 100 kg).
Chez l’enfant : amoxicilline-acide clavulanique, 80 mg/kg/jour d’amoxicilline en 3 prises (maximum 3 g/jour). En cas d’allergie aux pénicillines : clindamycine 40 mg/kg/jour en 3 prises (enfants > 6 ans) ou sulfaméthoxazole-triméthoprime 30 mg/kg/jour en 3 prises (enfants < 6 ans, forme suspension buvable).
En cas d’érysipèle après morsure : amoxicilline-acide clavulanique, 50 mg/kg/jour d’amoxicilline (maximum 6 g/jour) et maximum 375 mg/jour d’acide clavulanique.
Mesures d’accompagnement
En cas d’atteinte d’un membre : repos avec surélévation du membre atteint, contention veineuse dès l’amélioration de la douleur. La mise à jour de la vaccination antitétanique est vérifiée. Un traitement anticoagulant sous-cutané peut être prescrit dans les formes graves ou avec immobilisation prolongée. Le traitement de la porte d’entrée est indispensable et souvent négligé : mycose interdigitale, ulcère, fissure.
📚 Antibiothérapie des dermo-hypodermites bactériennes : recommandations et niveaux de preuve — PubMed
Prévention des récidives d’érysipèle
Le risque de récidive est de 20 à 30 %. La prévention repose d’abord sur la prise en charge des facteurs de risque : traitement du lymphœdème, correction de la porte d’entrée (mycose, ulcère), perte de poids en cas d’obésité.
Une antibioprophylaxie (effet suspensif uniquement, chez l’adulte) est indiquée après deux épisodes dans l’année en cas de facteurs de risque non contrôlables. Les options sont la benzathine-benzylpénicilline G (2,4 MUI IM toutes les 2 à 4 semaines), la pénicilline V (1 à 2 millions UI/jour selon le poids en 2 prises), ou en cas d’allergie aux pénicillines : l’azithromycine (250 mg/jour). La durée est adaptée à l’évolution des facteurs de risque.
📚 Antibioprophylaxie des récidives d’érysipèle — méta-analyse PubMed
Questions fréquentes sur l’érysipèle
Comment reconnaître un érysipèle d’une simple rougeur ?
L’érysipèle se distingue par la triade : plaque rouge à bords nets et élevés, chaleur locale intense, et fièvre. Une simple rougeur sans fièvre ni chaleur locale évoque plutôt une dermite de contact, une phlébite superficielle ou une lipodermato-sclérose. L’apparition brutale en quelques heures est caractéristique. En cas de doute, consultez sans attendre — le diagnostic précoce est capital.
Peut-on prendre de l’ibuprofène pour la douleur d’un érysipèle ?
Non — c’est formellement contre-indiqué. Les AINS (ibuprofène, kétoprofène, naproxène) et l’aspirine à dose anti-inflammatoire masquent les signes d’aggravation et peuvent favoriser l’extension silencieuse vers une fasciite nécrosante. Pour la douleur, le paracétamol est l’antalgique de référence.
Faut-il obligatoirement être hospitalisé pour un érysipèle ?
Non, la majorité des érysipèles non compliqués peuvent être traités à domicile par antibiotiques oraux (amoxicilline). L’hospitalisation est réservée aux formes graves, aux terrains à risque (obésité morbide, grand âge, immunodépression) et aux échecs du traitement ambulatoire. Une réévaluation médicale à 48–72 heures est indispensable dans tous les cas.
Combien de temps dure la guérison d’un érysipèle ?
Sous antibiothérapie adaptée, la fièvre cède généralement en 48–72 heures. La rougeur et le gonflement s’améliorent progressivement en 1 à 2 semaines. La durée totale de l’antibiothérapie est de 7 jours selon les recommandations 2019. La persistance ou l’aggravation à 48 heures malgré le traitement impose une réévaluation urgente.
Mon érysipèle a récidivé — est-ce normal ?
Oui, les récidives concernent 20 à 30 % des patients, surtout quand les facteurs favorisants (mycose interdigitale, insuffisance veineuse, lymphœdème, obésité) ne sont pas corrigés. Le traitement de la porte d’entrée est souvent négligé mais essentiel. En cas de deux récidives ou plus dans l’année, une antibioprophylaxie au long cours peut être discutée avec votre médecin.
L’érysipèle est-il contagieux ?
Non. L’érysipèle est une infection de la peau par des bactéries du patient lui-même (notamment le streptocoque présent sur la peau ou les muqueuses) à travers une porte d’entrée. Il ne se transmet pas d’une personne à l’autre par contact direct.
📅 Consulter le Dr Rousseau en téléconsultation
Partagez et faites connaitre mon travail :